Sykepleieres kunnskap og oppfatninger om generisk bytte
Sammendrag
Bakgrunn: Flere studier påpeker at sykepleiere har for dårlige kunnskaper om legemidler. Feil i legemiddelhåndteringen i helsevesenet er også velkjent. Generisk bytte er en av arbeidsoppgavene innen legemiddelhåndtering der feil kan oppstå.
Hensikt: Å få innsikt i sykepleiernes kunnskap og oppfatninger om generisk bytte og vurdere hvorvidt praksisen samsvarer med krav i forskrifter, lokale prosedyrer og de mulighetene som finnes for oppslag av byttbare preparater.
Metode: Vi brukte en nettbasert spørreundersøkelse blant sykepleiere ved 23 kirurgiske og 28 medisinske sengeposter i tre helseforetak ved hjelp av programvaren Questback. Dataene ble bearbeidet i Excel-regneark, og vi benyttet deskriptiv statistikk for å beskrive variabler.
Resultat: Femtito prosent kjente til sykehusenes prosedyrer for generisk bytte, mens 87 prosent kjente sykehusenes byttelister. Det var bare 7 prosent som ikke ville lete videre i andre kilder dersom de ikke fant preparatet i byttelisten. Førti prosent mente at sykepleieren på egen hånd kunne bytte mellom alle legemidlene som er oppført under samme ATC-kode i Felleskatalogen.
Konklusjon: Mange sykepleiere manglet forståelsen av at godkjent bytteliste måtte være eneste kilde for generisk bytte. En vanlig misforståelse var at bytter kunne gjøres med utgangspunkt i ATC-registeret. Sykepleiere trenger kunnskap om hvordan de finner godkjent byttbare preparater i Felleskatalogen.
Referer til artikkelen
Johansen R. Sykepleieres kunnskap og oppfatninger om generisk bytte. Sykepleien Forskning. 2019;14(79517):e-79517. DOI: 10.4220/Sykepleienf.2019.79517
Flere norske studier peker på behovet for økt legemiddelkompetanse hos sykepleiere. En kvalitativ studie fra 2016 fant at det var et udekket behov for legemiddelkompetanse i sykehjem, og at opplæring i legemiddelhåndtering ikke ble tatt alvorlig nok (1).
Likeledes konkluderte en spørreskjemaundersøkelse fra 2013 med behov for mer kunnskap og etterutdanning eller kurs om legemidler og legemiddelhåndtering blant sykepleiere i sykehjem (2).
Også en norsk doktoravhandling fra 2016 konkluderte med at det er behov for å legge større vekt på praktisk legemiddelkompetanse i grunnutdanningen av sykepleiere, og at kompetansen vedlikeholdes og oppdateres gjennom praksisen som sykepleier (3).
Feil og generisk bytte
Feil i bruk og håndtering av legemidler er velkjent. En litteraturstudie fra 2007 gjennomgikk 35 originalartikler fra 1990–2005 om legemiddelrelaterte feil i helsevesenet og kom til at feil oppsto gjennomsnittlig i 5,7 prosent av alle tilfellene der legemidler ble gitt. Mer enn halvparten av feilene skjedde i forbindelse med legemiddelhåndteringsprosessen, og en av risikofaktorene var mangelfull farmakologikunnskap hos helsepersonellet (4).
Generisk bytte er noe sykepleiere kommer borti både i sykehus og sykehjem ved at man må bytte mellom preparater med forskjellig navn, men der virkestoff og virkning er lik. I en studie fra 2010 utført ved et norsk sykehus opplevde sykepleierne generisk bytte som en risikofaktor. De mente at de hadde for lite kunnskap for oppgaven, og 42 prosent av sykepleierne oppga at de hadde opplevd feil som følge av generisk bytte (5).
En studie fra norske sykehjem peker også på problemet med at sykepleierne stadig ble introdusert for nye preparater og synonympreparater, og at det var lett å ta feil preparat (1). Problemer knyttet til generisk bytte er beskrevet i en kronikk fra 2011 (6). Ved søk i Pubmed og Sykepleien Forskning er det ikke funnet flere aktuelle studier som går spesifikt på generisk bytte.
Krav til praksis
Sykepleieres praksis med generisk bytte var lenge ikke omtalt i lover og forskrifter, og ved behov for bytte var det få andre muligheter enn å sammenlikne opplysninger man fant i Felleskatalogen. Legemiddelhåndteringsforskriften, som kom i 2008, stilte imidlertid klare krav til praksis på området. Sykepleiere kunne bare bytte legemidler som var godkjent byttbare, og den enkelte helseinstitusjonen ble pålagt å lage egne lokale byttelister, men begrenset til preparater som Legemiddelverket hadde godkjent som byttbare.
Etter 2012 har Legemiddelverkets bytteliste vært direkte søkbar på nettet, blant annet i nettutgaven av Felleskatalogen. Da forskriften ble endret i 2014, ble det åpnet for at sykepleiere kan gjøre generisk bytte direkte ut fra Legemiddelverkets liste. Det er et ledelsesansvar at det foreligger skriftlige prosedyrer for legemiddelhåndtering som gjøres kjent for de ansatte, og at helsepersonell får nødvendig opplæring og kompetanseutvikling i legemiddelhåndtering (7).
Hensikten med studien
Det har betydning for trygg legemiddelhåndtering at sykepleiere har nødvendig kunnskap til å utføre generisk bytte på en sikker og forskriftsmessig måte. Hensikten med denne studien er todelt:
- Å få innsikt i sykepleiernes kunnskap og oppfatninger om generisk bytte.
- Å vurdere hvorvidt praksisen samsvarer med kravene som stilles i gjeldende forskrifter og lokale prosedyrer, og med de mulighetene som finnes for oppslag av byttbare preparater.
Metode
Design
Studien ble gjennomført som en nettbasert, personliggjort spørreundersøkelse med programvaren Questback EFS 10.9 (8). Noen av spørsmålene i spørreskjemaet utgjorde del 1 av studien og er nylig publisert i Tidsskrift for Den norske legeforening (9). De resterende spørsmålene utgjør del 2 og omtales i denne artikkelen.
For denne delen av studien besto spørreskjemaet av 19 spørsmål med faste svaralternativer, hvorav 18 hadde tvungen besvarelse, samt 13 spørsmål med åpne svar, hvorav 3 hadde tvungen besvarelse. Sykepleierne måtte oppgi hvilket helseforetak de jobbet i og avdelingstype (medisinsk eller kirurgisk), men ikke hvilken sykehuspost. I tillegg oppga de alder, antall år jobbet i sykehus, stillingsstørrelse og ansettelsesforhold (fast, vikar eller ekstrahjelp).
Jeg brukte Likert-skala på seks spørsmål om oppfatninger vedrørende generisk bytte, og om hvor hyppig ulike versjoner av Felleskatalogen ble brukt, mens sykepleierne måtte ta stilling til sju påstander med svaralternativene «enig», «uenig» eller «vet ikke».
I del 1 av studien ba jeg sykepleierne om å ta stilling til seks tenkte eksempler på generisk bytte (9). Samtidig kunne de frivillig kommentere hvordan de vurderte disse byttene. I denne delen av studien analyserte jeg disse tilleggskommentarene ved at jeg identifiserte feiloppfatninger og deretter grupperte ut fra sammenfallende innhold.
Utvalg
Sykepleierne i studien ble hentet fra 23 kirurgiske og 28 medisinske sengeposter fra tre forskjellige helseforetak i Helse Sør-Øst. Personer med annen hovedarbeidsplass enn medisinsk eller kirurgisk sengepost ble ekskludert fra studien. Jeg skaffet sykehusenes prosedyrer gjennom lokalt sykehusapotek.
Prosedyrene viste at alle hadde rutiner der sykepleieren manuelt gjorde i stand legemiddeldoser til den enkelte pasienten ut fra medisinkurven. Sykepleieren kunne også utføre generisk bytte basert på bytteliste og skulle dokumentere byttet i medisinkurven. Helseforetakene hadde hver sin lokale bytteliste. Ingen av sykehusene i studien var universitetssykehus eller brukte maskinell pakking av medisindoser til den enkelte sykehuspasienten.
Sykehusene brukte datasystemet Tønsys til bestillinger fra sykehusapotek (10). Fra Tønsys hentet jeg ut navn og e-postadresser på sykepleiere som var brukere av systemet på de aktuelle avdelingene. Jeg grupperte sykepleierne ut fra de tre helseforetakene og medisinsk eller kirurgisk sengepost.
Disse seks gruppene sorterte jeg etter sykehuspost og deretter alfabetisk etter navn på sykepleierne. Deretter trakk jeg 100 personer fra hver gruppe ved systematisk tilfeldig utvalg (11). Kontaktopplysningene ble kontrollert mot Personalportalen.
Innsamling av data
Jeg utførte først en pilotstudie på sju sykepleiere for å optimalisere spørreskjemaet. Sykepleierne som var trukket ut til studien, fikk informasjonsbrev i posten et par uker før spørreskjemaet ble sendt ut. I november 2016 fikk sykepleierne informasjon om studien via e-postadressene på jobb, med lenke til spørreskjemaet.
Analyse
For videre bearbeiding overførte jeg dataene fra Questback til Excel 2013 og benyttet deskriptiv statistikk for å beskrive variabler.
Forskningsetiske vurderinger
Gjennom korrespondanse med personvernombudet avklarte jeg at studien ikke var meldepliktig. Den inneholdt ingen pasientdata og krevde derfor ikke godkjenning fra Regionale komiteer for medisinsk og helsefaglig forskningsetikk (REK). Besvarelsene ble gjort anonymt.
Resultater
Av de forespurte sykepleierne var det 313 som fullførte spørreskjemaet (52 prosent). Ni av disse ble ekskludert fra materialet, så totalt 304 sykepleiere ble inkludert i videre analyser. 159 hadde kirurgisk og 145 medisinsk sengepost som hovedarbeidsplass. For de tre helseforetakene var antall inkluderte sykepleiere henholdsvis 103, 84 og 117.
Median alder var 38 år (variasjonsbredde 22–67), sykepleierne hadde arbeidet på sykehus i median 9 år (variasjonsbredde 0,5–45), 100 arbeidet i full stilling (33 prosent), og 290 var fast ansatt (95 prosent).
Sykepleierne fikk seks spørsmål om generisk bytte, der synspunkter skulle angis på en Likert-skala fra 0 til 5 (tabell 1). På spørsmål om i hvilken grad de syntes det var lett eller vanskelig å vurdere om preparater er byttbare, svarte 77 prosent enten 0 (svært lett), 1 eller 2 på skalaen.
Når det gjaldt i hvilken grad de syntes de hadde tilgang på gode informasjonskilder om hvilke preparater som kunne byttes, svarte 73 prosent enten 3, 4 eller 5 (svært god tilgang). På spørsmål om i hvilken grad sykepleierne hadde lært i sykepleierutdanningen hvordan generisk bytte skulle utføres, svarte 37 prosent enten 4 eller 5 (alt) på skalaen, mens tilsvarende tall for å ha lært i jobbsammenheng var 75 prosent.
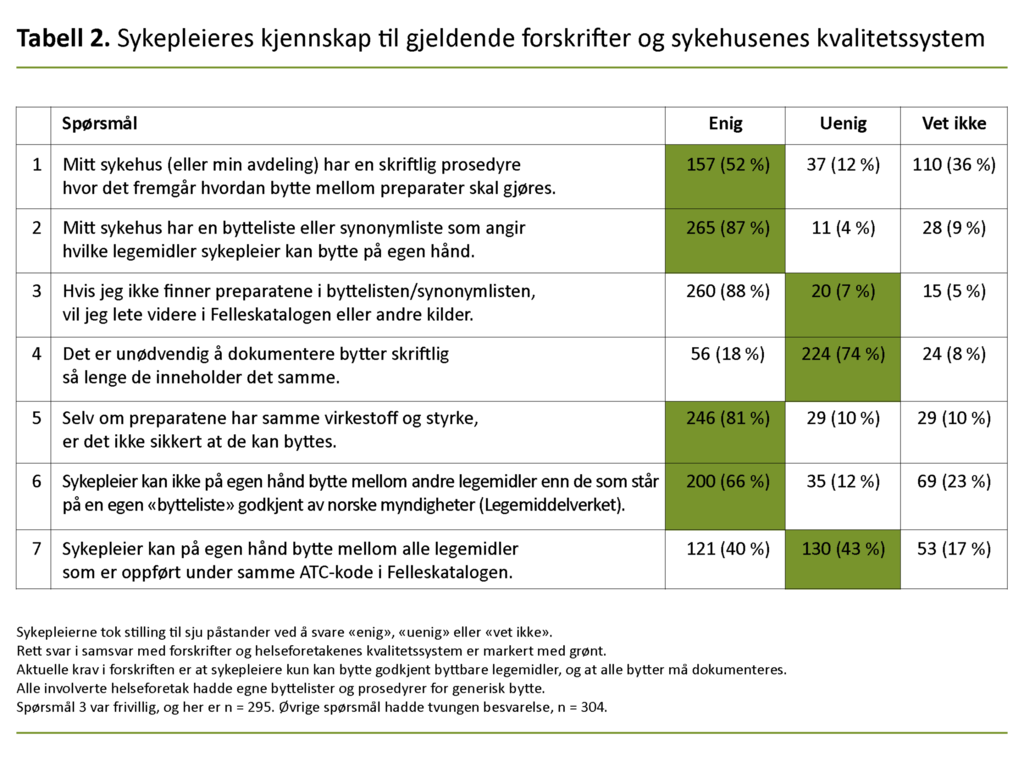
For å få et mål på hvor godt sykepleierne kjente sykehusenes kvalitetssystemer og viktige forskriftskrav ble de bedt om å ta stilling til sju påstander ved å svare «enig», «uenig» eller «vet ikke» (tabell 2). Svarene viser at de fleste kjente til sykehusenes byttelister (87 prosent), mens en del færre (52 prosent) kjente sykehusenes skriftlige prosedyrer for generisk bytte.
Spørsmål 3 skiller seg ut ved at bare 7 prosent svarte i samsvar med legemiddelhåndteringsforskriften, mens 88 prosent ville lete videre i andre kilder når de ikke fant preparatet i byttelisten.
Hvis man ser på antallet riktige svar totalt i tabell 2 (jf. grønn markering), svarte sykepleierne i gjennomsnitt rett på 4,1 av de 7 spørsmålene. Analysert på undergrupper var det gjennomsnittlige antallet rette svar 4,2 for kirurgiske og 4,0 for medisinske avdelinger, og for de tre helseforetakene var det henholdsvis 4,9, 3,4 og 3,8 rette svar. Fordelt på aldersgrupper var det gjennomsnittlige antallet rette svar 3,8 for gruppen 22–28 år, 4,1 for 29–38 år, 4,3 for 39–51 år og 4,2 for 52–67 år.
Jeg analyserte også dataene ut fra hvor sykepleierne hadde lært hvordan generisk bytte skal utføres. De 40 sykepleierne som hadde lært alt om hvordan generisk bytte skulle utføres i sykepleierutdanningen (5 på skalaen, jf. spørsmål 6 i tabell 1), svarte i gjennomsnitt rett på 3,6 av de sju spørsmålene, mens de 107 som hadde lært alt i jobbsammenheng (5 på skalaen, jf. spørsmål 6 i tabell 1), hadde 4,4 rette svar.
I spørreskjemaet fikk sykepleierne oppgitt seks tenkte eksempler på generisk bytte som de skulle ta stilling til, og de skulle oppgi hva de brukte som informasjonskilde ved byttet. Resultatene av dette er publisert tidligere (9). Her kunne sykepleierne på hvert av de seks eksemplene også frivillig gi tilleggskommentarer om hvordan de vurderte byttbarheten.
806 kommentarer ble gjennomgått og analysert for å finne utsagn som avdekket misforståelser og feil i måten sykepleierne utførte generisk bytte på (tabell 3). De hyppigste misforståelsene som fremkom, var at kapsler og tabletter generelt ikke kunne byttes, at henvisning til «tilsvarende preparat» i Felleskatalogen ble brukt som metode for generisk bytte, samt at det var ulike problemer knyttet til forståelse av preparatnavn.
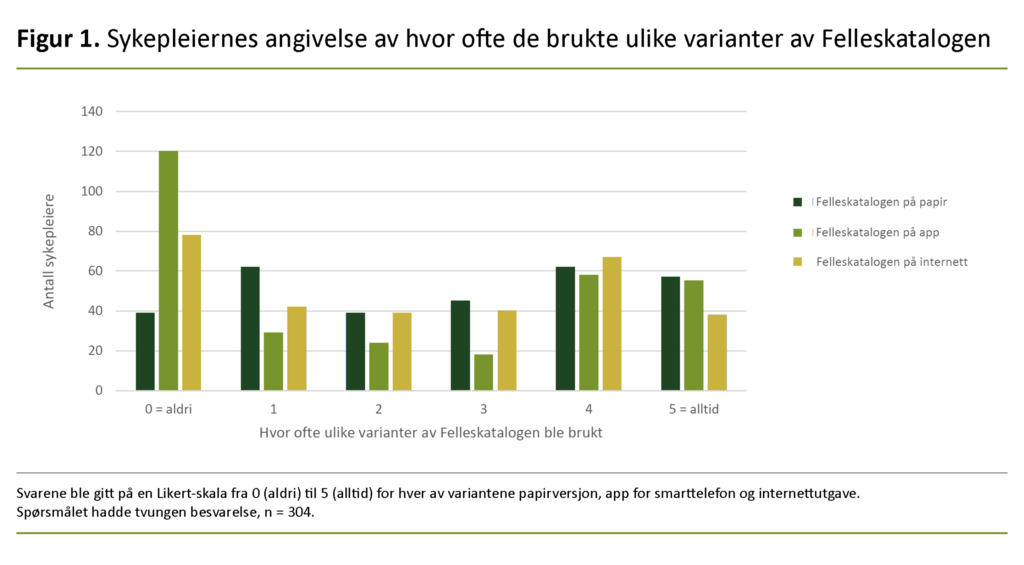
Felleskatalogen finnes tilgjengelig i papirutgave, som internettutgave, og som app for smarttelefon, og det var ikke så veldig stor forskjell på hvor hyppig de ulike variantene ble brukt (figur 1). Trettitre av de 304 sykepleierne (11 prosent) brukte aldri Felleskatalogen, verken på internett eller som app.
Diskusjon
Oppfatninger om generisk bytte
Det ser ut til at mange sykepleiere undervurderte problemene ved generisk bytte ettersom få syntes det var spesielt vanskelig å utføre generisk bytte, og de fleste mente å ha relativt god tilgang på gode informasjonskilder (tabell 1). Ut fra tabell 2 og 3 ser jeg imidlertid at mange sykepleiere misforsto en rekke ting ved generisk bytte, spesielt bruken av ATC-registeret.
Første del av denne studien var basert på spørsmål besvart samtidig og av samme sykepleiere. I seks tenkte eksempler på generisk bytte svarte sykepleierne i median feil på to, blant annet ville 23 prosent bytte OxyContin-depottabletter med Oxycodone hurtigvirkende kapsler.
I de samme eksemplene brukte bare 23 prosent godkjente byttelister som eneste kilde for bytte. På et åpent spørsmål om hvordan de utførte generisk bytte, nevnte 62 prosent konkret bruk av ATC-registeret (9).
Bytte basert på ATC-register
40 prosent svarte at sykepleieren på egen hånd kunne bytte mellom alle legemidler som er oppført under samme ATC-kode i Felleskatalogen, mens 17 prosent svarte «vet ikke» (tabell 2). ATC-registeret er riktignok godt egnet til å finne preparater som er beslektet, men har ingen opplysninger om hvilke preparater som er godkjent byttbare (12).
Hvor nøye den enkelte vurderte preparatene i samme ATC-gruppe, så ut til å variere noe, men de fleste svarte korrekt «enig» på utsagnet «selv om preparatene har samme virkestoff og styrke, er det ikke sikkert at de kan byttes».
Bruk av byttelister
87 prosent kjente til sykehusets bytteliste, men 88 prosent ville også lete i andre kilder dersom de ikke fant preparatene i byttelisten (tabell 2). Det kan derfor virke som at mange betraktet sykehusenes bytteliste som en av flere kilder de kunne bruke ved bytte, i stedet for å være eneste godkjente kilde for bytte.
Fra tabell 3 ser jeg også at fem sykepleiere lette videre i ATC-registeret fordi de bare fant Abboticin og Ery-Max som mikstur i sykehusets bytteliste, men her er bare miksturene godkjent byttbare. Hele poenget med en bytteliste er at den skal være eneste kilde for bytte. Bytter som ikke står der, skal det overlates til lege å bestemme.
Helseinstitusjoner bestemmer selv gjennom sine kvalitetssystemer hvilke byttelister sykepleiere kan bruke, men bare 52 prosent av sykepleierne visste at deres sykehus hadde en slik prosedyre. Mange sykepleiere baserte seg i noen grad på hukommelsen ved generisk bytte (tabell 1). Selv om man husker preparater man bytter ofte, må man være bevisst på at kunnskapen om bytting må ha utgangspunkt i en godkjent bytteliste.
Bruk av Felleskatalogen
I en spørreundersøkelse blant sykepleiere i Nord-Trøndelag oppga i underkant av 30 prosent et stort behov for mer kunnskap om bruk av Felleskatalogen, mens 22,4 prosent ikke hadde behov for mer kunnskap (2). Denne studien tyder på et stort behov for opplæring i riktig bruk av Felleskatalogen ved generisk bytte.
I nettutgaven av Felleskatalogen har alle preparater med byttbare alternativer en lenke til «byttegruppe», som vil si godkjent byttbare pakninger i samme styrke, men denne funksjonen ser ut til å være lite kjent. Fra høsten 2017 finnes det også en ny versjon av Felleskatalogen som app for smarttelefon, der samme informasjon kan søkes opp (13). De fleste sykepleierne brukte minst én av disse variantene i noen grad.
Feil og misforståelser ved generisk bytte
Misforståelser kan oppstå på flere måter i forbindelse med generisk bytte (tabell 3), men det er vanskelig å si hvor hyppig slike misforståelser reelt forekommer ettersom tilleggskommentarene var frivillige. Kommentarene var dessuten knyttet til seks konkrete eksempler på generisk bytte, så andre eksempler kunne gitt helt andre resultater. Tabell 3 bør derfor betraktes som eksempler på hvilke misforståelser som kan oppstå.
Enkelte mente at kapsler generelt ikke kunne byttes mot tabletter. Hurtigvirkende tabletter kan imidlertid godt være byttbare med hurtigvirkende kapsler, og depottabletter byttbare med depotkapsler. Det avgjørende er at legemidlene oppfører seg helt likt i kroppen.
En del kopipreparater henviser til «tilsvarende preparat» i Felleskatalogen fordi de ikke har fullstendig preparatomtale selv. Noen sykepleiere brukte denne opplysningen til generisk bytte, men selv om mange slike preparater vil være godkjent byttbare, trenger de ikke å være det.
Enkelte kommentarer viser at preparatnavn kan være forvirrende, for eksempel ved at man ikke forstår betegnelser som «mite» og «OD», at Zestoretic mite ikke har oppgitt styrke i navnet, og at man blander sammen navn som likner. Mite betyr «svak» og brukes av og til som en del av preparatnavnet for å skille mellom ulike styrker av preparater med samme virkestoffer. OD er en forkortelse for «Once Daily» og betyr at det er en depottablett eller depotkapsel som skal tas én gang daglig (24 timers virkning). Disse feilkildene viser hvor viktig det er å se nøye på alle preparatopplysningene når man bytter.
Noen kommentarer avslører problemer med å skille mellom virkestoff og hjelpestoff, andre informanter kontrollerte om hjelpestoffene var like ved generisk bytte. Det er imidlertid vanlig at hjelpestoffer er forskjellige, selv om preparatene er godkjent byttbare.
Utdanning, opplæring og kunnskap
Som nevnt innledningsvis viser flere norske studier at sykepleiere har for lite kunnskap om legemidler, men også internasjonalt er denne problemstillingen kjent (14, 15). I min studie ser jeg særlig mangel på kunnskap om hvor helsepersonell finner riktige opplysninger om byttbare preparater, men sykepleierne manglet også kunnskap blant annet om legemiddelformer. I en norsk studie etterlyste sykepleiere på sykehjem mer kunnskap om legemidler og legemiddelhåndtering, der de nevnte spesielt legemiddelformer og byttbare legemidler (2).
I min studie fikk sykepleierne i hovedsak kunnskap om generisk bytte gjennom jobb og sykepleierutdanningen, og lite på andre måter (tabell 1). Hvorvidt de fikk kunnskapen gjennom jobb eller sykepleierutdanningen, så ikke ut til å ha veldig stor betydning for kunnskapsnivået, men de som oppga å ha all sin kunnskap om generisk bytte gjennom sykepleierutdanningen, hadde noe færre riktige svar i tabell 2 sammenliknet med dem som fikk all kunnskapen gjennom jobb.
Den yngste aldersgruppen (22–28 år) hadde også noe færre riktige svar enn gjennomsnittet. Det kan derfor se ut som om mange, både på sykehus og i sykepleierutdanningen, fortsatt lærer generisk bytte slik det var naturlig før vi fikk legemiddelhåndteringsforskriften – uten å ha data om hvilken opplæring som reelt gis.
Det var noe forskjell mellom de tre helseforetakene når det gjelder kunnskap om generisk bytte, så muligens varierte det hvor god opplæring som var gitt i de ulike helseforetakene.
Kvalitetsforbedring
I et prosjekt for å utvikle konsensus om løsninger for risikoområder ved legemiddelhåndtering på sykehjem og i hjemmesykepleien var generisk bytte en arbeidsoppgave med konsensus om dobbeltkontroll (16). Resultatene i studien min viser også at generisk bytte er en arbeidsoppgave med stor risiko for feil, og at dobbeltkontroll derfor bør gjennomføres i samsvar med kravene i forskriften.
Datatekniske løsninger der legemiddelverkets bytteliste inngår, burde også kunne være til hjelp i kvalitetssikringen, og to masteroppgaver (fra 2012 og 2013) finner elektroniske kurver fordelaktige for generisk bytte (17, 18).
Studien viser at mange sykepleiere mangler viktig kunnskap om generisk bytte. Flere forskrifter påpeker ledelsens ansvar for at ansatte har nødvendig kompetanse (7, 19). Mer bruk av kliniske farmasøyter kan også tilføre helsevesenet ekstra legemiddelkompetanse. Kliniske farmasøyter fungerer som rådgivere i et tverrfaglig arbeid, og Melding til Stortinget 28 (2014–2015) (legemiddelmeldingen) peker på klinisk farmasi som et viktig tiltak for å sikre riktig legemiddelbruk og bedre pasientsikkerheten (20).
Styrker og begrensninger
Det er en styrke at sykepleierne i studien er rekruttert fra flere helseforetak og et stort antall sengeposter. Den største svakheten er kanskje at det er veldig vanskelig å vite hvordan den enkelte sykepleieren tolker de ulike spørsmålene, og hva de legger i svarene sine. Spørsmålene kunne også sikkert vært formulert mer presist. Muligens hadde en kvalitativ studie vært bedre egnet til å svare på hvordan sykepleiere tenker i forbindelse med generisk bytte, og hvorfor feil skjer.
Det har imidlertid vært en styrke at resultatene fra den andre delen av studien har kunnet sammenliknes med resultatene fra første del. Dermed har jeg for eksempel kunnet sammenlikne hva sykepleierne svarte på ulike påstander, med hva de samme sykepleierne konkret gjorde i tenkte eksempler på generisk bytte.
Det hadde vært ønskelig med flere og grundigere tilleggskommentarer om hvilke vurderinger sykepleierne gjorde ved generisk bytte av tenkte eksempler. En klarere spørsmålsformulering med tvungen besvarelse av hvilke vurderinger sykepleierne gjorde i tenkte eksempler på generisk bytte, kunne gitt bedre informasjon om hvilke feil og misforståelser som kan oppstå.
Konklusjon
Studien viser at mange sykepleiere manglet viktig kunnskap som trengs ved generisk bytte av legemidler. Først og fremst manglet mange forståelsen av forskriftskravet om at generisk bytte kun kan gjøres mot en godkjent bytteliste. Sykepleiere trenger også bedre opplæring i å bruke Felleskatalogen riktig. At ATC-registeret i Felleskatalogen er uegnet ved generisk bytte og kun er egnet til å finne beslektede preparater, er kunnskap som i stor grad manglet.
De aller fleste sykepleierne brukte i noen grad enten appen eller nettutgaven av Felleskatalogen, der eventuell «byttegruppe» fremgår. Da bør sykepleiere også kjenne begrepet «byttegruppe» og vite at det betyr godkjent byttbare pakninger. Uansett hvilken bytteliste som brukes, må sykepleierne være oppmerksomme på forvekslingsfaren der det finnes ulike legemiddelformer, og der navn likner.
Referanser
1. Storli M, Ingebrigtsen O, Nakrem S, Elstad TA. Sikkerhetstiltak for legemidler i sykehjem. Sykepleien Forskning. 2016;11(59801):(e-59801). DOI: 10.4220/Sykepleienf.2016.59801
2. Wannebo W, Sagmo L. Stort behov for mer kunnskap om legemidler blant sykepleiere i sykehjem. Sykepleien Forskning. 2013;8(1):26–34. DOI: 10.4220/sykepleienf.2013.0006
3. Simonsen BØ. Safe medication management. Evaluation and development of medication competence in registered nurses. (Doktoravhandling.) Trondheim: Norges teknisk-naturvitenskapelige universitet, Fakultet for medisin og helsevitenskap, Institutt for klinisk og molekylær medisin; 2016.
4. Krahenbuhl-Melcher A, Schlienger R, Lampert M, Haschke M, Drewe J, Krahenbuhl S. Drug-related problems in hospitals: a review of the recent literature. Drug Saf. 2007;30:379–407.
5. Håkonsen H, Hopen HS, Abelsen L, Ek B, Toverud EL. Generic substitution: a potential risk factor for medication errors in hospitals. Adv Ther. 2010;27(2):118–26.
6. Johansen R. Hvilke legemidler er byttbare? Sykepleien. 2011;99(1):57–9. DOI: 10.4220/sykepleiens.2011.0014
7. Helsedirektoratet. Legemiddelhåndteringsforskriften med kommentarer. Oslo; 2017. Rundskriv IS 7/2015. Tilgjengelig fra: https://www.helsedirektoratet.no/rundskriv/legemiddelhandteringsforskriften-med-kommentarer (nedlastet 18.11.2019).
8. Questback. Tilgjengelig fra: https://www.questback.com/no/ (nedlastet 18.11.2019).
9. Johansen R, Andersson Y. Generisk bytte av legemidler i sykehus. Tidsskr Nor Legeforen. 2019;139:36–40. Tilgjengelig fra: https://tidsskriftet.no/2019/01/originalartikkel/generisk-bytte-av-legemidler-i-sykehus (nedlastet 18.11.2019).
10. Tønsys. Tilgjengelig fra: https://tonsys.sahf.no/ebestilling/ (nedlastet 18.11.2019).
11. Research Methodology. Systematic sampling. Tilgjengelig fra: https://research-methodology.net/sampling-in-primary-data-collection/systematic-sampling/ (nedlastet 18.11.2019).
12. WHO Collaborating Centre for Drug Statistics Methodology. ATC. Structure and principles. Tilgjengelig fra: https://www.whocc.no/atc/structure_and_principles/ (nedlastet 18.11.2019).
13. Statens legemiddelverk. Nytt om legemidler. Oslo; 2018. Nr. 1/2018. Tilgjengelig fra: https://legemiddelverket.no/Documents/Bivirkninger%20og%20sikkerhet/R%C3%A5d%20til%20helsepersonell/NYL/2018/2018_NYL%20nr%201_lavoppl%C3%B8slig.pdf (nedlastet 18.11.2019).
14. Sulosaari V, Suhonen R, Leino-Kilpi H. An integrative review of the literature on registered nurses’ medication competence. J Clin Nurs. 2011;20:464–78.
15. Shane R. Current status of administration of medicines. Am J Health-Syst Pharm. 2009;66:42–8.
16. Galek J, Zukrowski M, Grov EK. Slik kan legemiddelhåndteringen bli mer forsvarlig og riktig. Sykepleien Forskning. 2018;13(74117):(e-74117). DOI: 10.4220/Sykepleienf.2018.74117
17. Johnsen A. En sammenlikning av papirbaserte - og elektroniske legemiddelkurver: fordeler, ulemper og effekt på etterlevelse. (Masteroppgave.) Oslo: Universitetet i Oslo, Det medisinske fakultet, Institutt for helse og samfunn, Avdeling for helseledelse og helseøkonomi; 2012. Tilgjengelig fra: https://www.duo.uio.no/bitstream/handle/10852/30291/MasterxMHAx2012x1.0.pdf?sequence=2&isAllowed=y (nedlastet 18.11.2019).
18. Fiske CN, Sjursø ÅM. Elektronisk kurve – mulighet for reduksjon av legemiddelfeil i sykehus? Versjon nr. 1.1. (Masteroppgave.) Universitetet i Agder, Fakultet for helse- og idrettsvitenskap, Institutt for helse- og sykepleievitenskap; 2013. Tilgjengelig fra: https://uia.brage.unit.no/uia-xmlui/bitstream/handle/11250/138617/Fiske%20%26%20Sjursoe%20HSI%20%20Masteroppgave%202013%20v%20%201%201.pdf?sequence=1&isAllowed=y (nedlastet 18.11.2019).
19. Helsedirektoratet. Veileder til forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten. Oslo; 2018. IS-2620. Tilgjengelig fra: https://helsedirektoratet.no/Retningslinjer/Ledelse%20og%20kvalitetsforbedring.pdf (nedlastet 18.11.2019).
20. Meld. St. 28 (2014–2015). Legemiddelmeldingen – riktig bruk – bedre helse. Oslo: Helse- og omsorgsdepartementet; 2015. Tilgjengelig fra: https://www.regjeringen.no/contentassets/1e17b19947224def82e509ca5f346357/no/pdfs/stm201420150028000dddpdfs.pdf (nedlastet 18.11.2019).


















Kommentarer