Hva betyr lav «health literacy» for sykepleiernes helsekommunikasjon?
Referer til artikkelen
Jenum A, Pettersen K. Hva betyr lav «health literacy» for sykepleiernes helse­kommunikasjon?. Sykepleien Forskning. 2014;9(3):272-280. DOI: 10.4220/sykepleienf.2014.0145
Innledning
Mange pasienter har problemer med å forstå og anvende muntlig og
skriftlig informasjon som de mottar fra helsetjenesten, og det er i
praksis ofte betydelig avstand mellom det som sykepleiere og leger
antar pasientene forstår og det de faktisk forstår (1). Begrepet
health literacy (HL) brukes for å belyse dette problemet. HL er et
relativt nytt begrep i klinisk praksis og i folkehelsearbeid (2,3)
og kan defineres som «personlige, kognitive og sosiale ferdigheter
som er avgjørende for enkeltindividets evne til å få tilgang til,
forstå og anvende helseinformasjon for å fremme og ivareta god
helse» (2,3). Dette essayet ønsker å redegjøre for moderne syn på
HL, primært for å øke bevisstheten om sykepleieres
kommunikasjonsmessige tilretteleggingsansvar overfor pasienter med
lav HL (4-5). Vi vil enkelte steder trekke fram diabetes type 2 som
et klinisk eksempel, siden sykdommen kan anses som et relevant
eksempel på en multifaktoriell, kompleks, kronisk sykdom, der
behandlingen i dag forutsetter stor grad av egeninnsats og
spesifikk kunnskap hos pasienten.
Essayet baserer seg på forfatternes erfaring med og forsk-ning
på HL og et skjønnsmessig utvalg av HL-publikasjoner (søk i PubMed
fram til mars 2014). «Health literacy» ble brukt som søkeord, og
både engelskspråklige og norske artikler er inkludert.
Hva er HL?
Det engelske ordet «literacy» betyr hovedsakelig leseferdighet
og tallforståelse, og ordkonstellasjonen «health literacy» har
lenge dreid seg om hvorvidt enkeltpersoner kan lese og forstå ofte
tallpreget helseinformasjon. Norske oversettelser av HL er
helsefremmende allmenndannelse (3) – vi foreslår her alternativt;
helseinformasjonsforståelse. Vår erfaring er at HL-begrepet virker
lite kjent i Norge. En mulig årsak til det kan være at man har
«tatt for gitt» at både grunnleggende leseevne og tallforståelse er
jevnt over godt fordelt i landets befolkning, hvilket trolig ikke
er tilfellet (7). Dernest kan andre teoretiske konsepter innen
helsekommunikasjonsopplæring i helsefagutdanninger ha fått større
ideologisk gjennomslagskraft og prioritet; for eksempel
empowerment. Definisjon av og begrepsinnhold i HL varierer mellom
mange land, for eksempel bruker svenskene uttrykket
«hälsolitteraciet», mens danskene foretrekker uttrykket
«sundhedskompetence» (8,3). Felles for de nordiske oversettelsene
av HL-begrepet er at de reflekterer mer kompetanse enn kun
leseferdighet og tallforståelse. Dette skyldes to forhold: Don
Nutbeams teoretiske modell for HL fra 2000 (2) og Sørensen og
medarbeidere (9) sin nye, videreutviklete, empirisk baserte modell
fra 2012. Ifølge Nutbeams teori (2) er kunnskaper, ferdigheter og
holdninger knyttet til HL fordelt på tre suksessive nivåer (3): (I)
«functional HL»(F-HL): lese- og skriveferdigheter, samt basal
kroppskunnskap, (II) «interaktive HL»(I-HL): evne til kommunikasjon
med helsepersonell og navigering til rett instans innen
helsevesenet, og (III) «critical HL»(C-HL): ferdigheter i kritisk
tenkning og evaluering av helseinformasjon. Nutbeam hevder at HL
både kan betraktes som en klinisk risiko og som en ressurs (8).
Disse to tilnærmingene til begrepet har sine røtter i henholdsvis
klinisk praksis og i folkehelsearbeid. I USA blir en persons
HL-nivå oftest vurdert ut ifra hvor stor risiko det er for uheldige
helseutfall når en person blir pasient og må forholde seg til
informasjon fra helsepersonell. Svak tallforståelse kombinert med
begrenset leseevne hos en pasient, kan representere en
sikkerhetsrisiko når reseptbelagte legemidler blir utdelt (1,10).
HL som ressurs vurderes som en kognitiv, varierende, iboende
«egenkapital» som mennesker trenger for å kunne ta informerte valg
om hva som fremmer helse og forebygger sykdom (4).
Nutbeams noe statiske, hierarkiske HL-teori (F-HL er laveste
nivå, så I-HL og C-HL det høyeste) har imidlertid ikke kunnet la
seg empirisk bekrefte.Trolig er graden av HL avhengig av kontekst,
motivasjon og kulturelle betingelser (7). Sørensen og andre (7)
hevder dette i sin systematiske oversikt over HL-forskning, at
variabel grad av HL-kompetanse kommer til uttrykk i tre
livssituasjoner som vi mennesker periodevis befinner oss i; (a) når
man blir pasient i helsevesenet («Behandling og pleie»); (b) når
man har økt risiko for å utvikle sykdom («Sykdomsforebyggelse»),
(c) når man skal forholde seg til kunnskapsbasert helseinformasjon
og helsefremmende tiltak, lokale eller nasjonale («Helsefremming»).
Å mestre disse tre livssituasjonene krever fire HL-relaterte
kompetanser; I) «Finne»: ha mulighet til å skaffe seg medisinsk
hjelp, samt evne til å kunne søke etter relevant informasjon om
sitt helseproblem; II) «Forstå»: kunne forstå innhold i
helseinformasjon mottatt av helsepersonell eller funnet selv; III)
«Vurdere»: kunne fortolke og kritisk vurdere helseinformasjon, og
IV) «Bruke»: kunne anvende helseinformasjon på en adekvat måte for
å fremme egen helse
HL-ferdigheter bør således forstås som dynamiske, siden de vil
kunne endre seg med alder, livs- og sykdomserfaring (7). Modellen
til Sørensen et al. utgjør en progresjon av HL-begrepet fra den
tradisjonelle og ensidige «pasient-utfallsrisiko»-fokuseringen til
et bredere folkehelseperspektiv, særlig gjelder det for
livssituasjonene i punktene (b) og (c) i figur 1. Modellen ansporer
også til helsekommunikasjonsstrategier hos sykepleiere, som i sin
profesjonelle rolle kan møte personer med ulik grad av HL i alle
tre livssituasjonene.
HL-basert helsekommunikasjon
Sykepleiere forutsettes i dag å være opptatt av pasienters
perspektiv og preferanser, og pasienter forventes å kunne ta
selvstendige beslutninger om forhold som angår deres helse (11).
Førstnevnte forutsetter trolig kommunikasjonsferdigheter, mens
sistnevnte forutsetter HL. Kommunikasjonsferdigheter hos
sykepleieren har sannsynligvis stor betydning for helseutfallet til
diabetespasienter med lav HL. På kort sikt kan pasienters
misoppfatninger som følge av for kompleks helsekommunikasjon, true
presisjon, kvalitet og sikkerhet i pasientbehandlingen (12).
Informasjonsmateriell til bruk overfor pasienter med diabetes er
ofte skrevet på et høyere HL-nivå enn det pasientene befinner seg
på (14), og regimene som pasientene må følge for å behandle sin
diabetes er gjerne omfattende og kompliserte (15). Det er derfor
fordelaktig om sykepleiere bruker et så enkelt språk som mulig
under helsesamtalen, stiller kontrollspørsmål om vedkommende har
forstått, og eventuelt supplerer med illustrasjonsmateriell. En
slik tilnærming forutsetter imidlertid at pasienters nivå av HL er
forhåndskartlagt: Dette blir neppe utført innen norsk helsevesen,
trolig på grunn av mangel på relevante kartleggingsinstrumenter for
HL. På den annen side, har det vist seg at selv det mest forenklete
informasjonsmateriell ikke bidrar i særlig grad til ønsket
atferdsendring hos diabetespasienter med svært lav HL, hvilket
antyder at økt kunnskap om og innsikt i egen sykdom ikke alene kan
bidra til slik endring (16).
Alt i alt, mangler det mye for å forstå hvordan lav HL påvirker
helseutfall, for eksempel ved diabetessykdom (17,18).
Intervensjoner basert på HL-tilpasset helsekommunikasjon foreslås
derfor gjennomført av sykepleierforskere i Norge for å få mer
innsikt i om slike tilnærminger kan ha positiv innvirkning på
helseutfall hos pasienter med særlig lav HL. Pasientopplæring for å
øke HL hos pasienter kan også være relevant i denne
sammenhengen.
Evnen til å navigere til rett instans i helsevesenet er viktig
for å nå raskt fram til gode behandlingstilbud. Dette mangler ofte
hos personer med lav HL (9). Moderne vestlige samfunn «flommer»
dessuten nærmest over av helsepåstander og behandlingstilbud – med
høyst ulik grad av vitenskapelig forankring (19). Å kunne kritisk
vurdere helseinformasjon vil derfor være nyttig for å ivareta egen
helse (3). Lav C-HL forekommer trolig hos mange diabetespasienter i
Norge (20). En viktig rolle for sykepleieren i disse to
sammenhengene kan være å informere personer med lav HL om
helsevesenets mange spesialinstanser, samt å formidle hvilke kilder
til helseinformasjon man fra et helseprofesjonelt ståsted anser å
være valide – og ikke. Begge disse tiltakene forutsetter imidlertid
at pasienters HL blir kartlagt.
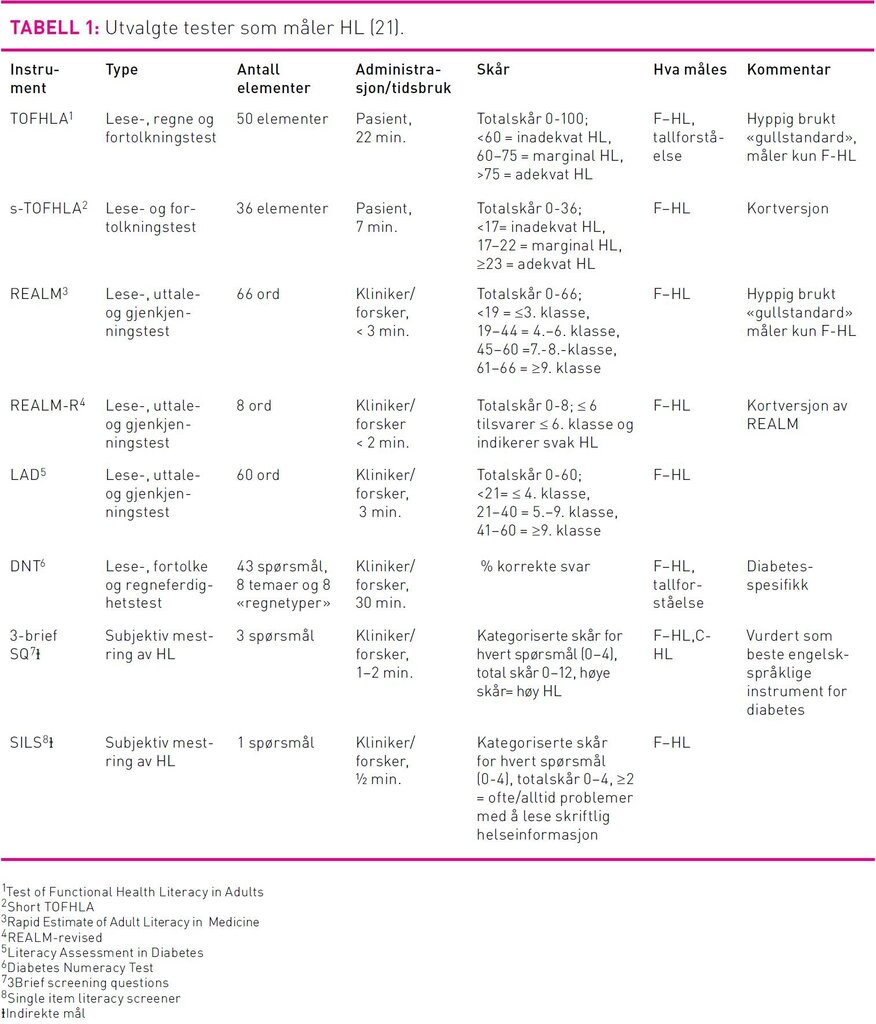
Målemetoder for HL
Pasienters HL har hittil hovedsakelig vært kartlagt som
tallforståelse, med lese- og ordfortolkningstester, og i størst
grad innen diabetesbehandling (14).
De fleste slike tester måler, som man ser av tabell 1, kun
laveste nivå av HL; FHL. Mange skårer også lavere på disse testene
enn forventet ut ifra gjennomført skolegang (14). Antall
tilbakelagte skole- og utdanningsår predikerer altså ikke
nødvendigvis HL-nivå. Nyere HL-tester tiltenkt diabetespasienter er
psykometribaserte (inneholder Likertskalerte utsagn i
konstrukter/indekser som reflekter F-HL, I-HL og C-HL) (14). Slike
selvutfyllende tester forutsetter godt syn og god
konsentrasjonsevne for å gi et valid resultat. Det har derfor vært
reist kritikk mot disse testene, også fordi pasienter synes det er
ubehagelig eller skambelagt at deres manglende basiskunnskaper blir
«avslørt» (22). Det er dessuten ofte slik, at testpersoner med
diabetes skårer ulikt på HL-måleinstrumentene TOFHLA og REALM
(tabell 1). Grunnen kan være at begge disse instrumentene ikke
fanger opp sentrale aspekter ved HL (14). Trolig er også HL-nivået
hos en person ulikt i friske hverdagssammenhenger og i en
utfordrende sykdomstilstand (23). Mulig kontekstuell variasjon i HL
legitimerer således behov for videreutvikling av HL-instrumentene,
spesielt at disse måler flere ferdighetsdimensjoner ved HL enn kun
F-HL. Dette gjelder særlig pasienters evne til interaktivitet med
sykepleiere (I-HL) og kritisk vurdering av medias helseinformasjon
(C-HL) – noe som trolig oppleves som en utfordring for mange
diabetessykepleiere (24,20).
Likeledes har man i lang tid ønsket et måleinstrument for HL,
eksklusivt tiltenkt bruk i befolkningsstudier (23). Imidlertid
gjennomførte åtte EU-land (ingen nordiske) i 2009–2012 en
HL-fokusert befolkningsstudie med cirka 8000 respondenter – dog var
innvandrere ikke inkludert (25). Studien viste en sterk sosial
gradient for HL i disse EU-landene og at hele 47,6 prosent av
respondentene hadde betydelig lav HL. Denne psykometrisk pregete
studien vil i det nærmeste også bli gjennomført i både Norge,
Sverige og Danmark. I Norge vil innvandrere og diabetespasienter
inkluderes som to strata.
Vi er ikke kjent med om HL er målt hos pasienter i Norge,
hvilket bør være det naturlige neste steg. Imidlertid mente N=108
diabetessykepleiere og N=515 helsesøstre at lav HL forekom blant
deres pasienter i Norge, spesielt hos de med ikke-vestlig
innvandrerbakgrunn (26,20). Av til sammen N=230 fastleger her i
landet mente mange at flere av deres pasienter hadde begrenset evne
til å kunne kritisk vurdere ulike helsepåstander (lav C-HL) (27).
Det er også dokumentert at innvandrerkvinner i Norge med diabetes
kan ha problemer med å forstå kostholdsinformasjon gitt av
helsepersonell (28). Disse nasjonale studiene antyder at lav HL hos
pasienter utgjør en kommunikasjonsmessig utfordring for
helsepersonell.
Målinger
Tradisjonelle HL-tester (tabell 1) utført med en pasient
liggende i sin sykeseng, virker trolig uetisk etter behandlings- og
omsorgsstandarder i det norske helsevesenet. Dette kan også ha
bidratt til at HL-begrepet og dets målemetoder er relativt ukjente
for helsepersonell. Om sykepleiere likevel finner en egnet
målemetode og en «uanstrengt» kontekst å forhåndskartlegge
pasienters HL i, som verken frambringer skam eller
konsentrasjonssvikt hos dem, kan trolig positiv effekt av den
påfølgende helsesamtalen skyldes en slik tilnærming.
Økende befolkningsandel innvandrere i Norge legitimerer også at
pasienters HL-nivå blir kartlagt med språk- og kultursensitivt
tilpassete metoder (29), og sannsynligvis er behovet for
HL-registrering særs relevant å foreta med innvandrere som har
diabetes.
Lav HL og helseutfall
Sammenheng mellom målt HL og ulike helseutfall er også nylig
blitt vurdert i en systematisk oversikt av 111 studier (30). Lav HL
var assosiert med høyere innleggelsesrater, mer bruk av akutte
helsetjenester, lite kunnskap om egen sykdom, begrenset evne til å
fortolke helseinformasjon, ukorrekt bruk av legemidler, sjeldnere
bruk av forebyggende helsetjenester, dårligere helsestatus, og
høyere dødelighet hos eldre. Variabel HL forklarte også sosiale
eller etniske helseforskjeller i flere helsemål. Det har således
vært retorisk påstått at mange personer med lav HL blir
«gjengangere» i helsevesenets behandlingssystem.
For pasienter med kroniske sykdommer som diabetes, synes lav HL
å bidra til dårligere etterlevelse av kompliserte
behandlingsregimer. Dette er trolig fordi informasjonsmateriell til
bruk ved diabetes forutsetter tallforståelse og leseferdigheter på
et forholdsvis høyt nivå (31,15). Begrenset tilgang til, dårlig
kvalitet på og lavt utbytte av egen skolegang, synes derfor å kunne
disponere for lav HL (31). I en oversiktsartikkel om effekten av 38
intervensjoner overfor diabetespasienter med lav HL var det evidens
for mindre bruk at akuttjenester og innleggelser, samt at intensive
intervensjoner for å bedre mestring og egenbehandling av diabetes
reduserte sykdommens alvorlighetsgrad (32–34). Felles for
intervensjonene var at helsepersonell drev kunnskapsopplæring og ga
informasjon til testgruppen med virkemidler som befant seg på et
forholdsvis lavt HL-nivå (brosjyrer med enkelt språk, bilder og
video).
Lav HL er videre vist å være assosiert med demografi (høy
alder, lav utdanning, lav sosial klasse og etnisk
minoritetsbakgrunn), og det var assosiasjon mellom lav HL og dårlig
helse for disse gruppene (30). Således kan det tenkes at HL kan
være én av flere faktorer som kan bidra til å forklare sosial
ulikhet i helse.
Behandling av diabetes type 2 er ofte komplisert, både for
sykepleier og pasient (35). Diabetes type 2 rammer i
uforholdsmessig stor grad middelaldrende, unge voksne med lav
sosioøkonomisk status og etniske minoriteter (36,37).
Diabetesbehandling med sterk vekt på opplæring og egne valg er
imidlertid fremmed for enkelte eldre og innvandrergrupper som kan
ha vært vant til en mer paternalistisk kommunikasjonsstil hos
helsevesenet tidligere (38). HL forklarte den observerte
forskjellen mellom afroamerikanere og majoritetsbefolkning i bruk
av forskrevne diabetesmedisiner etter justering for sosiodemografi
og sykdomsvarighet (39). Det er også vist sammenheng mellom lav HL,
hypoglykemi og manglende metabolsk kontroll (HbA1c) (40,41).
Sykepleieres helsekommunikasjon
Sykepleiere kan, som nevnt, overestimere pasienters
leseferdigheter, kropps- og helsekunnskaper. Dette kan skape
frustrasjon, engstelse og forvirring hos disse pasientene når de må
forholde seg til omfattende helseinformasjon og veiledning. Det er
således mulig at mange gjennomfører egenbehandlingen feil.
Sykepleieres HL-tilpassete kommunikasjon har imidlertid vist seg å
kunne positivt påvirke evnen til metabolsk kontroll (HbA1c) hos
diabetespasienter (42–44). Man anser likevel pasientens motivasjon
og mestring anses som mest avgjørende for god egenbehandling, som
kosthold, fysisk aktivitet, glukosemålinger og justering av
medikamentbruk (17).
Det er derfor gode argumenter for at sykepleieren bør tilpasse
helsesamtalen til pasienters varierende HL-nivå, for eksempel til
deres kroppskunnskap og forståelse av sammenhenger mellom atferd og
helse. Slike pedagogisk differensierte tiltak kan i seg selv trolig
bidra til å øke pasienters HL som følge av økt innsikt og
egenmestring. Alternativt kan enkle, standardiserte
kontrollspørsmål fra sykepleieren om pasienten faktisk har forstått
helseinformasjonen i samtalen være tilstrekkelig noen ganger,
særlig i kliniske kontekster (21). Sannsynligvis kan det også være
formålstjenlig å benytte instruerende, men forenklet og
kultursensitivt visuelt materiale som bilder og film, overfor
enkelte pasienter med innvandrerbakgrunn med begrensete
språkferdigheter og lav HL.
Konklusjon
Lav HL kan bidra til å forklare ugunstige helseutfall hos mange
pasienter, og oppmerksomheten omkring dette er økende blant
sykepleiere, øvrig helsepersonell, helseforskere, tilbydere av
helsetjenester og politikere internasjonalt (30). Dessverre har
ikke oppmerksomheten rundt HL nådd Norge i særlig stor grad. Når
mange i befolkningen vår trolig har lav HL og muligens ikke oppnår
effekt av helsetjenestens mange gode tilbud fordi de ikke
«forstår», bør dette få implikasjoner for hvorledes helsepersonell
kommuniserer med og tilrettelegger for pasienter med lav HL.
Helseproblemer knyttet til lav HL gjenspeiler trolig sosiale
ulikheter i samfunnet, like mye som det er et individuelt problem
(2). Det er derfor fristende å hevde at sosial ulikheter i helse
kan forsterkes i fremtiden dersom ikke helsekommunikasjonen, som
foregår i de fleste instanser i det norske helsevesen, tilpasses
til den enkelte pasients kartlagte HL-nivå.
Imidlertid trenger man flere intervensjonsstudier for å vurdere
om økt HL faktisk kan gi helsefremmende atferd, og det gjelder også
for andre kroniske sykdommer enn diabetes. For folkehelsearbeidet
og fremtidige helsekampanjer overfor definerte målgrupper burde en
studie av befolkningens HL være høyst relevant. Det er også
tilrådelig å vektlegge HL som tema, både i sykepleierutdanning og
sykepleierforskning. Norsk obligatorisk skole bør også kunne bidra
sterkere til at barn og unges HL øker, det gjelder særlig unges
kroppskunnskap og den kritiske dimensjonen innen HL; C-HL – et tema
som definitivt fortjener en forskningsstudie.
Essayforfatterne takker Kristine Sørensen et al. (9) og HLS-EU Consortium (25) for tillatelsen til å benytte deres modeller og data.
Referanser
1. Safeer RS, Keenan J. Health Literacy: The Gap Between
Physicians and Patients. American Family Physician. 2005;72:463–8.
2. Nutbeam D. Health literacy as a public health goal: a
challenge for contemporary health education and communication
strategies into the 21st century. Health Promotion International.
2000;15:259–67.
3. Pettersen S. Er også naturfagdidaktikk godt for helsen? In:
Jorde D, Bungum B, editors. Naturfagdidaktikk, perspektiver,
Forskning og Utvikling. 1 ed. Oslo: Gyldendal Akademisk; 2003. opp.
373–88.
4. Volandes AE, Paasche-Orlow MK. Health literacy, Health
Inequality and just health care system. The American Journal of
Bioethics. 2007;7:5–10.
5. Sørensen K, Brand H. Health literacy lost in translations?
Introducing the European Health Literacy Glossary. Health Promotion
International. 2013;doi:10.1093/heapro/dat 013.
6. Wynia MK, Osborn CY. Health Literacy and Communication
Quality in Health Care Organizations. Journal of Health
Communication. 2010;15 (Suppl 2): 102–15.
7. Lagerstrøm BO. Nordmenn flest forstår det de leser (ALL).
Samfunnsspeilet/Statistisk sentralbyrå. 2005.
8. Mårtensson L, Hensing G. Hälsolitteracitet grundbult i
patientmötet. Läkartidningen. 2011;108:2718–2720.
9. Sørensen K, Van den Broucke S, Fullam J, Doyle G, Slonska Z,
Brand H, et al. Health literacy and public health: A systematic
review and integration of definitions and modells. BMC Public
Health. 2012;12:doi:10.1186/1471-2458-12-80.
10. Nutbeam D. The evolving concept of health literacy. Social
Science & Medicine. 2008;67:2072–8.
11. Cavanaugh K, Huizinga MM, Wallston KA, Gebretsadik T,
Shintani A, Davis D. Association of numeracy and diabetes control.
Annals of Internal Medicine. 2008;148:737–46.
12. Dy SM, Purnell TS. Key concepts relevant to quality of
complex and shared decision-making in health care: A literature
review. Social Science & Medicine. 2012;74:582–7.
13. Schyve PM. Language differentes as a barrier to quality and
safety in health care: the joint commission perspective. Journal of
General Internal Medicine. 2007;22 (Suppl 2): 360–1.
14. Ishikawa H, Yano E. The relationship of patient
participation and diabetes outcomes for patients with high vs. low
health literacy. Patient Education and Counseling. 2011;84:393–397.
15. Joram E, Roberts-Dobie S, Mattison SJ, Devlin M,
Herbrandson K, Hansen K, et al. The Numeracy Demands of Health
Education Information: An Examination of Numerical Concepts in
Written Diabetes Materials. Health Communication. 2012;27:344–55.
16. Kandula NR, Nsiah-Kumi PA, Makoul G, Sager J, Zei C P,
Glass S, et al. The relationship between health literacy and
knowledge improvement after a multimedia type 2 diabetes education
program. Patient education and counseling, 2009; 75:321–327.
17. Fransen MP, von Wagner C, Essink-Bot M-L. Diabetes
self-management in patients with low health literacy: Ordering
findings from literature in a health literacy framework. Patient
Education and Counseling. 2012;88:44–53.
18. Cavanaugh KL. Health literacy in diabetes care:
explanation, evidence and equipment. Diabetes Management.
2011;1:191–9.
19. Pettersen S. Norwegian health journalists´ ability to
report on health research: A concern to science education? NorDiNa:
Nordic Studies in Science Education. 2005;1:5–16.
20. Finbråten HS, Pettersen KS. Diabetessykepleiere i Norge
sine oppfatninger av pasienters «health literacy». Vård i Norden.
2012;32:47–52.
21. Al Sayah FA, Williams B, Johnson JA. Measuring Health
Literacy in Individuals With Diabetes: A Systematic Review and
Evaluation of Available Measures. Health Education & Behavior.
2012:doi: 10.1177/1090198111436341. ePub April 9 2012.
22. Parikh NS, Parker RM, Nurss JR, Baker DW, Williams MV.
Shame and health literacy: the unspoken connection. Patient
Education and Counseling. 1996;27:33–39.
23. Nutbeam D. Defining and measuring health literacy: what can
we learn from literacy studies? International Journal of Public
Health. 2009;54:303–5.
24. Wallace A. Low literacy: Overview, Assessment, and steps
toward providing High-Quality Diabetes Care. Diabetes Spectrum.
2010;23:220–27.
25. HLS–EU C. Comparative report of health literacy in eight EU
member states. The European Health Literacy Survey HLS–E.
http://www.health-literacy.EU: 2012.
26. Finbråten HS, Pettersen KS. En norsk pilotstudie av
helsesøstres erfaringer med pasienters health literacy:
helsefremmende allmenndannelse. Nordisk Tidsskrift for
Helseforskning. 2012;8:63–77.
27. Vassnes SM. Fastlegers erfaringer med pasienters health
literacy. [Masteroppgave (MSc)]. Kjeller, Lillestrøm: Høgskolen i
Oslo og Akershus; 2010.
28. Hjellset VT. A culturally adapted lifestyle intervention
with main focus on blood glukose regulation improved the risk
profile for type 2 diabetes in Pakistani immigrant women. They are
not aliens. Oslo: UNIPUB: University of Oslo; 2011.
29. Garnweidner LM, Pettersen KS, Mosdøl A. Experiences with
nutrition-related information during antenatal care of pregnant
women of different ethnic backgrounds residing in the area of Oslo,
Norway. Midwifery. 2013;29:e130–e137.
30. Berkman ND, Sheridan SL, Donahue KE, Halpern DJ, Crotty K.
Low health literacy and health outcomes: an updated systematic
review. Annals of Internal Medicine. 2011;155:97–107.
31. Bostock S, Steptoe A. Association between low functional
health literacy and mortality in older adults: longitudinal cohort
study. British Medical Journal. 2012;344:e1602.
32. Sheridan SL, Halpern DJ, Viera AJ, Berkman ND, Donahue KE,
Crotty K. Interventions for Individuals with Low Health Literacy: A
Systematic Review. Journal of Health Communication. 2011;16 (Suppl
3): 30–54.
33. Rothman RL, Dewalt D, Malone R, Bryant B, Shinitani A,
Crigler B, et al. Influence of patient literacy on the
effectiveness of a primary care-based diabetes disease management
program. Journal of American Medical Association. 2004;292:1711–6.
34. Cavanaugh K, Wallston KA, Gebretsadik T, Shintani A,
Huizinga MM, Davis D, et al. Addressing Literacy and Numeracy to
Improve Diabetes Care. Two randomized controlled trials. Diabetes
Care. 2009;32:2149–55.
35. Helsedirektoratet. Nasjonale kliniske retningslinjer.
Diabetes. Forebygging, diagnostikk og behandling. Oslo:
Helsedirektoratet, 2009.
36. Jenum AK, Diep LM, Holmboe-Ottesen G, Holme IM, Kumar BN,
Birkeland KI. Diabetes susceptibility in ethnic minority groups
from Turkey, Vietnam, Sri Lanka and Pakistan compared with
Norwegians – the association with adiposity is strongest for ethnic
minority women. BMC Public Health. 2012;
doi:10.1186/1471-2458-12-150.
37. Tran AT, Diep LM, Cooper JG, Claudi T, Straand J, Birkeland
K, et al. Quality of care for patients with type 2 diabetes in
general practice according to patients’ ethnic background: a
cross-sectional study from Oslo, Norway. BMC Health Serv Res. 2010;
doi:10.1186/1472-6963-10-145.
38. Kickbusch I. Improving Health Literacy in the European
Union: towards a Europe of informed and active health citizens.
Improving Health Literacy – A key priority for enabling good health
in Europe. European Health Forum Gastein – Special Interest Session
[Internett]. 2004 October 8.
39. Osborn CY, Cavanaugh K, Wallston KA, Kripalani S, Elasy TA,
Rothman RL. Health Literacy Explains Racial Disparities in Diabetes
Medication Adherence. Journal of Health Communication. 2011;16
(Suppl 3): 268–78.
40. Sarkar U, Karter AJ, Liu JY, Moffet HH, Adler NE,
Schillinger D. Hypoglycemia is More Common Among Type 2 Diabetes
Patients with Limited Health Literacy: The Diabetes Study of
Nortern California (DISTANCE). Journal of General and Internal
Medicine. 2010;25:962–8.
41. Schillinger D, Barton LR, Karter AJ, Wang F, Adler N. Does
Literacy Mediate the Relationship Between Education and Health
Outcomes? A Study of a Low-Income Population with Diabetes. Public
Health Reports. 2006;121:245–54.
42. Baker DW. The meaning and the measure of health literacy.
Journal of General and Internal Medicine. 2006;21:878–83.
43. Paasche-Orlow MK, Wolf MS. The Causal Pathways Linking
Health Literacy to Health Outcomes. American Journal of Health
Behavior. 2007;31 (suppl. 1):19–26.
44. von Wagner C, Steptoe A, Wolf MS, Wardle J. Health literacy
and health actions: a review and a framework from health
psychology. Health Education & Behavior.
2009;36:860–77.


















0 Kommentarer