Er den norske versjonen av "Behavioral Pain Scale" pålitelig og brukervennlig?
Sammendrag
Studiens bakgrunn:
Respiratorpasienter opplever ofte smerter og er vanskelige å smertevurdere. Observasjon av pasientens adferd kan være et godt hjelpemiddel for å vurdere smertene og «Behavioral Pain Scale» (BPS) er utviklet til dette formålet.
Hensikt med studien:
Hensikten med studien var å oversette BPS til norsk, ta det i bruk og deretter undersøke påliteligheten og brukervennligheten til skalaen.
Metode:
Studien er en beskrivende observasjonsstudie hvor to sykepleiere ansatt på en intensivavdeling observerer og smertevurderer den samme sederte respiratorpasienten ved hjelp av den norske versjonen av BPS på samme tidspunkt både i ro og ved snuing. Dataene analyseres med fokus på skjemaets pålitelighet ved å se på overensstemmelsen når to sykepleiere vurderer samme pasient (prosent enighet, Kappa og ICC) og brukervennlighet.
Hovedresultat:
Totalt 25 sykepleiepar (to og to sammen) smertevurderte sederte respiratorpasienter med BPS. Det viste seg at skjemaet var enkelt å anvende, var sensitiv for endringer i smerteadferd og det var lite manglende data ved utfylling av BPS. Sykepleierne hadde en enighet på 68 prosent i ro og 24 prosent under snuing. Interraterreliabiliteten var noe varierende og litt lav med hensyn til observasjon av ansiktsuttrykk (Kappa 0,37 i ro og ICC 0,41 under snuing).
Konklusjon:
Den norske versjonen av BPS er et lovende smertevurderingsverktøy med god brukervennlighet, men videre utprøving er nødvendig.
Referer til artikkelen
Olsen B, Rustøen T. Er den norske versjonen av "Behavioral Pain Scale" pålitelig og brukervennlig?. Sykepleien Forskning. 2011;6(3):264-272. DOI: 10.4220/sykepleienf.2011.0168
Introduksjon
Respiratorpasienter opplever ofte smerter (1-5). Årsaker til dette er hyppige rutinemessige prosedyrer og behandling som snuing, trakealsuging, innleggelse eller fjerning av diverse utstyr, fjerning av trakealtube, stikking ved blodprøvetaking og sårstell (4,6-9). Det er også vist at pasienter ofte ikke får tilstrekkelig med smertestillende før smertefulle prosedyrer (10) og at sykepleiere undervurderer pasientenes smerter (14-16). Smerter hos respiratorpasienter medfører stress (5,6,14,15) og kan gi en økt stressrespons med takykardi, økt oksygenbehov til myokard, hyper-koagulasjonsevne, immunsuppresjon og vedvarende katabolisme. Økt risiko for angst og delir, redusert søvn, nedsatt respirasjonsfunksjon og økt immobilitet er også forbundet med smerte (16,17).
Den mest pålitelige smertevurderingen er pasientens egen beskrivelse av smerten, men dette er oftest umulig hos sederte respiratorpasienter (18-20). Respiratorpasientene kan ikke kommunisere verbalt på grunn av intuberingen, redusert bevissthetsnivå, innskrenket bevegelse samt paralyserende og sederende medisiner (20-22). Tegn på smerte som økt blodtrykk, hjertefrekvens og svetting kan være upålitelige da de kan være påvirket av septiske tilstander, bruk av inotrope medikamenter og betablokade (9,23-27).
Observasjon av pasientens adferd har vist seg å være et godt hjelpemiddel for å vurdere smertene til pasientgruppen og sykepleiers adferdsobservasjon av pasienter har fra moderat til sterk sammenheng med pasienters egenrapportering av smerter (12,28). Det er utviklet ulike smertevurderingsverktøy til pasientgruppen som observerer ulike adferdsområder og som ikke krever verbal respons fra pasientene; Nonverbal Pain Scale (NVPS) (29), Critical-Care Pain Observation Tool (CPOT) (19), og The Behavioral Pain Scale (BPS) (7). NVPS har en svakhet i at validitet og interrater reliabilitet ikke er adekvat testet (30,31), mens CPOT er testet med hensyn til validitet og reliabilitet, men krever likevel videre testing. (30,31). Derfor ble BPS valgt i denne studien, da det er den skalaen som er testet grundigst ut, på flere pasientgrupper, og er funnet reliabel og valid i disse undersøkelsene.
BPS er et observasjonsskjema hvor sykepleieren vurderer pasientens ansiktsuttrykk, bevegelser i overekstremitetene og samarbeid med respirator (se Tabell 1). Hvert av områdene skåres på en skala fra en til fire etter alvorlighetsgrad. Totalskår fås ved å summere alle tre delskårene slik at totalsummen kan variere fra 3 (ingen smerte) til 12 (mest smerte).
Det er tre artikler som har testet ut BPS, i tillegg til tre artikler som har oppsummert disse uttestingene (7,30–34). Mellom 30 og 44 pasienter, både kirurgiske, medisinske og traumepasienter, er inkludert i studiene og pasientene er skåret gjentatte ganger både ved prosedyrer som forventes å være smertefulle og prosedyrer som ikke forventes å være smertefulle. Det er vist at intern konsistens er akseptabel med en Cronbach’s alpha på 0,64 (33) og 0,72 (32). Likevel var ikke interraterreliabiliteten (35) konsistent gjennom disse tre undersøkelsene. Payen et al. (7) fant en tilfredsstillende interraterreliabilitet (Kappa =0,74), Aissaoui et al. (32) fant en høy «Intraclass correlation coefficient»(ICC=0.95), mens Young et al. (33) fant en høy prosent overensstemmelse mellom sykepleierne når BPS skåren var lav (82–91 prosent), og en lavere overensstemmelse når BPS skåren var høyere (36–46 prosent). Validiteten (35) var tilfredsstillende da smerteskåringen for smertefulle prosedyrer var signifikant høyere enn ved ikke smertefulle prosedyrer (7,32,33), noe som tyder på at skalaen er sensitiv for forandringer i smerteadferd.
Det hevdes at BPS er et lovende verktøy som krever videre testing for å bekrefte validiteten og reliabiliteten (30, 34), mens Cade (31) hevder verktøyet forbedrer smertevurderingen til respiratorpasienter om den innlemmes i retningslinjer og protokoller for smertehåndtering på intensivavdelinger.
Hensikten med studien er å oversette BPS til norsk, la sykepleiere ansatt på en intensivavdeling i Norge anvende det og deretter undersøke påliteligheten og brukervennligheten til skjemaet for å kunne forbedre sederte respiratorpasienters smertebehandling. Litteratursøk har ikke vist at BPS har blitt oversatt eller tatt i bruk i Norden tidligere. Forskningsspørsmålet lyder: Er den norske versjonen av «Behavioral Pain Scale» pålitelig og brukervennlig for å vurdere smerter hos sederte respiratorpasienter?
Metode
Studien er beskrivende og BPS (et strukturert observasjonsskjema) er anvendt som et hjelpemiddel for sykepleierne til å observere smerter hos respiratorpasienter.
Oversettelsesprosedyren
Tillatelse til å oversette skjemaet til norsk ble innhentet og skjemaet ble oversatt ved hjelp av retningslinjer fra MAPI-instituttet (36). Skjemaet ble først oversatt til norsk av tre sykepleiere som var kyndige i engelsk uavhengig av hverandre. På bakgrunn av disse tre versjonene ble det lagd én felles norsk oversettelse. Denne ble oversatt tilbake til engelsk av nok en sykepleier som var tospråklig, og sammenlignet med den originale versjonen. Deretter ble den pilottestet av fem sykepleiere. Pilottestingen ble gjort for å sjekke om den var forståelig og anvendbar i praksis. De fem sykepleierne fikk en kort innføring i BPS-skjemaet, anvendte det på en sedert respiratorpasient, for deretter å ha en samtale om brukervennlighet. Det ble gjort få forandringer på oversettelsen underveis, selv om ord som «inndratt» ble valgt istedenfor «tilbaketrukket» og «samarbeid med respiratoren» valgt istedenfor «kontrollere respiratoren» (se Tabell 1).

Utvalg
Sykepleiere ansatt på en middels stor intensivavdeling deltok i studien. Alle sykepleierne på avdelingen (cirka 80 ansatte) fikk en teoretisk innføring i bruken av BPS og de fikk invitasjon til å delta i studien, men det var frivillig å delta i uttestingen.
Sykepleierne ble informert om at BPS i denne uttestingen skulle tas i bruk på respiratorpasienter over 18 år som var hemodynamisk stabile og hadde behov for sedasjon og analgesi. Pasienter med kvadriplegi, neuromuskulær blokade eller evne til å evaluere smerten selv ble utelatt.
Innsamling av data
To sykepleiere, den pasientansvarlige sykepleieren i tillegg til en sykepleierkollega, smertevurderte den samme pasienten både i ro og under snuing ved hjelp av BPS-skjemaet på samme tidspunkt uten å kommunisere med hverandre. Sykepleierne fylte ut hvert sitt BPS-skjema både i ro og under snuing og de kunne også skrive egne kommentarer. Sykepleierne skåret også pasientens bevissthetsnivå med MAAS-skalaen (Motor Activity Assessment Scale), et reliabelt og valid sedasjonsskåringsverktøy, fra 0 poeng (ingen reaksjon på stimuli) til 6 poeng (svært agitert) (37). Dette ble gjort for å teste sammenhengen mellom pasientens sedasjons- og analgesinivå og BPS-skår, slik Payen et al. (7) fant. Begge registreringsskjemaene ble lagt i samme konvolutt etter at de var utfylt. Prosjektet gikk over fem uker høsten 2009, til 25 pasienter var smertevurdert. Det vil si at 50 registreringer ble foretatt. Sykepleierne fikk beskjed om at de skulle smertelindre pasienten likt som tidligere, uavhengig av prosjektet.
Analyse av data
Brukervennligheten til BPS ble evaluert ved å se hvordan sykepleierne fylte ut skjemaet når de smerteskåret pasientene innen hvert av de ulike adferdsområdene i ro og under snuing. Både ved at hele skalaen ble anvendt og antall uutfylte rubrikker ble vurdert. De fem sykepleierne som pilottestet skjemaet ble spurt om hvordan det var å anvende det for smertevurdering. Deres tilbakemelding blir også sett på relatert til brukervennligheten. Det ble også vurdert om skjemaet var sensitivt for smertebetingede adferdsforandringer, ved at det skilte mellom adferd i ro og under snuing.
Med pålitelighet her menes interraterreliabilitet. Interraterreliabilitet defineres som: «The degree to which two raters or observers, operating independently, assign the same ratings or values for an attribute being measured or observed» (35, s. 756). Prosjektet testet interraterreliabiliteten ved å se på overensstemmelsen mellom to sykepleiere som ved hjelp av BPS smertevurderer samme pasient på samme tidspunkt uten å kommunisere med hverandre både i ro og under snuing.
Dataene ble analysert ved hjelp av SPSS versjon 16.0. Frekvensanalyser, minimumsskår, maksimumsskår, modus, gjennomsnitt og «missing» ble beregnet for å se på brukervennligheten til skjemaet.
Tre analyser ble foretatt for å vurdere interraterreliabiliteten. Prosent enighet ble regnet ut for å se hvor stor overensstemmelse det var mellom de to sykepleierne som smertevurderte den enkelte pasient. Bivariat korrelasjonsanalyse med utregning av Kappa og Intraclass correlation coefficient (ICC) ble også brukt, da disse analysene tar hensyn til den tilfeldige enigheten som kan oppstå ved slike undersøkelser. Kappa er «index used to measure interrater agreement, which summarizes the extent of agreement beyond the level expected to occur by change» (35, s. 756) hvor 0 er ingen enighet, 0,0–0,20 er svak enighet, 0,21–0,40 er rimelig enighet, 0,41–0,60 er moderat enighet, 0,61–0,80 er solid enighet og 0,81–1,00 er nesten perfekt enighet (38). Kappa ble regnet ut på de adferdsområdene med få svaralternativ (opp til tre svaralternativ). Dette skyldes at Kappa systematisk blir lavere ved flere kategorier (39). ICC er valgt på de adferdsområdene hvor pasientene er skåret fra fire til syv ulike smerteskår (35, s. 456). ICC er «index summarizing the degree of relationship between variables, typically ranging from +1,00 (perfect positive relationship) through 0,0 (no relationship) to -1,00 (perfect negative relationship» (35, s. 750). Liknende studier mener ICC > 0,70 bør kunne forventes (23).
Etiske betraktninger
Sykepleierne ble informert muntlig og skriftlig om at deltakelse i prosjektet var frivillig og at data ikke kunne spores tilbake hverken til sykepleiere eller pasienter. Registreringene ble anslått å ta fra to til fem minutter (7,32). Prosjektet var ikke fremleggelsespliktig for Regional etisk komité da det ble forsket på sykepleiere og dataene ble behandlet anonymt. Prosjektet var heller ikke meldepliktig Datafaglig sekretariat ved Norsk samfunnsvitenskapelig datatjeneste.
Resultater
Utvalg
Noen sykepleiere på avdelingen deltok i uttestingen en gang, noen flere ganger, mens andre ikke deltok i det hele tatt. Eksakte data om dette finnes ikke. Majoriteten av sykepleierne var kvinner, hadde videreutdanning i intensivsykepleie og hadde mange års arbeidserfaring.
Brukervennlighet
Pasientene ble skåret til gjennomsnittlig 1,2–1,3 poeng i ro, og fra 1,6–2,2 under snuing (Tabell 2). Ut fra en mulig totalskår fra 3–12 poeng ble pasientene i ro skåret med gjennomsnittlig 3,7 poeng og under snuing med 5,6 poeng. Dette viser at skalaen var sensitiv for endringer i smerteadferd hos pasienten.
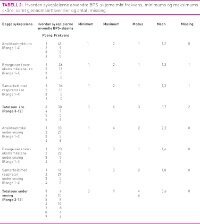
Alle pasientene i ro fikk skåren 1 eller 2, mens det under snuing ble skåret med 1–4 poeng. Den hyppigste brukte skåren i ro var 1 poeng, mens den hyppigst brukte skåren under snuing var 2 poeng. Ut fra en mulig totalskår fra 3–12 poeng ble pasientene i ro skåret fra 3–6, med 3 som den hyppigst brukte verdien, mens de under snuing ble skåret fra 3–9 og med 4 og 6 som de hyppigst brukte verdiene.
Undersøkelsen avdekket at av totalt 300 rubrikker var det kun 2 som ikke ble fylt ut av sykepleierne; «samarbeid med respirator» i ro og «bevegelser i overekstremitetene» i ro.
Pilotundersøkelsen viste at sykepleierne var fornøyde med brukervennligheten til skjemaet. De mente at BPS var lett å bruke uten mye opplæring, at skjemaet fanget opp smerte og var nyttig.
Pålitelighet
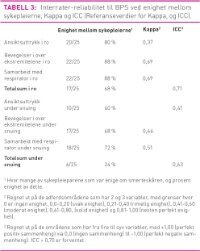
Som vist i Tabell 3 var enigheten mellom de to sykepleierne god i ro, med en enighet fra 80–88 prosent. Enigheten er noe lavere under snuing, med 40–72 prosent enighet mellom sykepleierne. Ansiktsuttrykk skiller seg ut som det adferdsområdet som har lavest enighet (80 prosent i ro og 40 prosent under snuing). Enigheten er lavere under totalsummen enn den er under de enkelte adferdsområdene både i ro (68 prosent) og under snuing (24 prosent).
Kappa og ICC viser også at interraterreliabiliteten er bedre i ro (Kappa fra 0,37–0,69) enn under snuing (ICC 0,41 og Kappa 0,46–0,51). Ansiktsuttrykk er også her det adferdsområdet som viser dårligst interraterreliabilitet (Kappa 0,37 i ro, ICC 0,41 under snuing). Totalsummen i ro og under snuing viser derimot en moderat ICC til tross for lav enighet mellom sykepleierne.
MAAS
Sykepleieparene skåret pasientenes sedasjonsnivå med MAAS, men kun sju av 24 par var enige om felles MAAS-skår. På denne bakgrunn blir ikke disse dataene vist i denne artikkelen.
Diskusjon
Pasientene i studien ble smertevurdert til gjennomsnittlig 3,7 poeng i ro og 5,6 poeng under snuing (Tabell 2). Funnene er i overensstemmelse med tidligere forskning på BPS, som har smerteskåret pasientene henholdsvis fra 3,3, 3,8 og 3,4 ved en ikke smertefull tilstand og 4,9, 6,6 og 5,0 ved en smertefull prosedyre (7,32,33). At det er variasjoner i de ulike studiene, kan skyldes variasjoner i pasientgrunnlag, ulik smertelindring av pasientene, ulike tidspunkt man har smertevurdert pasientene på og ulike påførte smertefulle prosedyrer, selv om litteratur beskriver at alle prosedyrene som ble brukt i studiene er smertefulle (4,6,9,40).
Pasientene i denne studien ble skåret med en forholdsvis lav smerteskår da det er mulig å skåre fra 3–12 poeng (Tabell 2). Årsaken kan være at pasientene ikke viser smerteadferd som følge av god smertelindring, eller eventuelt at skalaen er dårlig til å fange opp smerteadferd. Dette kan ikke denne studien kontrollere, da det ikke er samlet inn data om pasientens sedasjon, analgesi, diagnoser eller andre forhold ved pasientene som kan belyse dette.
Den øverste delen av skalaen ble ikke benyttet i undersøkelsen, noe som også vises i tidligere forskning (7,32,33). I ro fikk pasientene kun skår 1 eller 2 (Tabell 2), noe som kan forklares med at pasientene ikke viser smerteadferd i ro og sees på som en støtte til skjemaet. Under snuing brukes flere skåralternativ. Det kan tenkes at pasientene viser ulike grader av smerteadferd når de blir snudd, på grunn av at noen har store kirurgiske sår mens andre ikke har slike smertefulle tilstander. Totalsummen pasientene ble skåret til i ro var maks 6 poeng (av 12 mulige), mens det under snuing ble skåret med maks 9 poeng.
Sykepleierne skårer med en høyere poengsum under snuing enn i ro innenfor hvert av adferdsområdene og under totalsummene. De skårer også pasientene hyppigst med 2 poeng under snuing og 1 poeng i ro (Tabell 2). At smerteskåren øker, kan støtte oppfatningen om at skalaen er sensitiv for forandringer i smerteadferd. Dette støttes av andre studier av BPS som finner at skåringen for smertefulle prosedyrer var signifikant høyere ved smertefulle prosedyrer enn ved ikke-smertefulle prosedyrer (7,32,33). En økning i smerteskår innen alle adferdsområder, kan støtte oppfatningen om at både de tre adferdsområdene og underkategoriene innen hvert adferdsområde egner seg til å vurdere smerteadferd.
Det ble funnet en ICC på 0,71 og 0,63 på totalsummene, noe som var en tilnærmet forventet interraterreliabilitet (Tabell 3). Aissaoui et al. (32) fant en høyere interraterreliabilitet (ICC = 0,95), men denne studien er utført med andre smertefulle prosedyrer og flere smertevurderinger av pasientene. Opplæringen av personellet var også mer omfattende i studien til Aissaoui et al (32) og det kan være en årsak til det gode resultatet. Payen et al. (7) fant i sin studie en Kappa på 0,74, men opplæringen av deltakerne er i denne studien lite beskrevet.
Ansiktsuttrykk ga lavere pålitelighet enn de andre adferdsområdene både i ro og under snuing. En årsak til dette kan være at de fire svaralternativene innen ansiktsuttrykk er mer diffuse enn alternativene til de andre adferdsområdene (Tabell 1). Begrepene «avslappet» eller «delvis» eller «helt anspent» kan være vanskelig å skille fra hverandre og kan gi mindre samsvar mellom sykepleierne. Det kan også stilles spørsmål ved om ansiktsuttrykk er en adferd som har sammenheng med smerteopplevelse, selv om tidligere studier tyder på det (41,7,32,33).
Pilottestingen av skjemaet ga tilbakemeldinger om at «bevegelser i overekstremitetene» kunne forveksles med sykepleiernes leiring av pasientens armer. I tillegg kan pasienten på grunn av sedasjon og muskelsvakhet ikke alltid bevege overekstremitetene og pasienten kan da skåres som smertefri, mens sykepleiere kan observere sakte, nedsatt eller ingen bevegelse også når respiratorpasientene har hatt smerte (12). Dette kan være bekymringsfullt. Adferdsområdet viser likevel i denne studien fra moderat til solid interraterreliabilitet med Kappa på 0,69 i ro og 0,46 under snuing.
Når det gjelder samarbeid med respirator stiller Li et al. (30) spørsmål ved om noen av operasjonaliseringene av adferdsområdene er spesifikke for smerte, eller om de kan forbindes med frykt og angst, noe som også kan være en konsekvens av akutte smerter. Det kan være vanskelig å skille mellom disse, også fordi studier viser at smerte medfører frykt (1). Likevel tyder funn fra denne studien på at interraterreliabiliteten er fra moderat til solid med Kappa på 0,51 under snuing og 0,69 i ro.
At det er bedre interraterreliabilitet i ro enn under snuing kan forklares med at det kan være vanskelig å vurdere pasientens adferd når man samtidig snur pasienten. Det kan tenkes at den som står med pasientens rygg mot seg ikke kan se ansiktsuttrykket til pasienten godt og at dette er grunnen til at de to sykepleierne smerteskårer pasienten ulikt. Andre studier tyder på dårligere pålitelighet jo høyere smerteskår pasienten har. Young et al. (33) fant en god sammenheng når BPS-skåren var lav (82–91 prosent), men lavere sammenheng når BPS-skåren var høyere (36–46 prosent). Trenden er den samme i denne studien, der BPS-skåren i ro har en enighet på 80–88 prosent og ICC på 0,71, mens den under snuing har en enighet på 40–72 prosent og ICC på 0,63. Dette kan tyde på at det skåres mer ulikt når man smerteskårer pasienter med høyere smerteskår.
Når det gjelder brukervennligheten ble det ikke avdekket vesentlige mangler i utfyllingen av skjemaet, noe som kan indikere at skalaen er lett å bruke. Dette ble også bekreftet ved pilottestingen av skjemaet da sykepleierne syntes skjemaet var lett å anvende og lett å forstå. Payen et al. (7) fant også at skalaen var lett å bruke og ble godt akseptert av sykepleierne. Smertevurdering med BPS er heller ikke tidkrevende. Denne studien har ikke målt tiden, men tidligere studier anslår fra to til fem minutter (7,32). Ut fra denne studien ser det ut til at BPS har en god brukervennlighet, men videre undersøkelser er viktig for å belyse påliteligheten til skjemaet.
Studien har flere begrensninger som må nevnes. Det var et lite utvalg der to og to sykepleiere smertevurderte 25 pasienter, noe som gir totalt 50 vurderinger. Lignende studier har smerteskåret fra 30 til 44 pasienter gjentatte ganger slik at man har oppnådd opp til 360 vurderinger per studie (7,32,33). Det er også en svakhet at det ikke er samlet inn opplysninger om hvor mange av sykepleierne totalt som deltok i disse kartleggingene. Videre er det en begrensning at det ikke ble samlet inn data om pasientenes diagnoser og medikamenter, slik at man ikke har mulighet til å se om disse ulikhetene kan relateres til deres smerteadferd. Det var også ønskelig å kartlegge sedasjonsnivået til pasientene da tidligere studier antydet at jo høyere dose sedasjon og analgesi, jo lavere BPS-verdier (7). Aissaoui (32) fant en negativ korrelasjon mellom BPS-skår og sedasjonsnivå. Dette kan tyde på at økt sedasjonsnivå minsker evnen til å uttrykke smerteadferd, eller at pasientene har mindre smerter. Denne studien dokumenterte pasientenes bevissthetsnivå ved hjelp av MAAS (37), men da kun sju av 24 sykepleiepar var enige om MAAS-skår var det umulig å vurdere sammenhengen mellom sedasjonsnivået og smerteskåren. Da MAAS er et hyppig anvendt verktøy i klinikken i dag er det viktig at sykepleierne læres opp i bruken av denne og at man gjør videre undersøkelser med hensyn til interraterreliabiliteten også ved MAAS. Det at BPS heller ikke blir sammenlignet med noe annet verktøy med kjente egenskaper er også en begrensning. Studien fokuserer heller ikke på hvilken konsekvens bruken av BPS har for smertebehandlingen til pasientgruppen. Funnene i studien må derfor tolkes med forsiktighet og det er viktig med videre studier for å teste ut brukervennligheten og påliteligheten til BPS.
Oppsummering
Brukervennligheten til den norske versjonen av BPS er god. Skjemaet ble brukt på noenlunde samme måte som tidligere studier av BPS. Studien tyder på at den norske versjonen er sensitiv for smerteadferd og dette er også i tråd med tidligere forskning. Det er lite manglende data ved utfyllingen av BPS-skjemaet og det er ikke tidkrevende å anvende det. Påliteligheten til den norske versjonen varierer noe og ansiktsuttrykk skiller seg ut som det adferdsområdet med noe lavere interraterreliabilitet.
Å smertevurdere sederte respiratorpasienter er en viktig oppgave for sykepleierne og BPS er et lovende verktøy som gir anledning til å sammenligne og dokumentere smertenivå og evaluere smertelindring. Flere uttestinger av BPS bør gjøres, med blant annet en mer grundig opplæring av personellet.
Referanser
1. Claesson A, Mattson H, Idvall E. Experiences expressed by artificially ventilated patients. Journal of Clinical Nursing. 2005;14:116-17.
2. Gèlinas C. Management of pain in cardiac surgery ICU patients: Have we improved over time? Intensive and Critical Care Nursing. 2007;23:298-303.
3. Li D, Puntillo KA. A pilot study to coexisting symptoms in intensive care patients. Applied nursing research. 2006;19:216–19.
4. Puntillo KA, White C, Morris AB, Perdue ST, Stanik-Hutt J, Thompson CL, Rieman L. Patient`s perceptions and responses to procedural pain: Results from thunder project 2. American Journal of Critical Care. 2001;10:238-51.
5. Stein-Parbury, J, McKinley, S. Patients’ experience of being in an intensive care unit: A select literature review. American Journal of Critical Care. 2000;9:20-7.
6. Puntillo KA. Dimensions of procedural pain and its analgesic management in critically ill surgical patients. American Journal of Critical Care. 1994;3:116-22.
7. Payen JF, Bru O, Bosson JL, Lagrasta A, Novel E, Deschaux I, Lavagne P og Jacquot C. Assessing pain in critically ill sedated patients by using a behaviorial pain scale. Critical Care Medisin. 2001;29:2258-63.
8. Stanik-Hutt J, Soeken K, Belcher A, Fontaine D, Gift A. Pain experiences of traumatically injured patients in a critical care setting. American Journal of Critical Care. 2001; 10: 252–9.
9. Siffleet J, Young J, Nikoletti S, Shaw T. Patients`self-report of procedural pain in the intensive care unit. Journal of Clinical Nursing. 2007;16:2142-8.
10. Puntillo KA, Rietman L, Morris AB, Stanik-Hutt J, Thompson CL, White C. Practices and predictors of analgesic interventions for adults undergoing painful procedures. American Journal of critical care. 2002;11; 415–29.
11. Hall-Lord ML, Larsson G, Steen B. Pain and distress among elderly intensive care patients: Comparison of patients’ experience and nurses’ assessment. Heart and Lung. 1998; 27:123-32.
12. Puntillo KA, Miaskowski C, Kehrle K, Stannard D, Gleeson S, Nye P. Relationship between behavioural and physiological indicators of pain, critical care patients’ self-reports of pain, and opioid administration. Critical Care Medicine. 1997;25:1159-66.
13. Hamill-Ruth RJ, Marohn L. Evaluation of pain in the critically ill patient. Critical Care Clinics. 1999; 15:35-54.
14. Hallenberg B, Bergbom-Engberg I, Haljamae H. Patients’ experiences of postoperative respirator treatment-influence of anaesthetic and pain treatment regiments. Acta Anaesthesiol Scandinavica. 1990: 34: 557–62.
15. Turner JS, Briggs SJ, Springhorn HE et al. Patients’ recollection of intensive care unit experience. Critical Care Medisin. 1990: 966–8.
16. Rechner JA. Sedation and analgesia in the intensive care unit. Care of the critically ill. 2006; 22: 5–8.
17. Epstein J, Breslow M. The stress response of critical illness. Critical Care Clinics. 1999: 15: 17–33.
18. Burchardi H. Aims of sedation/analgesia. Minerva Anestesiologica. 2004;70:137-43.
19. Gelinas C, Fortier M, Viens C, Fillion L, Puntillo KA. Pain assessment and management in critically ill intubated patients: A retrospective study. 2004;13:126-35.
20. Kwekkeboom KL, Herr K. Assessment of pain in the critically ill. Critical Care Nursing Clinics of North America. 2001;13; 181–94.
21. Hamill-Ruth RJ, Marohn L. Evaluation of pain in the critically ill patient. Critical Care Clinics. 1990;15:35-54.
22. Shannon K, Bucknall T. Pain assessment in critical care: What have we learnt from research? Intensive and Critical Care Nursing. 2003;19:154-62.
23. Gèlinas C, Johnston C. Pain assessment in the critically ill ventilated adult: Validation of the critical- care pain observation tool and physiologic indicators. Clinical Journal of Pain. 2007; 23:497-505.
24. Li D, Puntillo K. What is the current evidence on pain and sedation assessment in nonresponsive patients in the intensive care unit? Critical Care Nurse. 2004; 24:68-73.
25. Reschreiter H, Lawson A. Pain management in the Intensive care unit. Care of the critically ill. 2007; 23:15-20.
26.vSvendsrud A, Kvarstein G (2008). Smerter og intensivpasienten. I; Rustøen T, Klopstad Wahl A (red). Ulike tekster om smerte. Fra nocisepsjon til livskvalitet. Oslo: Gyldendal norske forlag.
27. Arbour C, Gèlinas C. Are vital signs valid indicators for the assessment of pain in postoperative cardiac surgery ICU adults? Intensive and Critical Care Nursing. 2010;26;83-90.
28. Puntillo, KA, Morris AB, Thompson CL, Stanik-Hutt J, White CA, Wild LR. Pain behaviors observed during six common procedures: Results from Thunder Project 2. Critical Care Medisin. 2004;32:421-7.
29. Odhner M, Wegman D, Freeland N, Steinmetz A, Ingersoll GL. Assessing pain control in nonverbal critically ill adults. Dimensions of Critical Care Nursing. 2003;22:260-7.
30. Li D, Puntillo K, Miaskowski C. A review of objective pain measure for use with critical care adult patients unable to self-report. The Journal of pain. 2008;9:2-10.
31. Cade CH. Clinical tools for the assessment of pain in sedated critically ill adults. Nursing in Critical Care. 2008;13:288-97.
32. Aissaoui Y, Zeggwagh AA, Zekraoui A, Abidi K, Abouqal R. Validation of a Behavioraial Pain Scale in critically ill, sedated, and mechanically ventilated patients. Anesthesia Analgesia. 2005; 101:1470-6.
33. Young J, Siffleet J, Nikoretti S, Shaw T. Use of a Behaviorial Pain Scale
to assess pain in ventilated, unconscious and/or sedated patients. Intensive and Critical Care Nursing. 2006;
22:32-9.
34. Pudas-Tahka, SM, Axelin A, Aantaa R, Lund V, Salantera S. Pain assessment tools for unconscious or sedated intensive care patients: A systematic review. Journal of advanced nursing. 2009;65:946-56.
35. Polit D, Beck CT. Nursing research: Generating and assessing evidence for nursing practice. Lippincott Williams & Wilkins, Philadelphia. 2008.
36. MAPI Institute. Hentet 030510 fra: http://www.mapi-institute.com/linguistic-validation/methodology.
37. Devlin JW, Boleski G, Mlynarek M, Nerenz DR, Peterson E, Jankowski M, Horst M, Zarowitz BJ. Motor Activity Assessment Scale: A valid and reliable sedation scale for use with mechanically ventilated patients in an adult surgical intensive care unit. Critical Care Medicine. 1999; l27:1271-5.
38. Landis JR, Koch GG. The measurement of observer agreement for categorical data. Biometrics. 1977;33:159-174.
39. Sim J, Wright CC. The Kappa Statistic in Reliability Studies: Use, Interpretation, and Sample Size Requirements. Physical Therapy. 2005;85:257-68.
40. Payen JF, Chanques G, Mantz J, Hercule C, Auriant I, Leguillou JL, Binhas M, Genty C, Rolland C, Bosson JL. Current practices in sedation and analgesia for mechanically ventilated critically ill patients. Anesthesiology. 2007;106;687–695.
41. Prakachin KM. The consistency of facial expressions of pain: A comparison across modalities. Pain. 1992:51:297-306.

















0 Kommentarer