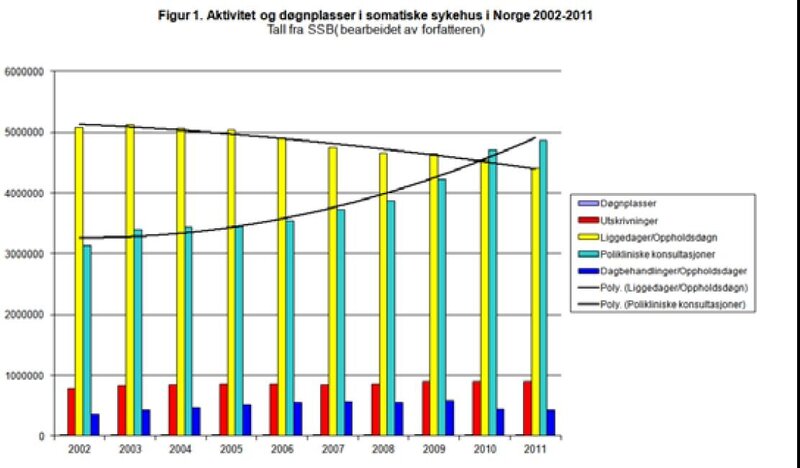
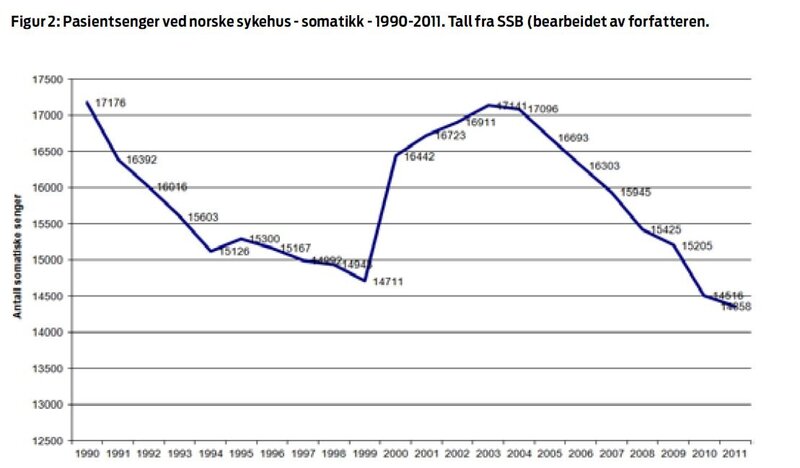
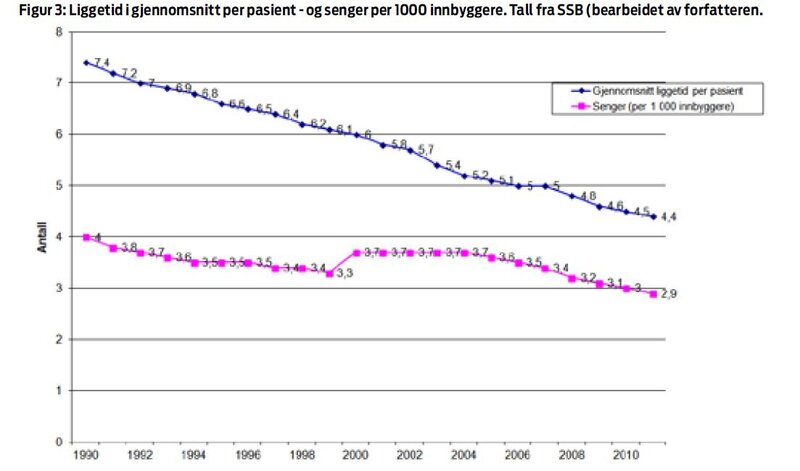
Det amerikanske helsesystemet er stort sett privatisert med
sykeforsikringer som Medicare, som sikrer god behandling for de
fleste pasienter og som deltar i kvalitetsforbedringsprosjekter
(1). De som ikke har forsikring eller inntekt får likevel et bra
gratis helsetilbud, ved føderale eller statlige sykehus.
Forsikringsselskapene er representert ved sykehuset, til og med som
egen regnskapsavdeling. Medisinske aktiviteter og pleie,
prøvetaking og undersøkelser registreres og budsjetteres, og
resulterer i at sykehuset får utbetalt en nøye utregnet totalsum
for hver pasient. Godt regnskapssystem og dokumenterte utgifter er
det basale, noe norsk helseøkonomi burde ha mye å lære av. Særlig
for å kunne regne ut økonomiske standardpakker i medisinsk
behandling. Større innsamlingsaksjoner hvert år fra fast betalende
ideelle selskaper og fornøyde millionærer, dekker resten av
budsjettet. Det bygges stadig nye sykehus, selv om lønnsomheten
angivelig er marginal.
Kvalitetsindikatorer og konkurranse
At sykehuset blir akkreditert er helt vesentlig for å motta
offentlige tilskudd (2). Sykehusinfeksjoner er en av få viktige
kvalitetsindikatorer som akkrediteringssystemet arbeider etter.
Både Joint Commission on Accreditation of Healthcare Organization
(JCAHO) og Occupational safety and health administration (OSHA)
kontrollere jevnlig standard med hensyn til sykehusinfeksjoner (2).
Sykehusene konkurrerer om pasientene og må derfor ha et godt
omdømme. En god kvalitet reduserer faren for å bli saksøkt for
komplikasjoner og dårlig behandling. Infeksjonsregistrering er
derfor meget viktig for omdømmet, som dokumentasjon ved
regresskrav, og fordi den sikrer på generelt grunnlag en god
standard ved sykehuset (3). Men slike data (insidens) var ikke lett
tilgjengelig for folk flest, og sykehusene hadde ikke generelle
infeksjonsrater for hele sykehuset.
Organisering
Det fleste sykehus var både generelle og spesialiserte.
Innlagte pasienter var meget dårlige. Likevel var gjennomsnitt
liggetid ofte lavere - fire til seks døgn (Mayoklinikken) - enn ved
mange sykehus i Norge. Kompliserte operasjoner på mange timers
varighet var vanlig, og det var stor transplantasjonsvirksomhet.
Flere organer ble ofte transplantert samtidig. Dette førte til et
stort antall immunsvekkede pasienter. Det brukes store mengder
resistensdrivende antibiotika ved disse sykehusene, noe som har
ført til utvikling av resistente bakterier (4, 5, 6). Det var
økende forekomst av sjeldne soppinfeksjoner ved de fleste sykehus.
Infeksjonsmedisinere var konsulenter ved de forskjellige
avdelinger ved sykehuset og hadde ingen egen sengepost. Pasienter
med infeksjoner eller smitte ble isolert på den avdelingen de
tilhørte for grunnsykdom og symptomer. Bare Mayoklinikken hadde
fast ansatte leger (derav 32 infeksjonsmedisinere), ellers var alle
leger ansatt som konsulenter etter kontrakt.
En stor del av pasientbehandlingen foregår nå ved
dagbehandling/dagkirurgi der pasienten med pårørende bor på
hospitser, hotell, motell, spesialsenter for barn (McDonald) og
voksne. Dette gjør systemet billigere, men er problem for dårlige
pasienter.
Et naturlig konkurransemoment var gode pasientforhold,
inkludert interiør/eksteriør og pleietilbud. Det var rent og
ordentlig over alt. Pasienten lå - med få unntak- på enerom med
forgang og hadde egen toalett/dusj - med andre ord hotellstandard.
Pasienten først var et skriftlig definert mål ved alle sykehus.
Hesteskoformet avdeling var særlig brukt ved overvåkings- og
intensivenheter.
Ni til 11 separate enerom, med delvis glassvegger for godt
innsyn, var distribuert rundt i hesteskoen, derav to - tre med
undertrykk og to for dialyseopplegg. På slike enerom var det ofte
et toalett som ble brukt som «slopsink» for urin og drensvæsker,
slik at minst mulig ble båret ut fra rommet. En åpen, sentral,
hesteskoformet skranke var observasjonsplass for ansatte. Bak denne
var tøyrom, medisinrom, avfallsrom, rent lager, samtalerom og
forskjellige traller og utstyr.
Hygiene og smittevern
Sykehus fulgte CDC's veileder (Centers for Disease Control and
Prevention) for isolasjonstiltak ved sykehus (7, 8, 9). Isolater -
luftsmitteisolater - hadde kontroll av undertrykk hver måned og
ekstern kontroll cirka en gang per år. Dette ble som regel
behandlet meget seriøst av teknisk avdeling. En rød kule i et
gjennomgående rør over døren viste om det var undertrykk på
innenforliggende rom. Det var også trykkmanometer på en del
isolater. Noen sykehus målte partikkelmengder i og utenfor
isolatene, særlig med hensyn til beskyttende isolering. Isolatene
var store. Selve pasientrommet var 25-30 m2, og i tillegg eget
toalett/dusj. Det var en til tre isolater per hesteskoformet
akuttavdeling. Utformingen varierte.
På ett av luftsmitteisolatene lå en kvinne med
lungetuberkulose. Utenfor isolatet og i samme område som den
sentral skranken, sto en smitteverntralle med rent utstyr til
smittevernbekledning. Det var også en egen latextralle med
tilsvarende utstyr for personell med latexallergi.
Åndedrettsvern - (3M) masker (blå) av P3 kvalitet - ble brukt
ved lungetuberkulose (8). Masken var uten utåndingsventil og ble
brukt i to størrelser, det var ikke størrelser tilpasset for barn,
(3-M opplyser at disse ikke finnes i Norge). Disse maskene dekker
noe mindre areal av ansiktet enn P3 åndedrettsvern som brukes ved
mange sykehus i Norge. Alle lærer å teste for tetthet av masken og
det fungerer bra. Gjenbruk av åndedrettsvern var angivelig vanlig
på grunn av kostnadene. Personalet skrev navnet sitt på masken.
Dette ble kommentert av infeksjonskontrollpersonell (ICP) som svært
uheldig.
Det var gjennomgående mangel på servicerom. De var små med stor
risiko for sammenblanding av rent og urent. Lager av tøy var
plassert på lager for rent engangsutstyr og annet utstyr, noe som
genererer mer partikkelbelastning og mikrobebelastning på
engangsutstyr enn nødvendig. Her er nok norske krav høyere.
Dekontaminator var helt ukjent ved samtlige sykehus. Derimot
hadde de på et relativt lite avfallsrom en gammeldags slopsink (som
spruter), og en egen stor rød plastbeholder for smitteavfall. Det
ble smittevasket/desinfisert med en rekke forskjellige
desinfeksjonsmidler av ukjent type og som heller ikke ICP hadde så
store kunnskaper om. I de fleste tilfeller ble det likevel vist til
anbefalinger fra CDC (7,8,10).
Alt flergangsutstyr som skulle desinfiseres/steriliseres ble
lagt i boks og sendt til en sentral sterilavdeling (ubehandlet). På
den måten ble arbeidet på sengeavdelingen mest mulig effektivisert
rundt pasienten.
Mange avdelinger hadde ferdig dosert, pasientbestemte og kodet
medisintralle. Disse pakkes på sykehusets apotek etter bestilling
og bringes opp til vaktskranken i avdelingen. Igjen en
effektiviseringsgevinst. Men gode medisinrom til opptrekk av
intravenøs behandling og til tilleggsmedisinering manglet.
Alt tøy ble samlet i separate sekker, eventuelt sendt i
tøysjakt, tøyheis eller i en spesiell tøy - tunnel der man med
negativt sug trakk tøyet over store avstander til en vaskeribygning
(Mayoklinikken). Smittetøy ble behandlet på samme måte. Hvordan
tilstanden var i mottaks- enden av tunnelsystemet ble ikke vurdert.
Personell brukte til dels privat tøy, med unntak for
spesialklær på enkelte avdelinger (intensiv, barn), delvis vasket
av personalet selv. Noen byttet fra «privat tøy på jobb» til privat
tøy hjemme. Legene gikk på visitt til sine pasienter med flott
svart dress og slips og med hvit åpen frakk over! Det var stort
sett ikke bruk av smykker, men noen hadde piercing.
Sykehus i Minnesota var som i Chicago Hope med alle typer
personell vandrende rundt med stetoskop rundt hals og nakke! ICP så
på dette som uheldig med hensyn til smittespredning, men ukulturen
hadde bitt seg fast!
Renhold og vedlikehold
Vedlikehold av avdelinger og rom var som natt og dag
sammenlignet med for eksempel Ullevåls gamle og dårlig
vedlikeholdte bygningsmasse! Hvert femte til tiende år skjer
oppussing eller ombygging av avdelinger. Ved byggeaktiviteter
dekkes det til med hel plast rundt byggestedet med en flyttbar
ventilator med hepafilter for utluft som skaper undertrykk i
byggeområdet. En våtmatte sikrer at man får byggestøv av skoene.
Dersom ombyggingen varer i mer enn to døgn, settes det opp tette
vegger rundt byggeområdet - med undertrykk. Gode manualer var laget
for risikovurdering i forbindelse med byggeaktiviteter (11, 12).
Dette var særlig viktig for alle immunsupprimerte pasienter og
vesentlig lærdom å ta med seg for sykehusbygg i Norge.
Teppebelagte gulv var standarder på korridorer over alt og ved
alle sykehus. Teppebelegg på pasientrom og til og med i
behandlingsrom var vanlig! Det pågår et kontinuerlig arbeid for å
fjerne disse. Teppene virket rene og ble vakuumbehandlet daglig med
støvsuger. Det er uklart om hepafilter var standard på alle
støvsugere, men alltid standard på avdelinger med immunsupprimerte
pasienter. Gulvlister manglet stort sett. I stedet ble gulvbelegget
svingt 8-10 cm opp på veggen, og der satt det fast og jevnt - en
god løsning også for norske sykehus. Gulvlister er et problem fordi
de løsner og fordi det er vanskelig å gjøre godt nok rent rundt
listene.
Det var en positiv opplevelse å se så mange rene korridorer,
pasientrom og behandlingsrom! Det er ikke så vanlig ved mange
norske sykehus! Renholdet foregikk nærmest døgnet rundt og var
vesentlig for avdelingens interiør og kvalitet. Dessuten kan
pasienter innlegges og utskrives når som helst på døgnet - det
betyr effektivisering av driften.
Det var bekymringsfullt at all såpe var tilsatt
desinfeksjonsmidler som kvarternære ammoniumforbindelser; en
påkjenning for det mikrobiologiske miljøet og det kan resultere i
utvikling av resistente mikrober.
Det manglet ofte postkjøkken. Maten kom i matheiser eller i
containere fra sentralt kjøkken og ble servert på brett. Det ble
forklart at det var mest effektivt og minst arbeidskrevende for
pleietjenesten. Liggetiden var kort - fire til seks dager - og
pasienter var som regel sengeliggende.
Buffetservering var ukjent.
Alle leker på barneavdelinger og poliklinikker vaskes; - alt
som puttes i munnen etter hver gangs bruk! Noen har egen assistent
til å ta vare på dette (Gillette Childrens Hospital).
Operasjonsstuene var samlet rundt en indre kjerne - ofte med et
stort felles lager for sterilt engangsutstyr og med indre og ytre
korridorer. Operasjonsstuene var store og omtrent som de norske.
Operasjonspersonellet var opptatt av å beskytte seg mot blodsmitte
(noe som er økende), og enkelte brukte av den grunn hjelm med
frisklufttilførsel.
Infeksjonskontrollarbeid - organisering og ansvar
Etter nyere definisjoner er det for lite med en
infeksjonskontroll sykepleier (ICN) per 250 somatiske senger som
ble lagt til grunn i 1985 (13, 14). Det er foreslått en per 150
senger. Ved samtlige sykehus vurdert i Minnesota var det minst en
ICN per 200 senger (se tabell 1). ICN er spesialutdannet sykepleier
og må jevnlig oppdatere sin spesialitet. Infeksjonskontroll lege
(ICD) er enten «infeksjons- epidemiolog», mikrobiolog eller
infeksjonsmedisiner og leder av infeksjonskontrollkomiteen og andre
undergrupper. Det var minst en ICD per 200-800 senger (se tabell
1).
Flere organisasjonsmodeller varierer mellom sykehus. ICP står
imidlertid fritt og uavhengig i systemet og er ikke underlagt noen
spesiell avdeling eller divisjon. For hele Minnesota var det faste
månedlige hygienemøter (APIC) for ICP.
ICD og eller ICN har autoritet til å starte overvåkning,
forebygging og kontroll tiltak eller undersøkelser når det er grunn
til å anta at pasient eller personell er i fare, og å bestemme i
enhver situasjon der det er uenighet om infeksjonskontroll
politikk, inkludert isolasjon.
ICD har myndighet til å stenge avdelinger og forhindre bruk av
prosedyrer. Dersom ICN ikke er til stede, kontaktes ICD. Dersom
vedkommende ikke er til stede, kontaktes spesialist i
infeksjonsmedisin.
Styret og ledelsen ved sykehuset har ansvar for etablering og
implementering av infeksjonskontrollprogrammet.
Infeksjonskontrollkomiteens ansvar er årlige mål og prioriteringer,
og kontroll av data og indikatorer med hensyn til
sykehusinfeksjoner. Infeksjonskontrollavdelingen skal identifisere
problemer, oppdatere rutiner og prosedyrer, undervise og trene
personell, tilrettelegge og spre informasjon, sikre samsvar med
rutiner og prosedyrer, være teamleder ved ad hoc tiltak og ved
forbedringstiltak, bistå infeksjonsforebyggende arbeid rettet mot
ansatte, ha ansvar for miljø, bygninger (nybygg/ombygginger), mat,
drikke, avfall, sterilisering, desinfisering, gjenbruk av utstyr,
forskning og utvikling. Helse, miljø og sikkerhet skal sikre gode
arbeidsmiljøforhold i samsvar med arbeidsmiljølov, informere om
infeksjoner hos ansatte til ICP, og sikre opplæring av ansatte med
hensyn til personlig smittevern. Mikrobiologisk laboratorium skal
gi raske og effektive oversiktsrapporter og daglige rapporter til
ICP.
Ledere ved avdelingene i sykehuset skal være kjent med
infeksjonskontrollrutiner i aktuelt ansvarsområde, sikre at ansatte
gjennomgår spesifikk opplæring ved ansettelse - og årlig, se på
avdelingens infeksjonskontrollprogram og prosedyrer sammen med
ICD/ICN spesialister, informere om forandringer i
infeksjonskontrollpolitikk, og informere om befaringsrapporter og
annet aktuelt stoff til avdelingens ansatte.
I tillegg til Infeksjonskontrollkomiteen møtes en rekke
komiteer og undergrupper jevnt (fire til seks ganger i året)
vedrørende sykehushygienisk arbeid. Antall komiteer varierer mellom
de ulike sykehus. Infeksjonskontroll kvalitets-komiteen vurderer
insidens og overvåkningsresultater, utbrudd, antibiotikaresistens,
infeksjoner hos ansatte, spørsmål om nye produkter,
infeksjonspolitikk og prosedyrer, opplæringsprogram, sjekk av
aktuelle og nye lovforslag og anbefalinger, prøvetaking av
personell og miljø, og nye årlige mål. Infeksjonskontroll
akkrediterings-komiteen - JCAHO- møtes regulært, og det samme gjør
Pneumokokk/influensa immuniseringskomiteen, Stikkskade-
sikkerhetskomiteen og Infeksjonskontroll ressursgruppen med
representanter fra kliniske avdelinger. Infeksjonskontrollpersonell
ved Mayo deltok i minst 12 forskjellige komiteer og undergrupper.
Infeksjonsovervåking og analyse
Regulær infeksjonsovervåkning ble kun rettet mot visse
aktiviteter i sykehuset, periodevis og varierte etter behov og
ønske fra kirurger og andre leger om «prosjekt». Det ble ikke
utlevert offisielle tall fra noen av sykehusene, heller ikke til
Minnesota Department of Health. JCAHO fikk informasjon om bestemte
insidenser, men det viktigste for JCAHO var at registreringer ble
gjennomført. Det var diskusjon om utbyttet var verdt innsatsen i
forbindelse med insidensregistrering. ICP hadde ansvar for alle
registreringer.
Prevalens
Sykehusomfattende prevalensundersøkelser (antall pasienter med
sykehusinfeksjoner/antall innlagte pasienter på et bestemt
tidspunkt), ble ikke gjennomført ved noen av sykehusene. Det var
ingen dokumentasjon over totale tall med hensyn til
sykehusinfeksjoner ved noen av sykehusene. Ingen av disse deltok i
CDC's undersøkelser (15).
Insidens
Insidens (antall nye pasienter med sykehusinfeksjoner/antall
innlagte pasienter i en bestemt periode), ble gjennomført innen
prioriterte avdelinger (for eksempel intensivavdelinger), eller
blant pasienter med prioriterte diagnoser (for eksempel ortopediske
pasienter) eller pasienter med prioriterte infeksjoner (for
eksempel postoperative sårinfeksjoner). Prioritering varierte
mellom sykehus. Alle sykehus registrerte indikatoren postoperative
sårinfeksjoner; totalt eller selektert for enkelte spesialiteter,
og noen registrerte ventilatorassosierte pneumonier (VAP)
(ventilator associate pneumonia), og primær og sekundær sepsis.
Indikator fokus (indikator for sykehusinfeksjon) ble ofte forandret
fra år til år.
Registreringer ved Mayoklinikken i 2002 var for noen selekterte
avdelinger; postoperative sårinfeksjoner, primær sepsis,
obstetriske infeksjoner ved keisersnitt, infeksjon eller
kolonisering med antibiotikaresistente mikrober, og alle tilfeller
med: Aspergillus- eller Legionella- pneumoni og tuberkuløs smitte.
De fleste sykehus brukte CDC's definisjoner av nosokomiale
infeksjoner av 1988 (16), og senere CDC-definisjoner og guidelines
(3, 8, 15, 17, 18, 19, 20), eller egne definisjoner. Noen sykehus
med stor aktivitet i hjemmesykepleien registrerte også
«nosohusiale» infeksjoner etter CDC's «Definitions of Home Care
Related Infections».
Kilder for å identifisere sykehusinfeksjon var som regel dagens
mikrobiologiske funn, dagens kirurgisk operasjonsliste (se etter
infeksjonskomplikasjoner), melding om isolering av pasienter, og
beskjed om mulig sykehusinfeksjon av helsepersonell ved sykehuset
eller fra primærleger utenfor sykehuset.
Data samlet inn var demografiske, terapeutiske, kirurgiske
prosedyrer (daglige operasjonslister og kirurger),
behandlingsresultat, klinisk infeksjon (når start, type,
symptomer), laboratoriedata (parameter på infeksjon),
pre-eksisterende risikofaktorer, og andre data etter behov. Alt ble
ført på skjema og overført til data eller hentet inn direkte via
datatilgang til pasientopplysninger, operasjonsprogram,
antibiotikabruk og overført til et spesielt dataskjema (ved Mayo
var det: EASI = electronic assisted surveillance of infections).
ICN sjekket funn mot innleggelsesrapport, pasientjournal og
kardex, og tok eventuelt kontakt per telefon med aktuelle
avdelinger for å undersøke om det forelå en sykehusinfeksjon og om
kriterier for sykehusinfeksjon var oppfylt. ICN så som regel ikke
pasienten. Bare sykehusinfeksjoner generert av sykehuset selv ble
registrert. Alle registrerte sykehusinfeksjoner ble stort sett
konfirmert av ICD.
Analyse med statistisk signifikans ble levert ut når nødvendig,
eller regelmessig, for eksempel kvartalsvis. Ved Mayoklinikken
sjekket ICD alle registrerte postoperative sårinfeksjoner ukentlig,
med hensyn til opphopning av infeksjoner relatert til kirurg,
operasjonssal, mikrobe og/eller operasjonsdato. Økning på 2
standard avvik (SD) fra middelverdi ble sett på som «upper warning
limit» og 3 SD som «upper control limit». Et eget program sørget
for tilgang på totalt antall opererte pasienter. Avvik eller
opphopning av tilfeller, ble notert i ukentlige oversikter og
kirurg(er) ble kontaktet av ICP.
Henholdsvis 1,5 prosent og 2,5 prosent hadde postoperative
sårinfeksjoner av type I (ren), eller II (ren - kontaminert
operasjon) av selekterte operasjonstyper ved Mayoklinikken.
Kirurgene definerte alltid operasjonen med hensyn til renhetsgrad
(I-IV), noe som bør innføres ved alle operasjonsavdelinger i vårt
land. Dessuten ble det for postoperative sårinfeksjoner tatt ut
prosedyre-spesifikke rater/år og bakteriefunn/år ved Mayo. Hver
kirurg som ble registrert, fikk egen insidensrate for postoperative
sårinfeksjoner (inkludert dagkirurgi)/år sammenlignet med
middeltall. Var forskjellen for stor ble vedkommende innkalt til
medisinsk direktør for evaluering. Dette ble benyttet ved flere
sykehus, og hadde betydning for legens kontrakt med sykehuset.
Vurdering av insidens som kvalitetsindikator
All registrering av insidens ble gjennomført av ICN og
sekretærer. Datatilgangen og behandling av tall var imponerende og
ble gjennomført av datakyndige sekretærer/konsulenter. Det ble
laget pene statistikker. Pasientene lå stort sett på de avdelinger
de tilhørte, og ble ikke overflyttet til andre avdelinger eller
sykehus. Dette sikret stabiliteten i resultatene. Dagkirurgi ble
stort sett fulgt opp med poliklinisk kontroll av samme kirurg som
opererte.
Likevel var det en rekke problemer. Pasienten ble stort sett
ikke fulgt opp over tid utenfor sykehus, med unntak for prosjekt.
Infeksjoner oppstått etter sykehusopphold (innen 30 døgn eller
opptil ett år ved proteseinfeksjon) ble derfor stort sett
ekskludert ved registrering, også infeksjoner oppstått i annen
helseinstitusjon. Antibiotika ble hyppig brukt i den postoperative
fasen, noe som reduserte sjansen til å påvise agens, som igjen var
en hovedkilde for å identifisere postoperative infeksjoner.
Sykehusene benyttet ulike og varierte seleksjoner av
kvalitetsindikatorer fra periode til periode, noe ulike
definisjoner, hadde ulikt pasientmateriale, behandling og andre
variasjoner i selve grunndata, manglet reell oppfølging av
pasienten og hadde lav grad av generell tilbakeføring av resultater
til avdelingene. Undersøkelsen var dessuten så selektiv og
arbeidskrevende at bare en liten del av sykehusets aktiviteter ble
undersøkt eller monitorert med hensyn til sykehusinfeksjoner. Dette
er også erkjent fra NNIS studiene som har måttet gå over til
registrering av noen få, prioriterte områder (3, 15). Derfor
fungerte insidens som en kontinuerlig eller sporadisk relativt god
internkontroll for hver enkelt avdeling/prosedyre/sykehus, men
kunne ikke brukes som direkte sammenlignbar kvalitetsindikator
mellom sykehus.
Registrering av insidens tok uforholdsmessig mye av
arbeidstiden for ICN, særlig ved sykehus med dårligere bemanning av
ICN-personell. Kirurger/kirurgisk team registrerte ikke sine egne
infeksjoner, slik de ofte gjør det i Norge. Under norske
sykehusforhold er insidens som kvalitetsindikator brukt for
prioriterte områder, for eksempel innen deler av ortopedisk
kirurgi, og er et bra verktøy for avdelingens internkontroll.
Insidens som kvalitetsindikator er en kostbar undersøkelse. Den vil
- brukt til sammenlikning mellom sykehus på nåværende stadium -
være feil bruk av ressurser så lenge forhold er som de er ved mange
norske sykehus, og med dagens lave prevalensrate ved mange sykehus
for eksempel i Helseforetak Øst (21).
Begrunnelse for at insidens av sykehusinfeksjoner ikke per i
dag lar seg standardisere som kvalitetsindikator for sammenligning
i norske sykehus, er som i andre land blant annet stor forskjell
mellom sykehus vedrørende: pasientgrunnlaget, bygningsmessig
standard, pasientblanding på avdelinger, stadig overføringer av
pasienter mellom avdelinger og mellom helseinstitusjoner (ikke
minst i den postoperative fasen), overbelegg, korridorpasienter, og
underbemanning; det vil si flerfaktorielle forhold som er
dokumentert assosiert med økt forekomst av sykehusinfeksjoner.
Pasientlogistikken med rask overføring til optimalt behandlingsnivå
gjør insidens av sykehusinfeksjoner til en vanskelig målbar faktor.
Et eksempel er en pasient operert ved Ullevål universitetssykehus
(UUS), overført til HF Innlandet og som der får symptomer på en
postoperativ sårinfeksjon 10 dager senere. Er infeksjonen oppstått
peroperativt eller postoperativt? Skal den registreres på UUS's
eller HF innlandets kvalitetskvote av sykehusinfeksjoner?
Det er derfor viktig at våre helsemyndigheter har valgt
rimelige prevalensundersøkelser som standard kvalitetsindikator ved
norske sykehus, noe som også er gjennomført i en rekke andre land
(22, 23, 24, 25).
Annen overvåkning og registrering
MRSA (meticillin-resistente Staphylococcus aureus) og VRE
(vankomycinresistente enterokokker; særlig ved
organtransplantasjoner) ble registrert og flagget ut på dataskjerm
og i journal for hver pasient, også ved senere innleggelser. Dette
fungerte meget godt og bør også innføres ved helseinstitusjoner i
Norge. MRSA positive pasienter ble ikke behandlet for bærertilstand
eller etterkontrollert for MRSA.
Andre agens var Clostridium difficile, tuberkulose,
varicella-zoster infeksjoner, meslinger, penicillinresistente
pneumokokker, nosokomiale streptokokker gruppe A og visse
muggsoppinfeksjoner. Infeksjoner som ble fulgt nøye var
stafylokokkinfeksjoner hos nyfødte, nosokomial gastroenteritt,
nosokomial hepatitt eller HIV og sepsis, inkludert dialyserelatert
sepsis. Tuberkuløs smitteoverføring til personell (omslager) ble
monitorert med tuberkulin test.
Inngrep som medførte storkirurgi, organtransplantasjoner og
traumer, og gravide og nyfødte med høy risiko, pediatri, intensiv,
onkologi og hematologi ble vurdert som risikofaktorer for
nosokomial smitte. Dette gjaldt også ved enkelte psykiatriske
behandlingssenter med gruppeterapi og sosiale aktiviteter.
Smitteoppsporing ved utbrudd
Rutinen var at ICD/ICN skulle kontaktes umiddelbart ved
mistanke om smitteutbrudd og fare for pasienter og/eller ansatte.
Utbruddsdefinisjon var: mer enn forventet av infeksjoner eller ett
tilfelle med noe uvanlig funn. Man antok at epidemisk nosokomial
infeksjon oppsto ved cirka 1/10 000 innleggelser. ICD og ICN
avgjorde nødvendige undersøkelser og tiltak. Avhengig av natur og
årsak ble aktuelle representanter fra mikrobiologisk laboratorium,
ressursavdelinger (klinisk hvor pasienten lå),
informasjonsavdelingen og administrasjonen innkalt til møte.
Gruppen hadde ansvar for å vurdere omfang og årsak til problemer,
diskutere eventuelle undersøkelser, bestemme kriterier for å
inkludere personer i mulige epidemiologiske studier, bestemme hva
hver avdeling/enhet hadde ansvar for, samle og spesifisere data,
vurdere hva man kunne bli spurt om og hva man skulle svare. Større
tiltak som involverte stort antall pasienter, personell, eller
store kostnader som for eksempel å stenge en enhet, ble gjort i
samråd med ICD/ICN, ledelse og administrasjon. Var det aktuelt med
profylaktiske og terapeutiske midler til personell ble
bedriftshelsetjenesten/ICD kontaktet.
Ansatte måtte assistere i datainnsamling, prøvetaking/dyrkning
og registrering og bedriftshelsetjenesten måtte delta i arbeidet
med smitteoppsporing blant ansatte. Overreaksjoner eller panikk
blant pasienter, familie eller ansatte ble som regel forventet, og
skulle tas vare på av personer som var vel informert om
situasjonen. Hyppige tverrfaglige informasjonsmøter var vanlig
under oppsporing/tiltak.
All informasjon til media ble klarert først av ICD,
informasjonsavdelingen og administrasjonen. Det gikk også melding
til Minnesota Department of Health. Til slutt ble det laget en
formell rapport om utbruddet til alle involverte avdelinger. ICP
gikk kritisk igjennom rapporten for å identifisere nødvendighet av
policy endringer/problemer som kunne unngås senere.
Personell
OSHA (occupational safety and health administration) og JCAHO
(joint commission on accreditation of healthcare organization
standards) krever rapporter om infeksjoner hos ansatte, evaluerer
jevnlig smitteforebyggende tiltak for ansatte, sjekker at ansatte
opplæres og trenes med hensyn til blodsmitte og smittevern som
forhindrer smitteoverføring, og opplæres i øyeblikkelig hjelp
tiltak ved bioterrorisme(2, 13, 26, 27). Det skal også sikres
nødvendig vaksinasjon av ansatte. Personell eksponert for MRSA ble
vanligvis ikke testet med unntak for epidemisk utbrudd. Personell
(for eksempel kirurger) ble ikke behandlet for MRSA bærertilstand
med unntak for mistanke om spredning. Ansatte ble rutineovervåket
med tuberkulintest en gang per år, og fikk tilbud om
influensavaksine i oktober-november. Det blir gjennomført en
helsestatus av alle nytilsatte; særlig med hensyn til infeksjoner
og vaksinasjoner.
Alle nytilsatte fikk undervisning i personlig hygiene,
smittevern, smitteagens, blodsmitte, smittebarrierer og vaksiner.
Leger fikk undervisning en gang per år. Alle gjennomgikk
videoundervisning med hensyn til håndhygiene, blodsmitte,
tbc-forebygging og tiltak mot bioterrorisme (8, 26, 27).
Infeksjonskontrollprogram, prosedyrer og retningslinjer ble
revidert hvert tredje år (dette varierer noe). Opplæring og
smittevern for ansatte var prioritert, likeledes produkt (utstyr)
evaluering.
Det ble satset på kontinuerlig forbedring ved å delta i
sykehusomfattende forbedringsteam.
Konklusjon
Dersom man sammenligner norske sykehus med sykehus i Minnesota,
faller vi dårlig ut på noen områder og bedre på andre områder.
Amerikanske sykehus har generelt sett en meget god bygningsmessig
standard. Sett i den relasjon blir mange norske sykehus rene
slummen - ofte et resultat av vanskjøtsel og bygningsmessig
mislighold i mange år. Pasientens og besøkendes inntrykk av
eksteriør/interiør, pleie og standard veier tungt, slik det også
gjør i vårt land. Pasienten lå på enerom med toalett/dusj,
beskyttet mot spredning av infeksjoner. Ingen mente at man var
isolert ved å ligge på enerom. Liggetiden var kort på grunn av
streng økonomi og stor effektivitet. Dagkirurgi og poliklinisk
behandling dominerte og var et godt økonomisk alternativ for
pasienter og forsikringsselskaper. Renhold på pasientområder
Litteratur
1.National surgical infection prevention.Medicare Quality
improve-
ment project.September 2002.www.
surgicalinfectionprevention.org.
2.Bartley J.Accrediting and regulatory agencies.APIC text of
infection
control and epidemiology.2001.22-1 -22-10.
3.APIC Resource Center.Recommended practices for
surveillance.Am J
Infect Control 1998;26:1-14.
4.Sievert DM,Boulton ML,Stoltman G,Johnson D et
al.Staphylococcus
aureus resistant to vancomycin -United States,2002.MMWR 2002;
51:565-7.
5.Eveillard M,Schmit J-L,Eb F.Antimicrobial use prior to the
acquisi-
tion of multiresistant bacteria.Infect Control Hosp Epidemiol
2002;
23:155-158.
6.The Brooklyn antibiotic resistance task force.The cost of
antibiotic
resistance:effect of resistance among Staphylococcus
aureus,Klebsi-
ella pneumoniae,Acinetobacter baumannii,and Pseudomonas
aeruginosa on length of hospital stay.Infect Control Hosp
Epidemiol
2002;23:106-108.
7.Garner J.Guideline for isolation precautions in
hospitals.Infect Con-
trol Hosp Epidemiol 1996;17:53-80.
8.CDC Draft guideline for preventing the transmission of
Mycobacte-
rium tuberculosis in health care facilities.Federal
Register,59,
54242-54303,1994.
9.Eveillard M,Ernst C,Cuviller S,Lescure FX,Malpaux
M,Defouilloy I
et al.Prevalence of methicillin-resistant Staphylococcus aureus
carri-
age at the time of admission in two acute geriatric wards.J
Hosp
Infect 2002;50:122-126.
10.Rutala WA,Weber DJ.Environmental interventions to control
noso-
comial infections.Infect Control Hosp Epidemiol
1995;16:442-443.
11.APIC State-of-the-art report:The role of infection control
during con-
struction in health care facilities.AJIC 2000;28:156-169.
12.AIA Guidelines for design and construction of hospitals and
health
care facilities,2001.
13.Scheckler WE,Brimhall D,Buck AS,Farr BM,Friedman C,Garibaldi
RA
et al.Requirements for infrastructure and essential activities
of infec-
tion control and epidemiology in hospitals:A consensus panel
re-
port.Infect Control Epidemiol 1998;19:114-124.
14.Haley RW,Culver DH,White JW et al.The efficacy of infection
surveil-
lance and control programs in preventing nosocomial infections
in
university hospitals.Am J Epidemiol 1985;121:182-205.
15.National nosocomial infections surveillance (NNIS)system
report,
data summary form January 1990-May 1999,issued June 1999.AJIC
1999;27:520-532.
16.Garner JS,Jarvis WR,Emori TG,Horan TC,Hughes JM.CDC
definitions
for nosocomial infections,1988.Am J Infect Control
1998;16:128-40
(CDC 1988).
17.Guideline for prevention of surgical site
infection,1999.AJIC 1999;
27:97-121.
18.Guidelines for the prevention of intravascular
catheter-related infec-
tions.MMWR 2002;51:1-34.
19.Guideline for prevention of nosocomial pneumonia.Infect
Control
Hosp Epidemiol 1994;15:587-627 (CDC 1994).
20.Mangram AJ,Horan TC,Pearson ML,Silver LC,Jarvis WR.Guideline
for prevention of surgical site infection,1999.Hospital
Infection Con-
trol Practices Advisory Committee.Infect Control Hosp Epidemiol
1999;20:250-278.
21.Andersen BM,Holta Ringertz SH,Petersen Gullord T,Hermansen
W,
Lelek M,Norman BI,Tilrem Nystad M,Anderson Rød K,Røed RT,Smi-
desang IJ,Solheim N,Tandberg S,Halsnes R,Høystad MW.A three-
year survey of nosocomial and community-acquired
infections,anti-
biotic treatment and re-hospitalisation in a Norwegian health
region.
J Hosp Infect 2000;44:214-223.
22.Spencer RC.Prevalence studies in nosocomial infections.Eur J
Clin
Microbiol Infect Dis 1992;11:95-98.
23.Pittet D,Harbarth S,Ruef C,Francioli A,Sudre A,Petignat
C,Trampuz
A,Widmer A.Prevalence and risk factors for nosocomial
infections in
four university hospitals in Switzerland.Infect Control Hosp
Epide-
miol 1999;20:37-42.
24.Emmerson AM,Enstone JE,Griffin M,Kelsey MC,Smyth ET.The se-
cond national prevalence survey of infection in hospitals
-overview
of the results.J Hosp Infect 1996;32:175-90.
25.Atukorala SD.Monitoring effectiveness of controlling
hospital acqui-
red infections by prevalence surveys.Ceylon Med J
1998;43:134-7.
26.Baldo V,Floreani A,Vecchio LD,Cristofoletti M,Carletti
M,Majori S
et al.Occupational risk of blood-borne viruses in health care
workers:
a 5-year surveillance program Infect Control Hosp Infect
2002;23:
325-327.
27.Inglesby TV,O 'Toole T,Hendersen DA,et al.Anthrax as a
biological
weapon,2002:updated recommendations for management.JAMA
2002;287:2236-2252.
(En tabell som viser
Eksempler på kapasitet og infeksjonskontrolldata ved noen
sykehus i Minnesotakan leses i
Tidsskriftet Sykepleien nr 14/2003 side 43. Oversikten lar
seg vanskelig presentere på nettet.)