Perceptions of postnatal care after emergency caesarean sections
Women who had given birth by caesarean section often downplayed their own complaints, felt left to their own devices and received invaluable assistance from their partner.
Women who had given birth by caesarean section often downplayed their own complaints, felt left to their own devices and received invaluable assistance from their partner.
Kvinnene som fødte med keisersnitt, nedprioriterte ofte sine egne plager, følte seg mye alene og fikk uvurderlig hjelp fra partneren.
Pasienter som ble innledet med tiopental, hadde høyere risiko for å oppleve utilsiktet våkenhet.
Helsepersonell som er ansatt på et mor–barn-vennlig sykehus, skal være kjent med «Ten steps to successful breastfeeding», «Ti trinn for vellykket amming», fra Verdens helseorganisasjon (WHO) og Unicef (1, 2). Ved å omsette ammekunnskapen i de ti trinnene til praksis vil helsepersonell gi kunnskapsbasert ammeveiledning. De ti trinnene er oversatt til norsk og tilpasset norske forhold (1).
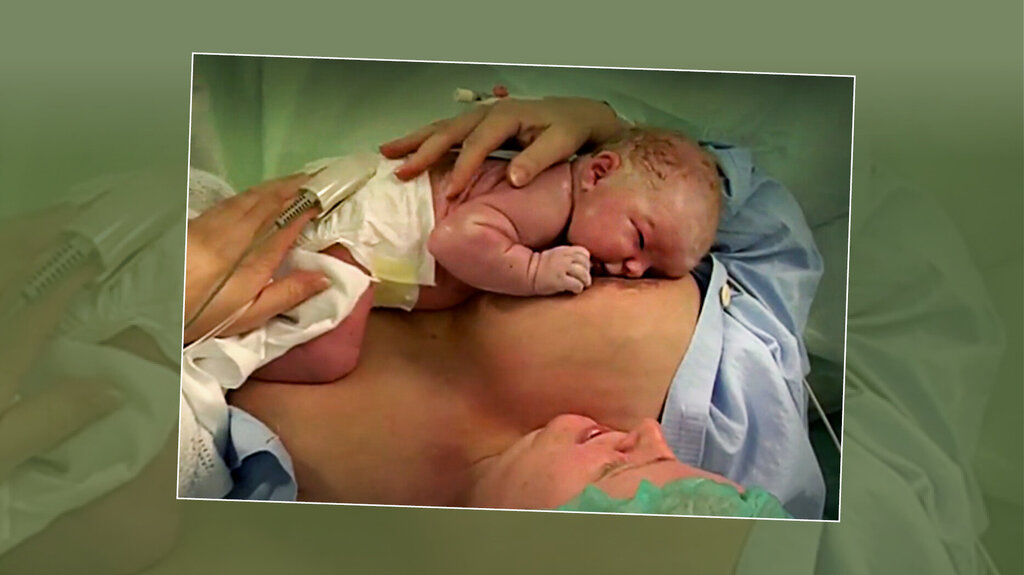
Når trinnene følges, får flere keisersnittforløste mødre hud-mot-hud-kontakt med barnet rett etter forløsningen i tråd med anbefalingene (3). Det kan redusere det høye forbruket av morsmelkerstatning (MME) uten medisinsk grunn de første dagene på føde–barsel (4–6).
Tidlig på 90-tallet lanserte WHO og Unicef «Baby-Friendly Hospital Initiativ» (BFHI) på bakgrunn av Innocenti-deklarasjonen (7). Initiativet var et verdensomspennende krafttak for å fremme amming og tidlig nærkontakt mellom mor og barn basert på kunnskap om morsmelkens betydning for spedbarnets utvikling og helse (8).
I Norge fikk prosjektet navnet «mor–barn-vennlig sykehus», som betyr at de skal følge de ti trinnene for vellykket amming i «Mor–barn-vennlig standard».
«Ti trinn for vellykket amming» (1, 2) er ti enkle, grunnleggende prinsipper for hvordan helsevesenet både i svangerskapet og ved føde–barsel-avdelingen kan bidra til å fremme amming, slik at flest mulig mødre kan amme med færrest mulige problemer.
Prinsippene er allmenngyldige, uavhengig av fødeenhetens størrelse, om den finnes i industri- eller utviklingsland, er moderne eller tradisjonell. I denne fagartikkelen fokuserer vi på trinn 2, 4 og 6 i «Mor–barn vennlig standard», som er sentrale indikatorer for avdelingens ammepraksis.
Enhet for amming FHI (tidligere Nasjonal kompetansetjeneste for amming [NKA]) har ansvaret for å følge opp ammepraksisen og -rutinene til landets føde–barsel-avdelinger og gir tilbakemelding til sykehusene på om de jobber i tråd med de ti trinnene (9).
Det innebærer å jevnlig evaluere og reevaluere hvorvidt kriteriene for et mor–barn-vennlig sykehus (MBVS) overholdes. Personalet må kunne dokumentere tilstrekkelig ammekompetanse, og mødrene må kunne bekrefte at de har fått god ammeveiledning.
Allerede i 1994 ble det første norske sykehuset evaluert og godkjent som MBVS. Siden den gangen har NKA (Enhet for amming FHI) gjennomført evalueringer i 2005 og 2007 (10), og for første gang digitalt i 2013. Norske helsemyndigheter har som minimumskrav at alle landets føde- og barselenheter skal drives i samsvar med de ti trinnene (11, 12).
Et av kriteriene for et MBVS er at «[s]ykehusets årlige ammestatistikk bør indikere at minimum 80 prosent av mødrene som fødte i inneværende år fullammet eller fullernærte barnet sitt med egen utpumpet morsmelk fra fødsel til utreise» (3).
Dersom færre enn 80 prosent av mødrene fullammet eller fullernærte barnet med egen morsmelk, skal det være fordi minst 80 prosent av morsmelkerstatningen ble gitt av en medisinsk grunn, for eksempel lavt blodsukker eller et alvorlig sykt barn (4–6).
Føde–barsel-avdelinger i Norge har ikke etablert en fortløpende registrering av ammeforekomst i sine egne kvalitetssikringssystemer, som dataprogrammene Partus eller Natus, i tråd med de ti trinnene for vellykket amming. Det er en målsetting at alle sykehusene skal ta i bruk denne kvalitetssikringen og selv følge opp egen ammepraksis hver sjette måned (3).
I en studie av Chantry og medarbeidere fant de at tidlig introduksjon av morsmelkerstatning under barseloppholdet var assosiert med kortere fullammingsperiode og kortere total ammeperiode (13). Normalt trenger friske, fullbårne, morsmelkernærte terminbarn ingen form for tillegg (1–3). WHO hevder følgende: «Ved å støtte barselkvinnen i å etablere fullamming under barseloppholdet, bidrar sykehuset til å fremme lenger varighet av fullamming etter utreise» (3).
Keisersnittforløste mødre og deres barn er ekstra sårbare og har behov for en god tilrettelegging. Resultatene fra reevalueringene fra 2013 til 2020 viser at et høyt antall keisersnittforløste barn fikk morsmelkerstatning (se figur 1) (14).
Til denne fagartikkelen har NKA (Enhet for amming FHI) gjennomgått resultatene fra den siste digitale reevalueringen i 2020. Den hadde søkelyset på mødre som var forløst med keisersnitt, samt deres barn, personalets kunnskaper om og registrering av amming og bruk av morsmelkerstatning til de keisersnittforløste barna.
Resultatene i denne artikkelen er basert på svar og registreringer i reevalueringen knyttet til trinn 2, 4 og 6 i «Mor–barn vennlig standard» (1, 2).
NKA (Enhet for amming FHI) gjennomførte den digitale reevalueringen med dataprogrammet Opinio Online Surveys (15). Reevalueringen pågikk i perioden fra 1. oktober 2020 til og med 31. desember 2020.
Fagansvarlig jordmor ved det enkelte sykehuset hadde ansvaret for reevalueringen lokalt og fikk en e-post med praktisk informasjon om gjennomføringen (vedlegg 1). I denne e-posten var brosjyren Gratulerer med babyen (vedlegg 2) vedlagt. E-posten inneholdt en lenke til et spørreskjema som skulle deles ut til mor, samt et skjema der personalet skulle registrere amming og bruk av morsmelkerstatning til hvert enkelt barn (vedlegg 3).
Personalet registrerte amming og bruk av morsmelkerstatning til keisernsittforløste barn manuelt. Opplysningene ble deretter registrert digitalt i Opinio etter at mor og barn var reist hjem.
Personalet fikk e-post fra fagansvarlig jordmor med informasjon og lenke til et digitalt spørreskjema om WHO-koden, som er en anbefaling for markedsføring av morsmelkerstatning og tilskuddsblandinger samt relevante resolusjoner fra Verdens helseforsamling og ammekunnskaper.
Resultatene under er basert på 976 svar fra personalet på spørsmål om WHO-koden og ammekunnskaper. Det er 258 svar fra mødre og 690 registreringer fra personalet på spørsmål om amming og bruk av morsmelkerstatning (14).
Trinn 2: «Sikre at personalet har tilstrekkelig og oppdatert kunnskap, kompetanse og ferdigheter for å støtte amming.» (1, 2)
Slik svarte personalet på spørsmål om deres ammekunnskaper relatert til trinn 2:
Trinn 4: «Sørge for at mor og barn kan ha uforstyrret hud-mot-hud-kontakt og støtte mødrene i å komme i gang med ammingen så snart som mulig etter fødselen» (1, 2).
Førtini prosent av mødrene oppga at barnet diet innen den første timen.
Slik svarte mødrene på spørsmål om trinn 4:
Sekstien prosent av mødrene som ble forløst med planlagt eller akutt keisersnitt i epidural- og/eller spinalbedøvelse, fikk holde barnet sitt hud-mot-hud rett etter fødselen eller innen fem minutter. Førtini prosent av mødrene oppga at barnet diet innen den første timen.
De to vanligste årsakene til at mor ikke fikk holde barnet hud-mot-hud rett etter fødselen, var at barnet skulle veies og måles, eller at barnet trengte medisinsk tilsyn. Også andre årsaker var vanlig, som at mor fikk full narkose, hadde sterke smerter eller følte seg kvalm:
«De sa det ble gjort før på operasjonsstuen, mens det nå var vanlig å få baby på postoperativ. Fikk se babyen, men ikke holde og ha hud-mot-hud-kontakt. Babyen fikk heldigvis være inntil far mens jeg ble sydd og flyttet til postoperativ» (sitat fra en mor).
Svar fra personalet på spørsmål om trinn 4 viser at 85 prosent av personalet på føde–barsel-avdelingene følger trinn 4.
Trinn 6: «Ikke gi morsmelkernærte nyfødte noen annen form for næring eller drikke enn morsmelk unntatt når det er medisinsk grunn til det» (1, 2).
Slik svarte personalet på spørsmål relatert til trinn 6:
Personalets registrering av keisersnittforløste barn viser at 57 prosent fikk morsmelkerstatning på barsel. Personalet oppga at de to viktigste årsakene til at barnet fikk morsmelkerstatning, var mors ønske eller ordinasjon fra barnelege (se figur 2) (14).
Slik svarte mødrene på spørsmål om trinn 6:
Førtifire prosent av mødrene som ble forløst med keisersnitt i epidural- og/eller spinalbedøvelse, svarte at barnet hadde fått morsmelkerstatning. Mødrene oppga at de tre vanligste årsakene var lite melk, stort vekttap eller anbefaling fra personalet (se figur 3) (14).
Vi så på sammenhengen mellom bruk av morsmelkerstatning og om barnet hadde diet innen den første timen. Dersom barnet hadde diet innen den første timen, var det 36 prosent av barna som fikk morsmelkerstatning. Hvis barnet diet første gang etter én time, fikk 53 prosent av disse barna morsmelkerstatning.
Personalets svar på kunnskapsspørsmålene var som følger:
91 prosent svarte at avdelingen har en ammeprosedyre.
Det personalet svarte på undersøkelsen tyder på at ammekunnskapen stort sett er i tråd med MBV-kriteriene (ti trinn for vellykket amming). Likevel viser mødrenes svar at ammeveiledningen og ammepraksisen ikke samstemmer med de ti trinnene for vellykket amming. I en MBV-reevaluering legges det stor vekt på hva mødrene svarer de har fått av ammeveiledning (3).
Forklaring til trinn 2: God ammeveiledning gitt til rett tid kan bare gjennomføres hvis personalet har fått opplæring, slik at de har kunnskap, kompetanse og ferdigheter i å støtte og veilede kvinner som ammer. Det kan ikke forventes at helsepersonellet skal kunne følge en prosedyre eller veilede en pasient på et fagområde de selv ikke har fått opplæring i (1, 2).
Implementering: Generelt sett bør ansvaret for opplæringen ligge hos grunnutdanningen og videreutdanningen for helsepersonell. Dersom personalet har mangelfull kunnskap, må de få internundervisning eller –kurs, eller de må få undervisning andre steder. Helsepersonell bør få avsatt tid til å gjennomføre opplæring, e-læringskurs og selvstudier.
I tillegg er det nødvendig med veiledet praksis og kompetansevurdering. Det er viktig å fokusere på hva slags kunnskap og ferdigheter som er oppnådd, og ikke bare på et gitt pensum. Personalet bør ha fått ammeundervisning i løpet av de to siste årene.
Alt helsepersonell som hjelper mødre med spedbarnsernæring, bør vurderes i hvor god kompetanse de har til å praktisere WHOs 20 kunnskapspunkter om amming (17), samt til å veilede og støtte mødre som ikke skal amme (1, 2).
Forklaring til trinn 4: Både umiddelbar og fortsatt hud-mot-hud-kontakt og tidlig diing er viktig for en god ammestart. Råmelken, kolostrum, som et nyfødt barn får i seg rett etter fødselen, er svært næringsrik og inneholder viktige antistoffer. Uforstyrret hud-mot-hud-kontakt stimulerer den nyfødtes naturlige søkerefleks og forebygger lav kroppstemperatur, hypotermi.
Tidlig diing eller utmelking stimulerer melkeproduksjonen. Mange mødre slutter å amme tidlig fordi de tror de ikke har nok melk. Derfor er det viktig å etablere melkeproduksjon tidlig for å lykkes med amming. Både hud-mot-hud-kontakt og morsmelk bidrar til å kolonisere den nyfødte og forme mikrobiomet (1, 2).
Tidlig diing eller utmelking stimulerer melkeproduksjonen.
Bare 61 prosent av mødrene kunne bekrefte at de har fått denne viktige starten på ammingen. Vi ser at det er utfordringer med samarbeidet mellom fødeavdelingen, operasjonsstuen, postoperativen og barselavdelingen, selv om mange sykehus har gode prosedyrer og retningslinjer. Eksempel på prosedyre fra E-håndboken «Planlagt keisersnitt / elektiv sectio» (18):
«Friske barn etter elektivt keisersnitt kan være hos en frisk mor sammen med ledsager, uten annet tilsyn enn det som gjøres med normalt nyfødte barn. Ledsager må få informasjon av jordmor om å se til barnet og ta kontakt med personalet dersom man er i tvil om at barnets tilstand er tilfredsstillende. Om barnet ikke kan være hos mor, følger barnet og pårørende jordmoren til avdelingen. Gjenforenes med mor så fort som mulig» (18).
Personalet må ha kunnskap om de positive fordelene med tidlig og vedvarende hud-mot-hud-kontakt for mor og barn. De må dessuten være trygge i sin rolle, slik at det nyfødte barnet får være hud-mot-hud med mor helt fra starten. Gunstige fordeler for barnet er følgende: mer stabilt blodsukker, temperaturregulering, mindre gråt, mer amming ved en og tre måneder og lengre ammeperiode.
Gunstige fordeler for mor er blant annet dette: høyere oksytocin- og endorfinnivå, mindre blødning, mindre stress og lengre ammeperiode (19).
Forklaring til trinn 6: Å gi nyfødte brysternærte annen næring eller væske de første dagene etter fødselen forstyrrer etablering av melkeproduksjonen. Nyfødtes magesekker er små og fylles raskt. Morsmelkerstatning fordøyes saktere enn morsmelk, og nyfødte som får annen væske enn morsmelk, vil die færre ganger. Det fører igjen til mindre effektiv stimulering av melkeproduksjonen.
En studie (13) viser at spedbarn som har fått morsmelkerstatning på barselavdelingen, har to ganger større sannsynlighet for å avslutte diingen i løpet av de første seks ukene etter fødselen. En norsk studie fant at risikoen for ikke å fullamme ved én måneds alder var fem til seks ganger større hvis barnet hadde fått morsmelkerstatning på barselavdelingen (20).
I tillegg vil annen væske enn morsmelk kunne inneholde skadelige bakterier som kan gi risiko for sykdom. Bruk av morsmelkerstatning fører til endringer i tarmfloraen (1, 2). Å gi nyfødte barn morsmelkerstatning uten at det er en medisinsk grunn for det, innebærer et stort ansvar.
Mødre skal frarådes å gi annen væske enn morsmelk unntatt når det er en medisinsk grunn for det.
Mødre skal frarådes å gi annen væske enn morsmelk unntatt når det er en medisinsk grunn for det. Det er få tilstander hos mor eller barn som tilsier at moren ikke kan amme, og at det er behov for morsmelkerstatning. Mangel på ressurser, tid eller kunnskap hos personalet er ikke grunner for å gi morsmelkerstatning.
En retningslinje fra European Academy of Allergy and Clinical Immunology (EAACI) foreslår at man unngår å bruke kumelkbasert tillegg eller morsmelkerstatning til ammede barn i barnets første leveuke for å unngå matallergi (21).
Studier viser at hvis mor og barn ikke får en optimal start på ammingen, kan det føre til (13)
Færre mødre og barn får altså nyte godt av veldokumenterte helsegevinster (8).
Helsegevinster for barnet (8):
Helsegevinster for moren (8):
På grunn av jordmormangel er det stadig flere sykehus som ansetter sykepleiere på barselavdelingen eller barselhotell. Det er få sykepleierstudenter som får ammeundervisning og opplæring eller praksis fra føde–barsel-avdelingen i sin grunnutdanning.
Sykepleiere som ansettes, må få grundig ammeopplæring for å kunne veilede mødrene på best mulig måte og i tråd med gjeldende retningslinjer. Det samme gjelder jordmødre som ikke har tilstrekkelig ammekompetanse som nevnt under trinn 2.
MBVS-er skal følge de ti trinnene for vellykket amming (1, 2) og innfri kriteriene til MBV-standard. Alle sykehus bør registrere nøkkelfaktorene, spesielt i trinn 4 og 6, i et eget kvalitetssikringssystem i tråd med anbefalingene til WHO/Unicef (22).
Hud-mot-hud, amming og kolostrum er verdifullt og gratis. Alle mødre og barn, uansett forløsningsmetode, bør få en best mulig start på ammingen.
Samtidig er det viktig at mødre som ikke ammer, får god støtte og omsorg: «Mødre som delammer eller ikke ammer skal få opplæring i sikker tilberedning og oppbevaring av morsmelkerstatning. Mødrene skal også få informasjon om hvordan de svarer på barnets tidlig [sic] tegn på sult» (1, 2).
1. Nasjonal kompetansesenter for amming (NKA). Ti trinn for vellykket amming. Oslo: Oslo universitetssykehus; 2018. Tilgjengelig fra: https://www.fhi.no/contentassets/64135683dba84311becce5dd694c680c/2019-10-02-ti-trinn-for-vellykket-amming---lang.pdf (nedlastet 07.12.2021).
2. Verdens helseorganisasjon (WHO). Ten steps to successful breastfeeding. Genève: WHO; 2018. Tilgjengelig fra: https://www.who.int/teams/nutrition-and-food-safety/food-and-nutrition-actions-in-health-systems/ten-steps-to-successful-breastfeeding (nedlastet 07.12.2021).
3. Verdens helseorganisasjon (WHO), Unicef. Protecting, promoting and supporting breastfeeding in facilities providing maternity and newborn services: the revised Baby-friendly Hospital Initiative. Genève: WHO, Unicef; 2018. Tilgjengelig fra: https://apps.who.int/iris/bitstream/handle/10665/272943/9789241513807-eng.pdf (nedlastet 22.02.2022).
4. United Nations International Children's Emergency Fund (Unicef), Verdens helseorganisasjon (WHO). Acceptable medical reasons for use of breast-milk substitutes. Genève: Unicef, WHO; 2009. Tilgjengelig fra: https://apps.who.int/iris/bitstream/handle/10665/69938/WHO_FCH_CAH_09.01_eng.pdf (nedlastet 12.01.2022).
5. Kellams A, Harrel C, Omage S, Gregory C, Rosen-Carole C, the Academy of Breastfeeding Medicine. ABM clinical protocol #3: supplementary feedings in the healthy term breastfed neonate, revised 2017. Breastfeed Med. 2017;12(3):188–98. DOI: 10.1089/bfm.2017.29038.ajk
6. Grøgaard J, Holt J, Silberg E, Lindemann R, Grønn M, Meberg A, et al. Medisinske kriterier for tillegg på barsel. Oslo: Folkehelseinstituttet; 2012. Tilgjengelig fra: https://www.fhi.no/contentassets/64135683dba84311becce5dd694c680c/medisinske-kriterier-for-tillegg-pa-barsel_2012.pdf (nedlastet 01.03.2022).
7. Verdens helseorganisasjon (WHO), United Nations International Children's Emergency Fund (Unicef). Protecting, promoting and supporting breast-feeding; the special role of maternity services. Genève: WHO, Unicef; 1989. Tilgjengelig fra: https://apps.who.int/iris/bitstream/handle/10665/39679/9241561300.pdf?sequence=1&isAllowed=y (nedlastet 01.03.2022).
8. Cesar GV, Bahl R, Barros JAD, Giovanny VAF, Horton S, Krasevec J, et al. Breastfeeding in the 21st century: epidemiology, mechanisms, and lifelong effect. The Lancet. 2016;387(10017):475–90. Tilgjengelig fra: https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(15)01024-7/fulltext#%20 (nedlastet 06.12.2021).
9. Meld. St. 16 (2002–2003). Resept for et sunnere Norge. Oslo: Helse- og omsorgsdepartementet; 2003. Tilgjengelig fra: https://www.regjeringen.no/no/dokumenter/stmeld-nr-16-2002-2003-/id196640/ (nedlastet 01.03.2022).
10. Hansen MN, Bærug A, Nylander G, Häggkvist A-P, Tufte E, Alquist R, et al. Challenges and successes: the baby-friendly initiative in Norway. J Hum Lact. 2012;28(3):285–8. DOI: 10.1177/0890334412444162
11. Helsedirektoratet. Spedbarnsernæring. Nasjonal faglig retningslinje. Oslo: Helsedirektoratet: 2016. Tilgjengelig fra: https://www.helsedirektoratet.no/retningslinjer/spedbarnsernaering (nedlastet 06.12.2021).
12. Helse- og omsorgsdepartementet. Nasjonal handlingsplan for bedre kosthold (2017–2021). Oslo: Helse- og omsorgsdepartementet; 2017. Tilgjengelig fra: https://www.regjeringen.no/no/dokumenter/nasjonal-handlingsplan-for-bedre-kosthold-20172021/id2541870/ (nedlastet 12.01.2022).
13. Chantry CC, Dewey KG, Peerson JM, Wagner EA, Nommsen-Rivers LA. In-hospital formula use increases early breastfeeding cessation among first-time mothers intending to exclusively breastfeed. J Pediatr. 2014;164(6):1339–45.e5. DOI: 10.1016/j.jpeds.2013.12.035
14. Folkehelseinstituttet. Mor-barn-vennlig sykehus. Oslo: Folkehelseinstituttet; 2021 Tilgjengelig fra: https://www.fhi.no/ml/amming-og-morsmelk/mor-barn-vennlig-standard/mor-barn-vennlig-sykehus/ (nedlastet 01.03.2022).
15. Opinio Online Surveys. Nettbasert spørreundersøkelse. Oslo: ObjectPlanet; 2021. Tilgjengelig fra: https://www.objectplanet.com/opinio/ (nedlastet 22.02.2022).
16. Folkehelseinstituttet. MBV e-læring 10 trinn. Oslo: Folkehelseinstituttet; 2021. Tilgjengelig fra: https://www.fhi.no/ml/amming-og-morsmelk/kompetanseutvikling/mbv-e-laring-10-trinn/ (nedlastet 01.03.2022).
17. Nasjonalt kompetansesenter for amming (NKA). Alt helsepersonell som veileder mødre i amming bør bli evaluert i sin kompetanse basert på kunnskaper om følgende punkter. Oslo: NKA; 2019. Tilgjengelig fra: https://www.fhi.no/contentassets/64135683dba84311becce5dd694c680c/opplaring---20-kunnskapspunkter.pdf (nedlastet 01.03.2022).
18. Oslo universitetssykehus (OUS). E-håndboken. Planlagt keisersnitt / elektiv sectio. Oslo: OUS; 2021. Tilgjengelig fra: https://ehandboken.ous-hf.no/document/6600 (nedlastet 01.03.2022).
19. Stevens J, Schmied V, Burns E, Dahlen H. Immediate or early skin-to-skin contact after a Caesarean section: a review of the literature. Matern Child Nutr. 2014;10(4):456–73. DOI: 10.1111/mcn.12128
20. Häggkvist AP, Brantsæter AL, Grjibovski A, Helsing E, Meltzer HM, Haugen M. Prevalence of breast-feeding in the Norwegian mother and child cohort study and health service-related correlates of cessation of full breast-feeding. Public Health Nutrition. 2010;13(12):2076–86. DOI: 10.1017/S1368980010001771
21. Halken S, Muraro A, de Silva D, Khaleva E, Angier E, Arasi S, et al. EAACI guideline: preventing the development of food allergy in infants and young children (2020 update). Pediatr Allergy Immunol. 2021;32(5):843–58. DOI: 10.1111/pai.134
22. Verdens helseorganisasjon (WHO), United Nations International Children's Emergency Fund (Unicef). Appendix: indicators for monitoring. Protecting, promoting and supporting breastfeeding in facilities providing maternity and newborn services: the revised baby-friendly hospital initiative. Genève: WHO, Unicef; u.å. Tilgjengelig fra: https://www.who.int/docs/default-source/nutritionlibrary/publications/revised-baby-friendly-hospital-initiative-2018-implementation-guidance/bfhi-implementation-2018-appendix.pdf?sfvrsn=2faf8790_4 (nedlastet 07.12.2021).
Når personalet følger de ti trinnene, dier flere barn rett etter fødselen. Da blir behovet for morsmelkerstatning mindre.

Det er viktig at jordmødre har gode kommunikasjons- og veiledningsferdigheter for å ivareta relasjonen med mødre, fedre og nyfødte i føde- og barselavdelinger.
Jordmødre har til alle tider hatt unike roller i nye familiers liv – på tvers av samfunnslag, nasjoner og kulturer. Norske jordmødre er bærere av en stolt og mektig arv. De går i sporene til fagfolk som etablerte den første formaliserte utdanningen for kvinner i Norge (1).
Jordmorfaget har høy legitimitet. Samfunnet er avhengig av kompetansen de innehar, og den enkelte familie de hjelper, får varige minner.
Bakgrunnen for artikkelen er mine erfaringer fra arbeid i en avdeling for premature og syke nyfødte barn samt møter med dyktige jordmødre i rollen som norsk trener i metoden Newborn Behavioral Observation (NBO) (2).
Opplæring i NBO ble et formalisert tilbud til helse- og sosialfaglig personell i Norge i 2012 og er faglig ledet og administrert av Spedbarnsnettverket, RBUP Helseregion sør og øst (3). Faktaboksen beskriver sentrale elementer av NBO-metodikken.
Mange jordmødre er allerede sertifiserte brukere av NBO-metodikken, og i artikkelen tematiserer jeg relasjonsfremmende kompetanse ved å dele fortellinger som jordmødre har skrevet under NBO-opplæring.
I artikkelen belyser jeg også jordmødres relasjonsfremmende arbeid ved funn fra tidligere publisert forskning, som omhandler foreldres tilfredshet med veiledning og oppfølging i føde- og barselenheter.
Styrking av mødre og fedre samt relasjonsfremmende arbeid er ikke et nytt tema i jordmorfaget (4). Stadig flere norske jordmorfaglige miljøer bestiller NBO-opplæring fra Spedbarnsnettverket (3).
Det indikerer at jordmødre har en bevissthet om metodikkens relevans og ønske om kompetanseutvikling innen tidlig familieveiledning. Økt interesse kan også skyldes at tid er blitt en knapphetsfaktor i norske fødeinstitusjoner (5).
Det er krevende å finne anledning til tidlig samspillsveiledning når gjennomsnittlig liggetid etter en fødsel er blitt så kort. Det kan også skyldes økt bevissthet hos jordmødre om hvor viktig det er å styrke foreldres opplevelse av mestring i nye foreldreroller (6, 7).
Retningslinjene viser at jordmødre må ha mangeartet kunnskap om svangerskap, fødsel og barseltid.
Det relasjonsfremmende arbeidet i tilknytning til fødsel og barseltid er ikke tematisert i nasjonale retningslinjer for fødselshjelp (8). Retningslinjene viser at jordmødre må ha mangeartet kunnskap om svangerskap, fødsel og barseltid.
De obstetriske aspektene ved fødselsomsorgen er også grundig tematisert i Folkehelserapporten «Helse under fødsel, svangerskap og i nyfødtperioden» (9). Der er også betydningen av mors kroppslige og psykiske helse samt helseatferd tematisert.
Kunnskapsoppsummeringene nevnt over belyser imidlertid ikke hvordan hvert enkelt barn bidrar til sitt eget oppvekstmiljø og sine utviklingsmuligheter ved at det oppleves mer eller mindre forståelig og attraktiv som samspillspartner for sine omsorgspersoner (10).
Jordmødre forløser på mange måter hele familier i sitt arbeid. I det øyeblikket et nyfødt barn møter sin familie (mor, far og søsken), må alle tilpasse seg hverandre på en ny måte.
Mange nye familiesystemer kan ha nytte av tidlig støtte og veiledning for raskt å klare å reorientere seg, bli trygge og mestrende i sine nye roller og knytte seg til det nyfødte barnet (2, 12, 13).
Jordmødres kommunikasjons- og samhandlingskompetanse er viktig i utdanningen.
Læringsutbyttebeskrivelser for jordmorutdanninger tematiserer at jordmødres kommunikasjons- og samhandlingskompetanse er viktig i utdanningen (14).
Et eksempel er fra masterutdanningen i jordmorfag ved Universitetet i Tromsø (UiT), hvor følgende ferdighetskrav er formulert: «Studenten kan anvende jordmors profesjonskompetanse i likeverdig samspill med andre profesjoner, kvinner, familien og andre parter i samfunnet» (14).
Spørsmålet blir da: Hva vil det si å «bruke sin profesjonskompetanse i samspill» med mor og familien?
Den verdenskjente barnelegen Thomas Barry Brazelton beskriver hvordan et barns tre første leveår går via ulike «touchpoints». Det vil si omveltningsfaser i familien der helsepersonell har tilgang til å styrke eller forstyrre familiesystemet (12).
Det første berøringspunktet er graviditeten, og det andre er den tidlige fasen etter en fødsel (fra timer til dager). I norsk helsevesen er dette berøringsvinduet primært tilgjengelig for jordmødre og barnepleiere. Deres kommunikasjons- og relasjonsfremmende kompetanse er derfor avgjørende for at de skal kunne bidra til en trygg forming av familiesystemet.
For å belyse jordmødres erfaringer med relasjonsfremmende arbeid generelt og bruk av NBO spesielt har jeg gjort søk i Oria, Maternity and Infant Care, PsycINFO, CINAHL og Helsebiblioteket.
Jeg benyttet søkeord som relation, relationship, parent, midwife, baby, child, infant i ulike kombinasjoner og gjennomgikk artikler fra de siste 15 årene. Søkene kvalifiserer ikke til de kravene som settes for en systematisk oversiktsartikkel.
Knapphet på tid beskrives som en vesentlig faktor som påvirker jordmødres og barnepleieres mulighet til å veilede nye familier på en god måte (15).
Kunnskap om relasjonsfremmende arbeid hos lederne i føde–barsel-avdelinger er også avgjørende, og det er viktig at ledere anerkjenner betydningen av at nye mødre og fedre blir tilbudt relasjons- og kompetansefremmende veiledning (15). En australsk studie oppsummerer at mødre og fedre
«prefer maternity care which allows for development of personal and mutually respectful relationships predominantly with one carer from pregnancy through to post-birth, which gives choice in how and where care is managed, allows involvement in decision making, and allows time for staff to be supportive and listen to women’s concerns» (10).
Rutiner er ikke tilstrekkelig for å sikre gode føde- og barseltjenester.
En norsk studie viser tilsvarende funn, som bekrefter betydningen av kontinuitet og relasjon mellom jordmor og blivende foreldre (16). Kunnskapsbaserte obstetriske rutiner er med andre ord viktig, men rutiner er ikke tilstrekkelig for å sikre gode føde- og barseltjenester (8, 10, 17).
De ideelle tjenestene som beskrives over, er svært ulike det som helsepersonell og foreldre erfarer i norske fødeinstitusjoner. Familiene ivaretas av nye fagpersoner fra vakt til vakt, og deres opplevelse av mestring, trygghet og tillit blir stadig utfordret.
Det gjenspeiles også i en undersøkelse gjort av Norsk Sykepleierforbund, hvor det ropes et varsku om at mange norske jordmødres arbeidssituasjon er uholdbar (18).
I en systematisk kunnskapsoppsummering som ble utført av skandinaviske forskere i 2018, fant forskerne at mødre og fedre i føde–barsel-institusjoner ønsker en familiesentrert omsorg.
Foreldrene ønsket kontinuitet, deltakelse, individuelle tilpasninger og tydelig veiledning i sentrale omsorgsoppgaver i deres nye rolle. Forskerne beskriver at en ikke-vurderende holdning hos profesjonelle hjelpere er viktig (6).
Relasjonsfremmende arbeid ved bruk av NBO-tilnærmingen synes å være et godt svar på ønskene til nye foreldre slik disse er oppsummert i litteraturen ovenfor. NBO er ingen test eller prosedyre. Det er heller ikke en metode som skal lede frem til et spesielt svar.
NBO er en tilnærming som øker sjansen for at profesjonelle klarer å møte foreldrenes forventning om hjelp på en ikke-vurderende, individualisert og kunnskapsbasert måte.
Fortellingene nedenfor er skrevet av jordmødre som har vært i et utdanningsløp for å bli sertifiserte brukere av NBO-metoden.
Disse fortellingene viser hvordan jordmødrene har brukt ulike elementer av NBO for å vise hvor meningsbærende spedbarns adferd og uttrykk er, for å styrke foreldre–barn-relasjonen og for å styrke foreldrenes bevissthet om barnets kompetanser. Dermed etableres det trygge allianser mellom familien og hjelperen.
I introduksjonen til treningsloggene blir kandidatene bedt om å beskrive så detaljert som mulig hva de opplevde og tenkte, og hva som skjedde i møtene med barnet og dets foreldre.
«Det er en fin situasjon [...] Mor trenger å se gode egenskaper hos barnet sitt. Det første barnet fikk hun ikke holde på flere uker på grunn av prematuritet. Hun har vært nervøs og spent under hele svangerskapet.
Hun trenger en del oppmuntring og støtte underveis i fødselen på grunn av dette. Mor er usikker på håndtering av barnet, forteller hun. Hun føder en sprek baby som er i god balanse bare to timer postpartum.
Jeg spør henne om vi skal se på barnet sammen. Hun snakker mye om termin versus barn som er født ekstremt prematurt, og at hun kan forvente seg en annen barseltid. Hun virker usikker på håndteringen og berøringen av babyen, som vi heretter kaller Oline.
Jeg tenker at her kan jeg gjøre foreldreparet oppmerksom på Olines styrker, og slik fremme tilknytning og mors mestringsfølelse.
Oline er i våken tilstand. Når hun legges på mors mage, begynner hun å søke etter brystet, løfter hodet opp og beveger det fra side til side. Hun slikker seg rundt munnen og virker tydelig interessert i brystet. Hun er rosa og fin i huden – det er ingen gråt. Oline preges av likevekt.
Jeg gjør mor og far oppmerksom på barnet ved å si: ‘Se hvordan hun løfter hodet, og hvor sterk hun er, og hvordan hun tydelig søker etter brystet.’ Jeg påpeker også at hun løfter seg selv fra mors bryst og frigjør luftveier.
Mor er svært begeistret over at Oline allerede klarer dette. Jeg spør om vi skal se om hun klarer å krabbe til brystet selv. Mor sitter bakoverlent. Hennes armer støtter barnets føtter, og Oline tar skikkelig tak og sparker seg fremover. Vi gleder oss sammen i begeistring over hennes kraft og evne til å krabbe.
Vi lar henne uforstyrret ligge på mors bryst, og etter en liten stund kravler hun seg frem til brystet. Mor ammet ikke sist og har et sterkt ønske om å få det til denne gangen. Oline er fin i pusten og rosa i huden hele tiden.
Hun finner først fingeren sin og suger kraftig på den slik at det kommer smattelyder. ‘Hør hvor kraftig hun suger’, sier jeg. Mor og far ler og nikker bekreftende.
Noen minutter senere finner Oline frem og gaper over brystet. Hun dier fint hos mor. Mor har et par tårer i øynene nå – det er så flott å få oppleve dette. Hun hadde aldri trodd at hun skulle få oppleve at Oline kunne finne frem til brystet selv.
Vi snakker litt om nyfødtreflekser (søk og sug) og tonus senere. Akkurat nå nyter de øyeblikket i stillhet.
Litt senere skal barnet veies, og foreldrene står ved siden av stellebordet. Jeg kjenner en sterk griperefleks og spør far om han vil kjenne. Far fører fingeren sin mot håndflaten til jenta, og hun griper godt. Far sier: ‘Å så sterk du er, jenta mi’, smiler og ser på mor.
Jeg viser hvordan Oline kan dra seg opp i sittende stilling ved at hun griper godt rundt mine fingre, og med lett støtte setter hun seg opp. Rosa i huden, åpne øyne og våken tilstand – preget av likevekt.
Foreldrene virker begeistret over jentas styrke og evner. Mor vil så legge seg, og vi avslutter og flytter familien til et barselrom.»
«Mens mor handmelkar seg sjølv, går eg bort til far og barn. Barnet er vakent med ei litt morsk rynke i panna. Eg tilbyr barnet ein finger, som han grip rundt. Eg fortel far om tryggheita det gir.
Eg seier at far kan prøve å få blikkontakt med han, og viser korleis han kan holde han framfor seg i en godt støtta og litt oppoverbøygd, symmetrisk posisjon. Eg seier fyrst at han skal vere stille.
Barnet festar blikket på far, og eg kviskrar at han kan prøve å flytte hovudet frå side til side. Barnet følger med han litt, og så snur han seg bort. Eg seier at då betyr det at han treng litt tid til å fordøye inntrykket, så far skal berre holde seg i ro.
Barnet kjem snart tilbake. Det vil sjå litt meir og følger blikket enda litt meir. Eg seier at far kan prøve å rekke ut tunga og sjå kva som skjer. Det tek litt tid, men snart kjem det ei lita tunge ut også. Far ler og synest dette er morosamt.
Mor er heile tida obs på at dette er fars fyrste barn, og vil at han skal bli trygg på barnet. Eg trur far får eit anna syn på han då han ifølge mor får andenød berre han trur han skal til å gråte.
Eg trur han forstår litt meir av kvifor barn gret, og at det er den einaste måten dei kan uttrykke seg på. Og så har dei fått eit utruleg fint samspel med blikkontakt.»
«For cirka ett døgn siden tok jeg imot barnet til dette paret. Jeg banker på døren for å spørre om det passer med en postpartumsamtale nå. Det vil de gjerne.
Mor sitter og ammer jenta si, og jenta har gode sugetak. Etter at barnet har spist en stund, sovner hun inntil mor og virker fornøyd.
Hudfargen hennes er frisk og stabil, hun har rolig og regelmessig pust, og armer og ben er samlet inn mot kroppen. Hun har god reguleringsatferd. Underveis i samtalen begynner barnet å gå over i lett søvn og lager små lyder og kvepper lett til.
Hudfargen i ansiktet blir litt rødere, og pusten blir mer uregelmessig, men ingen gråt. De lurer på om hun kanskje våkner. Jeg benytter anledningen til å veilede foreldrene i hvordan de kan få jenta, som ikke er helt våken enda, til å sove videre.
Siden barnet ganske nylig har spist lenge hos mor og kun sovet 10–15 minutter, forklarer jeg at hun sannsynligvis bare er i en kort fase med svært lett søvn, for så å kunne sove videre om hun får hjelp til det.
Jeg ber mor rugge forsiktig på barnet, og hun faller ganske fort til ro og sover videre. Hun går snart over til dyp søvn. Jeg snakker med dem om hjernen, som er umoden og i utvikling, og at søvn er viktig for vekst, hvile og utvikling.
Jeg forklarer at søvnfasene svinger hyppigere hos nyfødte og babyer enn hos oss, og at det vi kanskje kan tolke som at barnet er på vei til å våkne, er en fase hvor barnet er i lett søvn eller døsig og trenger litt hjelp til å falle i dyp søvn igjen så sant det ikke er tid for mat eller bleieskift.»
«Det er fint for meg å vise mor kor viktig og unik ho er for babyen sin. Dei viser tydeleg takksemd og interesse for å lese foldaren dei har fått om trøystetrapp og søvn. Inntrykket mitt er at foreldra syns dette er veldig interessant og ei god oppleving.
Eg trur at dei straks ser om vi hjelparane er interessert i dei ved å vise interesse og glede over babyen deira. Slik tør dei å spørje meir og stole meir på oss som helsepersonell generelt.
Eg har stort sett alltid fått eit godt forhold til dei fleste para, men ser at dette er enda lettare med NBO.»
Fortellingene viser hvordan jordmødrene bruker ulike elementer av NBO-tilnærmingen i sitt arbeid med familiene.
I den første fortellingen veileder jordmoren foreldrene om barnets medfødte reflekser som krabbing, søk, sug og griperefleks og dets selvtrøstende ferdigheter gjennom å suge på fingrene. Dette vil styrke foreldrenes begeistring for og bonding med barnet.
Den andre fortellingen handler om hvordan en nybakt pappas begeistring og innsikt styrkes av at han får erfare barnets griperefleks, sosiale natur og kompetanser.
I den tredje fortellingen setter jordmoren ord på barnets kompetente fysiologiske og motoriske reguleringsatferd. Deretter veileder hun foreldrene når det gjelder barnets tilstandsregulering, vekslingen mellom grader av søvn og våkenhet og hvordan de kan påvirke dette.
Den fjerde og siste fortellingen handler om hvordan mor kan trøste barnet sitt ved å bruke ulike strategier beskrevet som ei trøstetrapp.
Jordmoren oppsummerer noe svært mange av hennes kolleger har fortalt oss gjennom de siste 6–7 årene: «Eg har stort sett alltid fått eit godt forhold til dei fleste para, men ser at dette er enda lettare med NBO.»
Gode samtaler med jordmødre og barnepleiere fra Møre og Romsdal har motivert meg til å skrive denne artikkelen. Møtepunktet vårt var at de deltok på kurs i NBO i 2019, der jeg var NBO-trener. Jeg vil rette en spesiell takk til Torill Masdal Hovden og Turid Krogsethagen, som har gitt meg lov til å dele deres fortellinger.
1. Den Norske Jordmorforening. Jordmorutdanning – den første formelle utdanning for kvinner i Norge. Tidsskrift for jordmødre. 2008;(6). Tilgjengelig fra: https://www.jordmorforeningen.no/utdanning/jordmorutdanningen-i-et-historisk-perspektiv (nedlastet 15.02.2020).
2. Nugent KJ, Keefer CH, Minear S, Johnson LC, Blanchard Y. Nyfødtes atferd og tidlige relasjoner. Manual for NBO (Newborn Behavioral Observation). Oslo: Gyldendal Akademisk; 2018. s. 307.
3. RBUP Sped- og småbarn. Newborn Behavioral Observation (NBO) – ny kompetanse til barselavdelingen. Oslo: Regionsenter for barn og unges psykiske helse; 2018. Tilgjengelig fra: https://www.r-bup.no/no/vi-tilbyr/skreddersydd-opplaering/kompetanse-til-barselavdelingen (nedlastet 15.01.2020).
4. Hermansson E, Martensson L. Empowerment in the midwifery context - a concept analysis. Midwifery. 2011;27(6): 811–6.
5. Eberhard-Gran M. Nyfødte barn og sårbare mødre. Tidsskr Nor Legeforen. 2018 desember;(20). DOI: 10.4045/tidsskr.18.0878
6. Wiklund I, Wiklund J, Pettersson V, Boström AM. New parents’ experience of information and sense of security related to postnatal care: A systematic review. Elsevier. 2018;17:35–42.
7. Crossland N, Thomson G, Hall Moran V. Embedding supportive parenting resources into maternity and early years care pathways: a mixed methods evaluation. BMC Pregnancy and Childbirth. 2019;19(253).
8. Øian P, Jacobsen AF, Kessler J, red. Nasjonal veileder i fødselshjelp. Norsk gynekologisk forening; 2014. Tilgjengelig fra: https://www.legeforeningen.no/foreningsledd/fagmed/norsk-gynekologisk-forening/veiledere/veileder-i-fodselshjelp-2014/ (nedlastet 18.01.2020).
9. Folkehelseinstituttet. Helse under svangerskap, fødsel og i nyfødtperioden. Oslo: Folkehelseinstituttet; 2018. Tilgjengelig fra: https://www.fhi.no/nettpub/hin/grupper/svangerskap/ (nedlastet 19.03.2020).
10. Newman LA. The health care system as a social determinant of health: qualitative insights from South Australian maternity consumers. Australian Health Review. 2009;33(1):62–71.
11. Siegel D. The developing mind. How relationships and the brain interact to shape who we are. 3. utg. New York: Guilford Publications; 2015.
12. Brazelton TB, Sparrow JD. Touchpoints; Birth to three. Your child's emotional and behavioral development. Boston: Da Capo; 2006.
13. Moe V, Slinning K, Hansen MB, red. Handbok i sped- og småbarns psykiske helse. Oslo: Gyldendal Norsk Forlag; 2010.
14. UIT Norges arktiske universitet. Studieplan, Master i jordmorfag. Tromsø: UIT; 2018. Tilgjengelig fra: https://www.uit.no/Content/611472/cache=20200403143214/Master%20i%20jordmorfag%20Studieplan.pdf (nedlastet 15.01.2020).
15. Hunter L, Magill-Cuerden J, McCourt C. ‘Oh no, no, no, we haven׳t got time to be doing that’: Challenges encountered introducing a breast-feeding support intervention on a postnatal ward. Midwifery. 2015;31(8):798–804.
16. Aune I, Dahlberg U, Ingebrigtsen O, Aune I. Parents’ experiences of midwifery students providing continuity of care. Midwifery. 2012;28(4):372–8.
17. Verdens helseorganisasjon (WHO). Baby-friendly hospital initiative. Genève: WHO; 2016. Tilgjengelig fra: https://www.who.int/nutrition/bfhi/en/ (nedlastet 13.03.2020).
18. NTB/Sykepleien. Undersøkelse: Over 200 jordmødre vurderer å slutte. Sykepleien; 2019. Tilgjengelig fra: https://sykepleien.no/2019/08/undersokelse-over-200-jordmodre-vurderer-slutte (nedlastet 20.03.2020).
Med veiledningsmetoden Newborn Behavioral Observation (NBO) kan jordmødre møte foreldrenes forventning om hjelp på en individuell og kunnskapsbasert måte.
Flott og fin artikkel og kjempeviktig fagstoff…. Det som er så trist er at slik er det slett ikke i praksis. Virkeligheten🥲 er helt annerledes.😡
Vi barnepleiere/sykepleiere og jordmødre løper fortere og fortere .. vi klarer slett ikke å tilby kvinnene og de nyfødte den behandlingen de har krav på og som skal styrke de i rollen som mødre. Altfor LITE personell gjør at de og deres nyfødte ikke får NOK veiledning på hvordan de skal legge til og videre svare på mange av deres spørsmål de har.
Vi rekker knapt og veilede de teoretisk og praktisk i hvordan legge barnet til før de MÅ reise hjem.
Tidlig hjemreise gjør også sitt til at ammefrekvensen går drastisk ned i Norge😆🥲
Dette er fryktelig trist.. vi ønsker og gi god omsorg i barseltiden men går stadig hjem med den frustrasjon om slt vi ikke nådde i løpet av dagen.
Dette er POLITIKERENES ansvar😡😡😡
Bevilg MERE penger og OPPRUST føde/barsel avdelingene rundt om i hele Norge med flere folk/flere føtter/hoder så vi når over det vi skal gjøre og at vi får veiledet kvinnene i god/trygg og viktig tilknytning til barnet sitt.Det lønner seg og er en god investering i god og selvsagt omsorg kvinnene har krav på … de betaler masse penger i skatt i Norgei løpet av et langt liv🙏🥰🌺
Forbruket av morsmelkerstatning til keisersnittforløste barn er høyt, og den gis ofte uten medisinsk grunn. Når personalet følger «Ti trinn for vellykket amming», blir flere barn lagt til brystet og dier innen den første timen etter forløsning. Behovet for morsmelkerstatning blir mindre. Vi har gjennomgått den siste evalueringen av landets føde–barsel-avdelingers praksis og rutiner for amming og dermed vurdert om de følger kriteriene for et mor–barn-vennlig sykehus (MBVS).
From 2000 to 2006, the number of planned vaginal deliveries fell; numbers started rising again nearer 2012. Practice was probably influenced by the Term Breech Trial.
Guidelines that were not regarded as professionally sound, logical and relevant or in keeping with one’s own clinical experiences or feelings were more difficult to follow.
Most women in labour with intrapartum fever receive the correct treatment on suspicion of infection. But in 28 per cent of cases, antibiotic therapy is initiated unnecessarily or too early.
The father’s role has changed, and fathers have become more active as regards childcare. Nevertheless, they may feel excluded during pregnancy, childbirth and follow-up at the child health centre.