Eldre og eldre
Et samfunn med eldre pensjonister, eldre pasienter og eldre arbeidstakere vil være et annerledes samfunn, skriver Inger-Marie Andersen.
Et samfunn med eldre pensjonister, eldre pasienter og eldre arbeidstakere vil være et annerledes samfunn, skriver Inger-Marie Andersen.
Det snakkes for lite om psykisk helse hos eldre. Dette er en godt gjennomarbeidet og svært nyttig bok som kaster lys på mange viktige fasetter i livet til dem som har levd en stund.
– Til tross for at eldre får bedre helse, vil antallet eldre med psykiske lidelser også øke betydelig. Men, den helsepolitiske forsømmelsen av eldre med psykiske lidelser ser ut til å vedvare, skriver innleggsforfatteren.
Både leger og sykepleiere sa de behandlet eldre pasienter forskjellig fra yngre pasienter, og eldre fikk ofte lavere prioritet.

Vi har ennå ikke sett alle ringvirkningene av nedstengningen av samfunnet etter 12. mars 2020 for de mest sårbare gruppene. Intervjuer med sykepleiere i hjemmetjenesten viser at de ansatte har gjort en stor innsats for å kompensere for fraværet av pårørende i form av ekstra hjemmebesøk, faste, stabile hjelpere og bruk av digitale hjelpemidler.
Men pårørendesamtaler viser det motsatte: De ansatte uteble, og de pårørende måtte «dra lasset alene». Hvordan påvirket det situasjonen til eldre og pårørende? Førte det til manglende omsorg, isolasjon og ensomhetsfølelse? Hva slags omprioriteringer ble gjort i eldreomsorgen under covid-19-utbruddet, og hvordan påvirket det de pårørendes situasjon i denne tiden?
Norge opplevde de mest inngripende tiltakene vi har hatt i fredstid fra 12. mars i fjor. De rammet alle, men utbruddet av koronaviruset rammet de eldre spesielt. Eldre over 65 år ble definert som en risikogruppe, og særlig utsatt var eldre med underliggende sykdommer.
For å beskytte de eldre og hindre smittespredning ble det iverksatt besøksforbud og ‑begrensninger, både for hjemmeboende og for dem på institusjon. Døende fikk ha noen få fra den nære familien til stede (1).
Statistikken viser at de som har dødd av koronaviruset, har hatt høy gjennomsnittsalder. Mediene hadde daglig sendinger som understreket alvoret i smittesituasjonen, der eldre personer og andre risikogrupper er de mest utsatte. Innslagene fra Norge og andre land må ha virket skremmende både for de eldre og for deres nære familie (2).
Fra Helsedirektoratet kom veilederen Koronavirus – beslutninger og anbefalinger, med råd til ansatte i eldreomsorgen om hvordan de skulle håndtere situasjonen for å forebygge smittespredning (3).
Helsepersonell ble derfor nødt til å tenke nytt og gjennomføre oppgaver på nye og uprøvde måter. Eldreomsorgen var intet unntak. Adgangskontroll og begrensninger for nærkontakt med eldre ble innført både på institusjoner og for hjemmeboende som mottar tjenester fra hjemmetjenesten.
Denne artikkelen bygger på intervjuer med ansatte i en distriktskommune, pårørendesamtaler med en leder på et pårørendesenter i en småby og et fokusgruppeintervju med fem pårørende. Studien er godkjent av Norsk senter for forskningsdata (NSD).
Eldreomsorgen er her avgrenset til ansatte i hjemmetjenesten. Pårørende er nærstående til personer med demens.
I Norge er gjennomsnittsalderen 83 år for dem som dør av covid-19. Seksti prosent av disse bor på sykehjem eller i en annen kommunal pleie- og omsorgsinstitusjon (4).
Det er høyere dødelighet av covid-19 blant sykehjemsbeboere enn blant hjemmeboende eldre (5, 6). Forskning viser at sykdomsforløpet hos eldre over 70 år går raskere enn i andre aldersgrupper (7).
Organisasjoner som Fagforbundet hevder at deltidsstillinger i eldreomsorgen kan ha vært med på å forsterke koronakrisen, og at helsepersonell som arbeider deltid og på flere avdelinger, kan ha bidratt til å spre smitte (8). Nasjonalforeningen for folkehelsen finner i sin kartlegging at covid-19-nedstengningen har hatt en negativ innvirkning på 40 prosent av de demenssyke i sykehjem og i hjemmebasert omsorg (9).
Regjeringen og smittevernmyndighetene har fortløpende lansert nasjonale smitteverntiltak for å håndtere utbruddet og begrense spredningen av viruset (4). Helsedirektoratets veileder Koronavirus – beslutninger og anbefalinger sa ikke at det skulle være total nedstengning, men adgangskontroll og alminnelig besøksstans i helse- og omsorgsinstitusjoner (3). Dagaktivitetstilbud, aktiviteter og sammenkomster ble avlyst og stengt.
Ut fra de intervjuene vi gjorde, så vi at da Norge stengte ned alle aktiviteter etter 12. mars, fikk hjemmesykepleien mange henvendelser fra pårørende som ikke torde å besøke sine eldre som planlagt. De pårørende var bekymret for hvordan de eldre skulle takle ensomheten, og de var redde for å smitte sine kjære.
Mange pårørende valgte derfor å holde seg hjemme eller å reise hjem, selv om de fortalte at det var et vanskelig valg å ta. Ifølge en undersøkelse utført av Røde Kors om eldre og ensomhet har en av tre eldre blitt mer ensomme det siste året (10).
Koronasituasjonen har ført til at eldre og pårørende er blitt mer ensomme. Besøksstans og reduserte hjemmetjenester førte til at eldre i risikosonen mistet sosial kontakt og omsorgstjenester fra kommunen og frivilligheten. I et av intervjuene fortalte en pårørende hvordan isolasjonen forsterket ensomheten og forverret vedkommendes livskvalitet og psykiske helse.
Fravær av sosial kontakt og omsorgstjenester forsterket ensomheten. En av de pårørende fortalte hvordan hun og ektefellen måtte klare seg selv i den første perioden. Det var total besøksstans de første ukene fra hjemmetjenestens side.
Dagsentre og avlastningstilbud ble stengt ned den første tiden. De pårørende fikk også pålegg om strengere smittevern. Innføringen av regelen om to meters avstand medførte en forverring av både de eldres og de pårørendes helse. En pårørende fortalte i et intervju at mannen hennes følte seg sviktet når han ikke fikk klemme henne.
I veilederen fra Helsedirektoratet ble kommunene pålagt å sørge for tiltak som reduserte smitterisikoen for personer med demenssykdom som mottar kommunale helse- og omsorgstjenester (3). Ansatte i hjemmetjenesten fortalte at for å redusere smitterisikoen var det kun et begrenset antall ansatte som fikk dra på hjemmebesøk til de hjemmeboende eldre.
De eldre og deres pårørende fikk dermed et mindre antall ansatte å forholde seg til. Det styrket relasjonen mellom den eldre, den pårørende og de ansatte i hjemmetjenesten ved at de ansatte tok del i de følelsesmessige bekymringene som de pårørende slet med.
Eldre hjemmeboende har varierende behov. Noen har ennå ektefellen boende hjemme hos seg, med tilbud om jevnlig avlastning. I samråd med de pårørende og ut fra kapasitet ble det innført ekstra hjemmebesøk for dem som så ut til å trenge det. Når de var hjemme, la de ansatte vekt på å bruke tiden fullt og helt på de eldre.
En av de pårørende forteller at det tok en måned før hjemmetjenesten kom på besøk. Da satt de hos ektefellen to timer per dag, slik at hun kunne dra ut, gå en tur eller dra på butikken. Da kjente hun seg helt utbrent.
Tjenestemottakere som bodde alene og ikke hadde nærstående i nærheten, ble ekstra sårbare i denne tiden. Noen hadde kun kontakt med tjenesteytere fra hjemmesykepleien. De ansatte forteller at de kjente på et ekstra ansvar for å dekke de sosiale behovene til disse tjenestemottakerne.
Smittesituasjonen tilsa at det å redusere smitte utenfra innebar å begrense antallet besøk. Det gjaldt både familiemedlemmer og andre nærstående.
Fraværet av pårørende preget mange eldre. De ansatte så hvor triste de ble da de eldre ikke fikk den daglige kontakten med sine kjære. Det forringet deres livskvalitet, uansett diagnose.
Nedstengningen påvirket sinnsstemningen til de eldre som ventet på besøk som ikke kom. For noen opplevdes det som et livstap som kan sammenliknes med det å miste noen. Det gjør noe med identiteten – en kritisk tilstand som forandrer sinnsstemningen og reduserer livskvaliteten.
For å kompensere for besøksforbud og de begrensningene de pårørende fikk, måtte helsepersonell tenke nytt og legge til rette for kommunikasjon med pårørende på andre måter.
De ansatte tok i bruk videosamtaler via nettbrett for at de eldre skulle kunne kommunisere med sine nærstående. Det ga nye løsninger for å opprettholde kontakt og minske savnet av familien de ikke kunne møte fysisk. Noen klarte å lære seg å bruke et nettbrett, mens andre ikke har kommet i gang med å lære seg å bruke digitale løsninger.
Nærvær av familie og den betydningen familien har for eldres trivsel og livskvalitet, kan ikke understrekes nok. Det er en lærdom som det er viktig å ha bevissthet og kunnskap om i helse- og omsorgstjenesten.
Under nedstengningen ble situasjonen radikalt endret for de pårørende. Smittesituasjonen og tiltakene for å begrense smittespredningen påvirket de ansattes arbeidsoppgaver. Ansatte som hadde koordinerings- og informasjonsansvar, blant annet som demenskoordinator, ble i noen kommuner omdisponert til sykehjem og smittevernarbeid.
Det førte til at nødvendig informasjon som mange pårørende hadde behov for, ikke ble formidlet. Mange pårørende fikk ikke besøk av hjemmetjenesten eller muligheten til å benytte seg av kommunens avlastningstilbud de første ukene etter 12. mars. Andre pårørende forteller at de følte seg oversett av helsepersonell og opplevde å bli stående alene.
For noen var avlastningen fra hjemmetjenesten helt nødvendig for å ha ektefellen hjemme.
De pårørende hadde et stort behov for nødvendig informasjon, også om smittesituasjonen. De begrunner det med at hjemmesykepleierne virket mer opptatt av taushetsplikten. I intervjuene forteller de pårørende at de første ukene var en tung periode – både fysisk og psykisk.
En av de pårørende mener at hun satt med kunnskap som kunne ha bidratt til bedre helsehjelp både for henne selv og personen hun var pårørende til. Som pårørende kunne de ha bidratt med bedre helsehjelp om de i større grad var blitt involvert.
Mange følte seg helt alene med usikkerheten, ikke bare for ektefellen, men også for egen helse.
Andre problemstillinger de tok opp, var om døden skulle inntreffe. I mange familier i nord er det tradisjon med store gravferder, der familien ikke bare sørger, men også ærer livet til den som er borte. Det er vanlig at den eldre «sovner inn» med storfamilien rundt seg. Nå fikk knapt et par personer være til stede på sykehjemmet dersom den eldre var døende.
Folkehelseinstituttets anbefaling (4) om at helsepersonell burde legge til rette for bruk av digitale kommunikasjonsverktøy der man kunne se hverandre, ble også fulgt opp for hjemmeboende og familiemedlemmer som bodde langt borte.
Mange pårørende syntes det var vanskelig å bruke ny teknologi. Som mange andre måtte også de lære seg å ta i bruk nye digitale verktøy. For dem som kunne bruke smarttelefoner og nettbrett, ble det vanskelig å uttrykke seg følelsesmessig via nett. Selv om videosamtaler var med på å minske savnet, var det fortsatt sårt for mange å se sine kjære uten å ha muligheten til for eksempel å gi dem en klem.
Men de pårørende forteller også om situasjoner og relasjoner der de ble lyttet til og anerkjent av ansatte i hjemmesykepleien. Det virket betryggende for de pårørende. Samtale og anerkjennelse fra helsepersonell smittet over på den hjelpetrengende, som dermed følte seg tryggere.
Manglende informasjon og anerkjennelse av de pårørende omsorgsrolle, samt bekymring rundt egen og ektefellens helsesituasjon og død, var problemstillinger som de pårørende tok opp i møter med pårørendesenteret.
Intervjuene med de pårørende viser at det ble satt i verk flere tiltak som skulle kompensere for de pårørendes kontaktbehov. Færre ansatte per pasient, og det at enkelte beboere ble fulgt ekstra tett opp, førte til at kvaliteten på relasjonen mellom den enkelte ansatte og den eldre ble styrket.
Det har vært hevdet at myndighetene ofret de gamle under koronasituasjonen (11). Våre intervjuer viser at det nødvendigvis ikke er slik fatt – i hvert fall ikke i mindre kommuner.
De omprioriteringene som ble gjort i eldreomsorgen etter 12. mars 2020, har likevel synliggjort at helsepersonell i eldreomsorgen har et forbedringspotensial innenfor de eksisterende rammene. De ble «tvunget» til å formidle tillit og respekt og til å spille på lag med brukerne (12).
Det å kreve flere ressurser, både økonomiske og personellmessige, er ikke hele løsningen. Det må også skje systemendringer. Gode relasjonsbånd ligger til grunn for den tryggheten som er nødvendig for å oppleve livskvalitet.
Ansatte i kommunens helse- og omsorgstjenester kan ikke fullt ut erstatte familien. Familien representerer stabile relasjoner over tid og skaper sammenheng i livet for den eldre.
Livskvaliteten bestemmes av våre relasjoner og våre livsholdninger. De stabile relasjonene åpner opp for de menneskelige verdiene og dypereliggende problemstillingene rundt usikkerhet, uro og redsel for døden som preget mange eldre og pårørende i denne tiden (13). Det at demenskoordinator ble omdisponert, og at pårørende ikke fikk besøke sine kjære, gjorde at de eldre ble enda mer alene.
Nedstengningen og omprioriteringene av de ansatte påvirket de pårørendes situasjon og omsorgsrolle på ulike måter. Familien er den største kilden til fellesskap og har stor betydning for trivselen til de eldre (14, 15). Det at pårørende fikk begrenset tilgang til å besøke sine nærstående, bidro til at mange eldre følte seg underernært på sosial kontakt.
De pårørende opplevde også en forsterket isolasjon og bekymring for egen helse. Intervjuene indikerte at de ikke hadde noen steder å kanalisere sin bekymring, men måtte bearbeide denne selv.
Det ligger mye ære i å klare det meste selv, også i egen familie. I enkelte familier handler det om å vise seg sterk og ikke klage unødvendig (16). I tillegg er det i noen kulturer knyttet mye skam til at et familiemedlem har fått demens (17). Da ties det som oftest om bekymringer som kan forårsake kroppslige plager eller sykdommer, og forsterker en allerede svekket helsesituasjon (18).
Belastningen for mange pårørende blir ikke noe mindre over tid (19, 20). I familiesituasjoner der pasienten er i den siste fasen av demensutviklingen, opplevde de pårørende hjemmesituasjonen som særlig belastende.
I noen tilfeller ble den demenssyke tilbudt midlertidig institusjonsopphold. Det reddet nok en del fra total kollaps, noe som viser at samspillet med omsorgstjenesten bidrar til at mange kan ha sine ektefeller med demenssykdom hjemme over lengre tid til tross for stor omsorgsbyrde (21).
Covid-19-utbruddet forsterket omsorgsbyrden for mange pårørende. Derfor er det på sin plass med et sterkere vern for pårørende i lovgivningen (22).
Men lovgivning alene er ikke nok for å styrke de pårørendes posisjon og innsats. Omsorgssystemet er, med sine oppgaver, organisering og arbeidsprosesser, forbundet med uforutsigbarhet og risiko som påvirker samspillet (23). Et godt samspill styrket de pårørendes omsorgsrolle, som igjen bidro til at de pårørende fikk støtte, veiledning og noen timers avlastning.
Under koronatiden har mye oppmerksomhet vært rettet mot de eldre som risikogruppe. Den kommunale helse- og omsorgstjenesten må ha en beredskap for hvordan ansatte skal ivareta sårbare grupper. Fravær av omsorg fra tjenestene øker belastningen på de pårørende, som er en viktig brikke i omsorgskjeden.
Følgende tiltak bør være på plass ved en eventuell ny pandemi eller tilsvarende krise:
Ennå i dag er det strenge restriksjoner for besøk. Eldre er blitt mer ensomme og isolerte, og pårørende har fått økte omsorgsoppgaver og belastninger.
Men koronakrisen har også ført med seg noen positive ringvirkninger. Covid-19-utbruddet viste at ansatte i helse- og omsorgstjenesten har et forbedringspotensial i det helsefremmende arbeidet.
1. Bonde A. Samfunnet har latt de gamle møte døden alene. Morgenbladet. 2020. Tilgjengelig fra: https://morgenbladet.no/aktuelt/2020/05/samfunnet-har-latt-mange-av-de-gamle-mote-doden-alene-skriver-aslak-bonde-som-selv (nedlastet 20.07.2020).
2. Barstad S. Smittsomme sykehjem. Tidsskrift for omsorgsforskning. 2020;6(3). Tilgjengelig fra: https://www.idunn.no/tidsskrift_for_omsorgsforskning/2020/03/smittsomme_sykehjem (nedlastet 16.03.2021).
3. Helsedirektoratet. Koronavirus – beslutninger og anbefalinger. Oslo: Helsedirektoratet; 2020. Tilgjengelig fra: https://www.helsedirektoratet.no/veiledere/koronavirus (nedlastet 21.07.2020).
4. Folkehelseinstituttet. Fakta om viruset og sjukdommen. Oslo: Folkehelseinstituttet; 2020. Tilgjengelig fra: https://www.fhi.no/nettpub/koronavirus/fakta-og-kunnskap-om-covid-19/fakta-omkoronavirus-koronavirus-2019-ncov/ (nedlastet 21.07.2020).
5. Helse- og omsorgsdepartementet. Informasjon om regelverk og anbefalinger – covid-19-utbruddet. Oslo: Helse- og omsorgsdepartementet; 2020. Rundskriv I-5/2020. Tilgjengelig fra: https://www.regjeringen.no/globalassets/departementene/hod/fellesdok/rundskriv/rundskriv_i-5-2020_regelverk_anbefalinger_covid-19-utbruddet.pdf (nedlastet 21.07.2020).
6. McMichael TM, Currie DW, Clark S, Pogosjans S, Kay M, Schwartz NG, et al. Epidemiology of covid-19 in a long-term care facility in King County, Washington. N Engl J Med. 2020;382(21):2005–11. DOI: 10.1056/NEJMoa2005412
7. Onder G, Rezza G, Brusaferro S. Case-fatality rate and characteristics of patients dying in relation to COVID-19 in Italy. JAMA. 2020;323(18):1775–6. DOI: 10.1001/jama.2020.4683
8. NTB. Fagforbundet mener deltidsstillinger på sykehjem kan ha forsterket koronakrisen. Fagbladet. 2020. Tilgjengelig fra: https://fagbladet.no/nyheter/fagforbundet-mener-deltidsstillinger-pa-sykehjem-kan-ha-forsterket-koronakrisen-6.91.692087.ddb050a0b6 (nedlastet 23.06.2020).
9. Nasjonalforeningen for folkehelsen. Hun klarer ikke en stengning til. Rapport om demenssyke og koronasituasjonen. Oslo: Nasjonalforeningen for folkehelsen; 2020. Tilgjengelig fra: https://nasjonalforeningen.no/contentassets/579559c5da0d4d11a6ba989952396ba1/hun-klarer-ikke-en-stengning-til.pdf (nedlastet 08.11.2020).
10. Norges Røde Kors. Ingen tid til omsorg? Eldreomsorgen slik vi møter den. Oslo: Norges Røde Kors; 2018. Rapport 2018. Tilgjengelig fra: https://www.rodekors.no/contentassets/1606bc9ca71046cb97a1c1ffa91e4be6/ingen-tid-til-omsorg.eldreomsorgen-slik-vi-moter-den.-rapport-rode-kors-2018.pdf (nedlastet 23.06.2020).
11. Heggestad AKT, Lereim-Sævareid TJ, Pedersen R, Førde R, Hellesø R. Ofrer vi de gamle? Dagbladet. 2020. Tilgjengelig fra: https://www.dagbladet.no/kultur/ofrer-vi-de-gamle/72383679 (nedlastet 23.09.2020).
12. Kirkevold Ø, Eriksen S, Lichtwarck B, Selbæk G. Smittevern på sykehjem under covid-19-pandemien. Sykepleien Forskning. 2020. Tilgjengelig fra: https://sykepleien.no/forskning/2020/06/smittevern-pa-sykehjem-under-covid-19-pandemien (nedlastet 20.07.2020).
13. Mæland JG. Forebyggende helsearbeid. Folkehelsearbeid i teori og praksis. 4. utg. Oslo: Universitetsforlaget; 2016.
14. Helse- og omsorgsdepartementet. Om forebyggende hjemmebesøk i kommunene. Oslo: Helse- og omsorgsdepartementet; 2016. Rundskriv I-2/2016. Tilgjengelig fra: https://www.regjeringen.no/contentassets/92fac736a57b48b0a60f9bf04acdad5b/rundskriv-i-2-2016-om-forebyggende-hjemmebesok-i-kommunene.pdf (nedlastet 22.09.2020).
15. Eide T, Eide H. Kommunikasjon i praksis. Relasjoner, samspill og etikk i sosialfaglig arbeid. 1. utg. Oslo: Gyldendal Norsk Forlag; 2007.
16. Minde GT. Å leve sin sjel. Helse og livskraft blant eldre kvinner i Nord-Troms. Bodø: Licentia forlag; 2010.
17. Minde GT. Kultursensitivitet i eldreomsorgen – med fokus på eldre fra samisk-læstadianske miljø [dr.philos.-avhandling]. Tromsø: UIT – Norges arktiske universitet, Det helsevitenskapelige fakultet, Institutt for helse- og omsorgsfag; under arbeid.
18. Kjellevold A. Hva er nytt i pårørendelovgivningen? Innlegg på pårørendekonferansen 17.–18. oktober 2018. Sandnes: Pårørendesenteret; 2018.
19. Weimand BM. Sammenvevde liv – å være pårørende til personer med alvorlig psykisk lidelse. Oslo: Landsforeningen for Pårørende innen Psykisk helse (LPP) og Erfaringskompetanse; 2013.
20. Engedal K, Haugen PK. Demens. Fakta og utfordringer. Tønsberg: Aldring og helse; 2005.
21. Rokstad AMM. Hva er demens. I: Rokstad AMM, Smebye KL, red. Personer med demens. Møte og samhandling. Oslo: Akribe forlag; 2008. s. 27–45.
22. Regjeringens pårørendestrategi. Tilgjengelig fra: https://nettsteder.regjeringen.no/parorendestrategi/ (nedlastet 08.11.2020).
23. Batalden PB, Stoltz PK. A framework for the continual improvement of health care: building and applying professional and improvement knowledge to test changes in daily work. Joint Commission Journal on Quality Improvement. 1993;19(10):424–47; discussion 448–52.
Under pandemien har dagaktivitetstilbud og sammenkomster for eldre vært avlyst og stengt. Eldre er blitt mer ensomme og isolerte, og belastningen på de pårørende har økt.
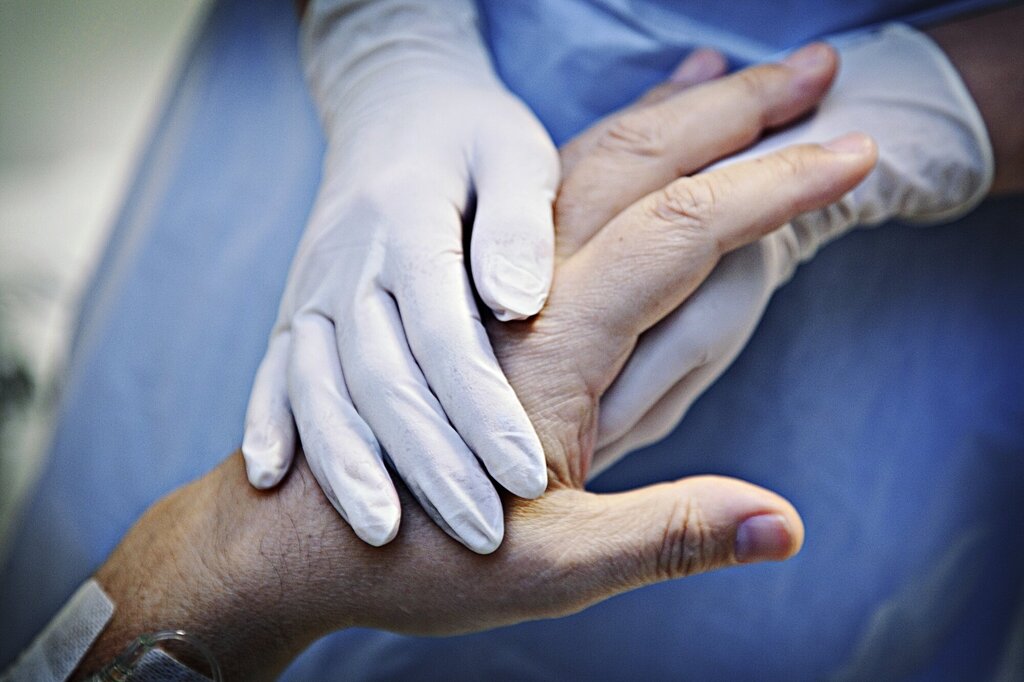
Siden midten av mars har pasienter og ansatte i geriatrisk helsearbeid hatt en spesielt krevende hverdag. Pandemien covid-19 (SARS-CoV-2) førte til store endringer i helsetjenesten. De skrøpeligste eldre med multisykdom har høyest risiko for alvorlig sykdom og død ved smitte.
Tall fra Norge frem til 24. juni 2020 viser at om lag 87 prosent av meldte covid-19-assosierte dødsfall har vært i gruppen over 70 år (1). Det er også grunn til å tro at sykdomsforløpet hos eldre over 70 år utvikler seg raskere enn hos andre aldersgrupper (2).
Vi stiller derfor følgende spørsmål: Hvordan har det vært å jobbe med den mest sårbare og utsatte pasientgruppen med høyest forventet dødelighet i denne tiden? Hva erfarte sykepleierne som hadde ansvar for våre sykeste gamle?
Studenter ved en utdanning i geriatrisk vurderingskompetanse fortalte om erfaringer og bekymringer vedrørende covid-19. Vi spurte om de var villige til å dele sine erfaringer med oss via et spørreskjema der resultatene ville bli presentert i en fagartikkel. Spørreskjemaet ble lagt ut i læringsplattformen, og studenter som ønsket å delta, leverte sine svar anonymt i en egen mappe.
Det var 36 studenter i klassen, men frafallet de siste samlingene var betydelig fordi sykepleierne ikke fikk fri fra egen praksis for delta i undervisningen under pandemien. Tjueen sykepleiere som jobber i geriatrisk helsearbeid, og som samtidig fullfører en geriatrisk videreutdanning, svarte på et spørreskjema med åpne spørsmål.
I denne artikkelen formidler vi sykepleiernes erfaringer og refleksjoner om hvordan den første tiden etter pandemiutbruddet i Norge har preget deres arbeidshverdag og pasientenes tilbud om helsehjelp.
I diskusjonen fokuserer vi på hvordan vi kan forstå sykepleiernes svar, og hva vi trenger mer kunnskap om for å være bedre forberedt på en ny bølge av covid-19, eventuelt en ny epidemi eller pandemi med særlige konsekvenser for den syke gamle.
Alle sykepleierne beskriver at de har tatt imot og ivaretatt pasienter med mistanke om covid-19-virus, men få har hatt pasienter med positiv test. Pasienter med symptomer behandles som smittebærere inntil negativt prøveresultat foreligger.
Alle er svært bekymret for å være smittebærere.
Det er slående at ingen sier at de er redde for å bli smittet selv, men alle er svært bekymret for å være smittebærere. De er redde for å være den som bringer smitte videre til pasienter, venner og familie som er i risikogruppen. Derfor har mange lite kontakt med venner og familie samt har pålagt egne barn restriksjoner for å begrense smittefaren.
På grunn av pålagte smittevernregler og karanteneregler er et altoverveiende søkelys på smittevern, riktig bruk av smittevernutstyr, renhold og beredskap.
Sykepleierne beskriver en hverdag der både rollen som arbeidstaker og profesjonsutøver utfordres og forandres. Ikke minst får endringene konsekvenser for pasientene og deres pårørende. Den endrede hverdagen etter introduksjonen av covid-19-viruset ser ut til å ha gjennomgått ulike faser:
Fase 1 handler om de første ukene og beskrives som en urolig tid der det meste er usikkert og kaotisk. Dagene er uforutsigbare og preges av raske endringer og uklare ansvars- og arbeidsforhold. Sykepleierne «bombarderes» med ny informasjon hver dag og ulike beskjeder fra dag til dag.
Informasjonen kommer ikke nødvendigvis fra egen institusjonsledelse. Sykepleierne skaffer seg gjerne denne informasjonen på egen hånd. For å holde seg oppdatert følger de særlig NRK og nettsidene til Folkehelseinstituttet (FHI) og Helsedirektoratet.
En sier følgende: «Det nye nå er at jeg starter dagen med frokost og siste nytt fra FHI og Helsedirektoratet.» De beskriver en prosess der rammer og forutsetninger for daglig drift raskt endrer seg, samtidig som de opplever pålegg om å følge direktiver uten mulighet til å påvirke. Hverdagen er preget av kontinuerlig omstilling, der en «veien blir til mens man går»-innstilling er helt nødvendig.
Når situasjonen roer seg, er de over i fase 2. Da er rutiner utarbeidet og arbeids- og ansvarsforhold mer avklart, oppgaver fordelt, tiltak iverksatt og turnus på plass. De beskriver seg selv som forberedt når endringer kommer. Fordi de har lært seg å leve med stadige endringer, er hverdagen mer forutsigbar.
Forventningen om og aksepten av stadig nye beskjeder er den nye hverdagen. Tidspunktet for overgangen til fase 2 varierer på de ulike arbeidsplassene, avhengig av når de har fått struktur og «orden» i organisasjonen.
I det følgende presenterer vi de endringene som sykepleierne beskriver har vært mest sentrale i prosessen. Vi viser dessuten hvilke konsekvenser endringene har medført for sykepleiere og pasienter.
De fleste sykepleierne beskriver at ansatte i administrative og ledende stillinger er pålagt hjemmekontor. Den digitale ledelsen er kun tilgjengelig på e-post og telefon, noe som medfører at «flere lederoppgaver delegeres til oss som er sykepleiere på arbeidsplassen». En sykepleier sier det slik:
«Ledere og andre som ikke jobber pasientrettet, fikk hjemmekontor. Det medførte en del merarbeid på oss i avdelingen for å koordinere, planlegge, informere, lære opp og organisere hverdagen på en mer og mer isolert sykehjemsavdeling og redusere oppgaver i hjemmetjeneste og praktisk bistand.
Sykepleierne på avdelingen får nå ansvaret for å koordinere, planlegge, informere, lære opp og organisere hverdagen.
Flere av oss sykepleiere ble ansvarlig for disse oppgavene. Samtidig skulle vi forberede oss på eventuell smitte med flytting og frigjøring av rom, planlegging av smittebil, kartlegging av smittevernutstyr, bestillinger, rutiner for smittevern ble gjort kjent, etablere lokalt testet team med opplæring av personell sammen med smittevernlegen.»
Sykepleierne på avdelingen får nå ansvaret for å koordinere, planlegge, informere, lære opp og organisere hverdagen. Dermed beskriver de en forskyvning av både ledelsesoppgaver og ansvar.
Flere sykepleiere beskriver at bygninger må endres fysisk for å tilfredsstille de nye smittevernreglene. På kort tid blir avdelinger og andre lokaler omgjort til «koronamottak». Det bygges separate innganger, lages sluser og gjennomføres andre tiltak for å skille pasienter med mistanke om smitte fra pasienter uten mistanke om smitte.
De ansattes arbeidsorganisering endres for å redusere smitteoverføring. De beskriver endret turnus, innføring av 12,5 timers vakter samt begrensning av antall ansatte i samme rom til fem personer og med en til to meters avstand.
Flere beskriver at gruppeorganisering innføres, og noen steder blir de ansatte inndelt i separate team rundt pasienter som er smittet eller mistenkt smittet. Det innebærer også egen turnus, egen garderobe med mer for de ansatte i teamet. Den nye arbeidsorganiseringen utfordrer arbeidslivets normale normer, da regler knyttet til blant annet oppsigelse av turnus ikke blir overholdt.
En konsekvens av smittevern, karanteneregler og flere arbeidsoppgaver er et større behov for arbeidskraft. Ansatte i deltidsstillinger får økt stillingsprosent, andre blir pålagt merarbeid samt mer bruk av ekstravakter og assistenter.
En av sykepleierne fortalte dette: «Det har blitt overtid daglig for å sørge for bestilling av utstyr, klargjøring av rom og opplæring.» Behovet for å bruke assistenter skaper tidvis bekymring siden disse mangler helsefaglig kompetanse, særlig knyttet til smittevern.
Alle beskriver at det innføres nye rutiner for å forhindre smittespredning. Det lages smittevernplan, beredskapsplan og ny organisasjonsplan. Det opprettes koronatelefon og vakt ved inngangen som hindrer uvedkommende tilgang til bygninger.
Det kan se ut til at sykepleierne på flere avdelinger er overlatt til seg selv for å finne kunnskapsgrunnlaget for nye rutiner, og at kunnskapsoppdateringen gjøres på fritiden.
Det ser ikke ut til at det er lederne som søker opp kunnskapsgrunnlaget og trekker konklusjoner om hva det konkret innebærer av endringer og tilpasninger. Derimot er det flere steder sykepleierne på avdelingene som må utvikle nye rutiner som er relevante for arbeidsplassen.
En sykepleier forklarer det slik: «Det er store ulikheter i rutiner for smittevern i hver enkelt avdeling i virksomheten, da det legges opp til at hver enkelt avdeling skal utarbeide sine egne rutiner.
Og med da et samtidig fravær av avdelingsledere [da disse har hjemmekontor], er det store forskjeller og avvik. Dette oppleves ikke greit.» Det er derfor ikke rart at flere beskriver at forskjellige avdelinger i kommunen innfører ulike rutiner og regler i starten, noe som skaper mye forvirring og usikkerhet.
Sykepleierne beskriver en varierende tilgang på nødvendig smittevernutstyr. Noen har mye, andre har lite, og noen har mangler. Enkelte beskriver at engangsutstyr brukes flere ganger, noe som vekker bekymring. Felles er imidlertid innføringen av ulike kontrollrutiner knyttet til bruk av utstyr.
En arbeidstaker pålegges dette ansvaret, oftest en sykepleier. Ansvaret innebærer å kartlegge behovet for utstyr samt kontrollere bruken av utstyr og bestille utstyr.
Samtidig skal det dokumenteres hvem som har behov for utstyr samt begrunnes hvilket utstyr de trenger og i hvilken mengde. Mange steder har de også en «krisesekk» med utstyr tilgjengelig.
Sykepleierne beskriver at tjenestetilbudet til pasientene er kraftig redusert. I hjemmesykepleien er antallet besøk redusert og tiden hos hver enkelt nedkortet. I tillegg forteller de om pasienter som ikke ønsker å opprettholde tilbudet de har vedtak om, grunnet smittefrykt.
Tilbudet om praktisk bistand er for mange falt bort eller har tatt «pause». Videre er tilbud om avlastning, rulleringsopphold, dagsenter og aktivitetssentre lukket. På sykehjem beskriver de at legetjenester er redusert, der konsultasjoner og legevisitt gjøres over telefon eller digitalt.
Sykepleierne beskriver at legene i større grad lytter til deres vurderinger og legger sykepleiernes observasjoner og vurderinger til grunn for sine beslutninger om å endre den medisinske behandlingen.
Sykepleierne får dermed et større ansvar for systematisk observasjon, vurdering og dokumentasjon i komplekse pasientsituasjoner der pasienten er sårbar, og der små endringer i funksjon kan være første varsel om akutt sykdom eller akutt funksjonssvikt.
Slike observasjoner og vurderinger krever høy sykepleiefaglig kompetanse – en kompetanse som er mangelvare flere steder. De beskriver også at tiden til rapport i vaktskiftene er redusert til 15 minutter.
Flere sykepleiere beskriver at pasientene føler seg dobbelt utsatt; de er både gamle og syke. Noen pasienter i hjemmesykepleien er engstelige for smitte, de våger ikke å ta imot besøk og isolerer seg.
På sykehjem innebærer den endrede hverdagen at noen pasienter spiser alene, de sitter to meter fra hverandre, og ingen kommer på besøk. Pasientene opplever ensomhet og «å være på utsiden av sin egen familie». På sykehjem spør pasienter etter sine og forstår ikke hvorfor de ikke får besøk.
Pasienter er fortvilet og urolige, noen hallusinerer, og noen blir deliriske. På den ene siden beskriver sykepleierne at pasientene er redde, samtidig som de vil følge med og ser på nyheter – og da blir de enda mer urolige.
Sykepleierne etterlyser et mer nyansert nyhetsbilde.
Sykepleierne opplever generelt at informasjonen til befolkningen gjennom TV og andre medier har vært overveldende og har inneholdt til dels mye negativ informasjon om eldre. Nærmest daglig har det vært informasjon om dødsfall blant eldre knyttet til covid-19.
Eldre er i risikogruppen, men lite av det som sendes, handler spesifikt om utfordringene med andre særegne symptomer og spesielle hensyn som må tas hos eldre med covid-19. Hva eldre selv ønsker, omtales i liten grad. Dette er en utfordring. Sykepleierne etterlyser et mer nyansert nyhetsbilde.
Sykepleierne beskriver at når pasientene er ensomme og isolert fra sin egen familie, får sykepleierne som profesjonelle omsorgsutøvere et utvidet ansvar i rollen sin. De gamle har behov for pårørende, men de pårørende er ikke der.
En sykepleier sier følgende: «Det var noe vi snakket en del om, og at vi ble deres sosiale kontakt, og vi fokuserer på at alle skal få tid til å bli sett, hørt og lyttet til mer nå enn vanlig.» Også pårørende har hatt større behov for kontakt med sykepleierne når de ikke har kunnet ha fysisk kontakt med de syke gamle.
Sykepleierne forteller imidlertid også rørende historier der pårørende har kjøpt Ipad, slik at de kan ha kontakt og snakke med den gamle digitalt, eller der pårørende dukker opp og «møter» den gamle gjennom vinduet. Det er emosjonelt, og det krever tilrettelegging fra sykepleierne.
Sykepleierne beskriver tiden med covid-19 som en spennende og utfordrende tid som har gjort noe med arbeidsfellesskapet. Alle vil bidra. Flere sier at de nå er en sammensveiset gjeng, og at de har mindre sykefravær. Samtidig ser de utfordringer og tenker at det ikke kan fortsette slik.
«Det er som vi har glemt den vanlige hverdagen», sier en av sykepleierne. Flere understreker at vi må snakke om de utfordringene som følger med konsekvensene av direktivene og påleggene som er iscenesatt i den hensikt å begrense smitteoverføring av covid-19.
Slik vi ser det, er det særlig nødvendig å løfte frem og diskutere konsekvensene som tiltakene har hatt for pasientene, og forskyvningen av oppgaver og ansvar til sykepleiere i frontlinjen under pandemien.
Når det gjelder konsekvensene tiltakene har hatt for pasientene, kan man lure på hva som har vært vanskeligst å leve med: smittetrusselen eller isoleringen? Hva har vi påført de mest sårbare pasientene med vårt ønske om å skåne dem fra smitteoverføring, og hva ville de skrøpeligste eldre selv valgt om de ble spurt?
Kan isolering, redusert tjenestetilbud, nye rutiner og uro ha bidratt til å utvikle ytterligere funksjonssvikt som eksempelvis ernæringssvikt og endret mental tilstand hos multisyke gamle, slik sykepleierne erfarer?
De sykeste eldre pasientene kan ha vage, diffuse og atypiske symptomer ved smitte av covid-19. De kan ha diaré, kvalme, hodepine eller utmattelse. I tillegg kan symptomer som akutt funksjonssvikt, akutt forvirring, forverring av kronisk sykdom og fall være de eneste symptomene på en infeksjonssykdom (3).
Det gjør det spesielt viktig å observere systematisk og kartlegge ved symptomfremvisning og funksjonsendring hos de skrøpeligste eldre.
Skrøpelige eldre i terminalfasen grunnet covid-19 kan oppleve dyspné, angst, høy feber og generell sykdomsfølelse (4). De er i tillegg ytterligere utsatt for delirium (5). Sykepleiernes erfaringer tilsier at det kan ha vært krevende og noen steder umulig å ivareta spesielle hensyn hos denne pasientgruppen på grunn av smittevernhensyn og økt belastning på personalet.
Det kan også raskt oppstå et dilemma knyttet til å vurdere når og om den skrøpelige gamle som blir akutt syk under en pandemi, skal legges inn på sykehus fra sykehjem eller hjemmesykepleien. Kliniske retningslinjer er i utgangspunktet vanskelige å følge når den gamle pasienten er multisyk (6).
Det kan se ut til å ha vært en (mis)oppfatning at eldre med akutt sykdom under covid-19 pandemien ikke skulle legges inn på sykehus, men få sin helsehjelp i kommunen (7).
Når sykepleiere forteller om økt arbeidspress, større ansvar og kortere rapporter, er det også grunn til å spørre om det har vært mulig å prioritere dokumentasjon av gjennomførte vurderinger, tiltak og evalueringer i den nye situasjonen? Slik dokumentasjon vil være spesielt viktig med tanke på covid-19 og varierende symptombilder, særlig hos eldre.
Sykepleierne forteller lite om utfordringer knyttet til dokumentasjon under pandemien, men vi vet at pasientdokumentasjonen i utgangspunktet kan være mangelfull hos denne pasientgruppen (8). Det er dermed liten grunn til å tro at økt ansvar og flere oppgaver har bidratt til å styrke dokumentasjonen under pandemien.
Sykepleierne forteller om oppgaveforskyvning fra både pårørende, ledere og leger. Under pandemien har de fått en utvidet «pårørendefunksjon», der de i større grad må ivareta psykososiale behov som pårørende ellers bidrar til å dekke.
Som profesjonell omsorgsarbeider er det en kunst å gi faglig forsvarlig og omsorgsfull hjelp uten å være for privat eller personlig. Det har blitt mer utfordrende å finne en god balanse mellom nærhet og avstand i relasjonen.
Det er betenkelig når erfaringene tilsier at sykepleiernes egne oppgaver også har økt i omfang grunnet smittevern og nye tidkrevende rutiner. Erfaringene fra sykepleierne i vårt materiale tilsier tydelig at ansvaret for å vurdere pasienters helsetilstand har vært uavklart og ulikt i praksis.
Sykepleierne forteller om oppgaveforskyvning fra både pårørende, ledere og leger.
Sykdomsbildet hos en eldre covid-19-pasient kan endre seg raskt og kompliseres av akutt lungesvikt, hjertesvikt, sepsis og eventuelt nyresvikt. Sykepleierne forteller ikke noe om hvorfor legene mange steder så til de eldre pasientene sjeldnere enn tidligere.
Pågangen hos fastlege og på poliklinikker har samtidig vært redusert under pandemien. Kunne eksempelvis noe av denne legeressursen vært benyttet på en annen måte for å ivareta de mest sårbare eldre? Kunne kommunen brukt sin styringsrett for å bidra til bedre helsehjelp?
Betydningen av en klar og trygg ledelse i slike unntakssituasjoner er godt dokumentert. Sykepleierne forteller videre om kolleger som har behov for å snakke om sin frykt. En sykepleier forteller derfor om hvor viktig det er å være synlige på avdelingen, svare på telefoner og være tilgjengelige på e-post 24/7. Disse oppgavene går åpenbart utover vanlig turnusarbeid.
Det kan se ut til at kompetansebehovet har blitt større under pandemien. Det gjelder både smittevern, sykdomsutvikling hos eldre og økt vurderingsansvar. Samtidig forteller sykepleierne om stor vilje til selv å fremskaffe nødvendig kunnskap.
Det er både beroligende og urovekkende. Beroligende fordi de selv ser behovet for ny kunnskap, men urovekkende fordi de forteller om en fraværende ledelse i denne sammenhengen og bruk av fritiden til å tilegne seg nødvendig kunnskap.
Sykepleierne har nå har fått flere oppgaver samtidig med større oppfølgingsansvar og redusert tilgjengelighet av medisinsk kompetanse. Da er det bekymringsfullt at de har fått mindre tid til å utveksle kunnskap til hverandre. I lys av eldre pasienter som en særlig utsatt pasientgruppe kan man spørre seg om ivaretakelsen av behovet for helsehjelp har vært forsvarlig.
Hva har vært viktige lederutfordringer, og hvordan kan disse løses for å bidra til en god klinisk ledelse i slike utfordrende perioder? Dette spørsmålet er viktig å besvare i fremtiden.
Det ser ut til at uttalelsen fra en sykepleier om at «min største bekymring har vært etiske problemer og faglig forsvarlighet» sammenfatter det faktumet at smittevernloven trumfer faglig forsvarlighet og menneskelige hensyn, og at sykepleiere i frontlinjen må bære dette ansvaret i møte med syke gamle.
Paradoksalt nok har sykefraværet hos sykepleiere flere steder likevel vært lavt, og mange forteller om en opplevelse av spennende og utfordrende dager med omstilling og ny informasjon, og om en sammensveiset gjeng med kolleger som gjør sitt beste.
Oppsummert tyder mye på at sykepleiere har evnen og viljen til å bidra utover det som er deres ansvar når det er behov for det. En tilstedeværende ledelse er likevel helt nødvendig i unntakstilstander slik vi har opplevd med covid-19.
Ledelsen må sikre den daglige driften og en forsvarlig ansvarsfordeling. Slik kan sykepleiere frigjøre tid til å ivareta menneskelige hensyn, nye kunnskapsbaserte rutiner og faglig forsvarlighet i samsvar med pasientenes ønsker.
1. Folkehelseinstituttet. Statistikk om koronavirus og covid-19. Oslo: Folkehelseinstituttet; 2020. Tilgjengelig fra: https://www.fhi.no/sv/smittsomme-sykdommer/corona/dags--og-ukerapporter/dags--og-ukerapporter-om-koronavirus (nedlastet 24.06.2020).
2. Eriksen S, Grov E, Lichtwarck B, Holmefoss I, Bohn K, Myrstad C, et al. Behandling, omsorg og pleie for døende sykehjemspasienter med covid-19. Tidsskr Nor Legeforen. 2020;140(8). DOI: 10.4045/tidsskr.20.0306
3. Wyller TB. Geriatri: en medisinsk lærebok. Oslo: Gyldendal Akademisk; 2015.
4. Wu C, Chen X, Cai Y, Xia J, Zhou X, Xu s, et al. Risk factors associated with acute respiratory distress syndrome and death in patients with coronavirus disease 2019 pneumonia in Wuhan, China. JAMA Intern Med. 2020;180(7):934–43. DOI: 10.1001/jamainternmed.2020.0994
5. Neerland BE, Watne LO, Krogseth M. Delirium hos pasienter med covid-19. Tidsskr Nor Legeforen. 03.04.2020. DOI: 10.4045/tidsskr.20.0264
6. Grimsmo A, Løhre A, Røsstad T, Gjerde I, Heiberg I, Steinsbekk A. Disease-specific clinical pathways – are they feasible in primary care? A mixed-methods study. Scandinavian Journal of Primary Health Care. 2018;36(2):152–60. DOI: 10.1080/02813432.2018.1459167
7. Wyller TB. «Hvileskjær» i pandemien må brukes til bedre planlegging for de eldste. Tidsskr Nor Legeforen. 2020;(8). DOI: 10.4045/tidsskr.20.0325
8. Næss G, Kirkevold M, Hammer W, Straand J, Wyller TB. Nursing care needs and services utilised by home-dwelling elderly with complex health problems: observational study. BMC Health Services Research. 2017;17(1):645. DOI: 10.1186/s12913-017-2600-x
Mange sykepleiere opplever at smittevernloven trumfer faglig forsvarlighet og menneskelige hensyn. De forteller om en ledelse som har vært fraværende under pandemien.
Utbruddet av koronavirus rammet de eldre spesielt hardt. Besøksstans og reduserte hjemmetjenester førte til at eldre mistet sosial kontakt og omsorgstjenester fra både kommunen og frivilligheten, som igjen førte til en større belastning på de pårørende. Forskjellige former for tilrettelegging, som lengre besøk fra færre ansatte og bruk av ny kommunikasjonsteknologi, er eksempler på omprioriteringer i tjenestetilbudet som både ansatte og pårørende har vært fornøyde med.
Eldre har et langt liv bak seg og kan ha mye å gi.

I dagens samfunn blir det tatt i bruk nye og forenklende velferdsteknologiske løsninger i helse- og omsorgstjenestene. I tilfeller der vi tidligere måtte møte opp fysisk, kan vi nå få utrette det vi ønsker via nettbaserte tjenester fra hvor som helst i verden. Et spørsmål på bakgrunn av dette er om helse- og omsorgstjenestene er rustet for å imøtekomme morgendagens behov?
Behovet for velferdsteknologiske løsninger som kan gi mer frihet og trygghet for brukerne, har meldt seg. Det å få muligheten til å være selvstendig og mestre egen hverdag er et behov som står høyt for de fleste. Det å bli møtt med respekt og verdighet er av stor betydning, og at hjelpen er der når man behøver den (1, 2).
I en NOU fra 2011 defineres velferdsteknologi slik: «Med velferdsteknologi menes først og fremst teknologisk assistanse som bidrar til økt trygghet, sikkerhet, sosial deltakelse, mobilitet og fysisk og kulturell aktivitet, og styrker den enkeltes evne til å klare seg selv i hverdagen til tross for sykdom og sosial, psykisk eller fysisk nedsatt funksjonsevne. Velferdsteknologi kan også fungere som teknologisk støtte til pårørende og ellers bidra til å forbedre tilgjengelighet, ressursutnyttelse og kvalitet på tjenestetilbudet.» (3)
Man må jobbe tverrprofesjonelt for å skape fremtidens løsninger.
I årene frem mot 2030 vil en stor andel eldre mennesker ha kroniske og sammensatte lidelser. Aldersgruppen fra 60 år og oppover blir større, og det er også i denne perioden av livet det er en økning av kronisk sykdom og komorbiditet (4). Det er derfor nødvendig at både brukerne og pårørende blir mer involvert i å utforme tjenesten, og man må jobbe tverrprofesjonelt for å skape fremtidens løsninger gjennom samhandling.
Flere norske byer og kommuner arbeider med prosjekter innenfor rammen av det som kalles «smarte byer» eller «smarte kommuner». Kommunal- og moderniseringsdepartementet definerer en smartby som en by som «bruker digital teknologi til å gjøre byene til bedre steder å leve, bo og arbeide i. Smartby-initiativer har som mål å forbedre offentlige tjenester og innbyggernes livskvalitet, utnytte felles ressurser optimalt, øke byens produktivitet, og å redusere klima- og miljøproblemene i byene». (5)
FN Smart City Lab Ålesund ble benyttet for å teste velferdsteknologiske løsninger. Framtidslaben er en arena som skal arbeide etter bærekraftsmålene.
I vår studie er vi opptatt av følgende av FNs bærekraftsmål (6):

Vår hensikt med studien var å kartlegge de eldres erfaringer med videokommunikasjon og få innsikt i deres valg av velferdsteknologiske løsninger.
Artikkelen bygger på et pågående og et gjennomført prosjekt innen velferdsteknologi ved NTNU i Ålesund. 40 deltakere ble invitert, men 30 deltok. I utgangspunktet ønsket vi deltakere over 67 år. Deltakerne var 16 kvinner og 11 menn i alderen 60–81 år, mens de resterende tre som deltok, ikke krysset av for kjønn og alder (tabell 1).

Det ble delt ut et enkelt spørreskjema med seks lukkede spørsmål og et åpent spørsmål. Vi benyttet en Likert-skala med ulike svaralternativer på de seks spørsmålene. Det ble gjennomført en frekvensanalyse ved hjelp av SPSS.
I tabell 2 vises spørsmål og funn. Når det gjelder det åpne spørsmålet der deltakerne hadde mulighet til å komme med kommentarer, har vi oppsummert data i kategorier.

For å kartlegge bruken av velferdsteknologiske løsninger ble fire ulike rom rigget for å simulere en bosituasjon med hjemlige møbler som sofa, stoler, bord og planter. Målet med simulering er å etterlikne en virkelig situasjon (7).
Rommene inneholdt følgende enheter: 1) nettbrett (standard), 2) mobiltelefon (standard smarttelefon), 3) 65 tommers tv og 4) 17 tommers pc. Alle enhetene var koplet opp mot Skype, og enhetene var klare til at deltakerne kunne kommunisere på dem.
Alle deltakerne (n = 30) fikk delta i simuleringen. Hver deltaker ble fulgt rundt, og startet på et rom før de gikk videre til neste. Det ble lagt opp til at de fire kommuniserte samtidig med hverandre på hver stasjon, fra fem til ti minutter.
I etterkant av simuleringen var det gode diskusjoner og mulighet for å stille spørsmål om teknologi. En student fra IKT og realfag, Norges teknisk-naturvitenskapelige universitet i Ålesund, var behjelpelig. Deltakerne tilbrakte cirka to timer ved FN Smart City Lab Ålesund.
Studien ble gjennomført etter retningslinjene for General Data Protection Regulation (GDPR) (8). Deltakerne ble rekruttert av prosjektsamarbeidende parter, som ALV-Møre og Romsdal, Ålesund kommune og Norges teknisk-naturvitenskapelige universitet i Ålesund. Deltakerne kom frivillig, fikk informasjon om deltakelsen i prosjektet, og de hadde muligheten til å trekke seg om de ønsket det. Datamaterialet som er innhentet gjennom spørreskjema, er anonymt.
Resultatene i vår studie viser at på spørsmål 1 var 50 prosent av de eldre middels fornøyd med sine tekniske brukererfaringer, mens 33,3 prosent mente de hadde god erfaring. Bare 2 prosent mente de hadde liten brukererfaring.
På spørsmål 2, som omhandlet hvilke plattformer de eldre foretrakk etter simulering i FN Smart City Lab, var det ganske jevnt. 35 prosent foretrakk en fysisk datamaskin (pc), mens 32,5 prosent ønsket å benytte tv-skjerm ved videokommunikasjon.
27,5 prosent av deltakerne likte best nettbrett, mens kun 5 prosent foretrakk å kommunisere på mobiltelefonen.
Når det gjelder spørsmål 3 som så på opplevelsen av videokommunikasjon, så svarte 60 prosent av de eldre at de synes det var spennende å bli bedre kjent med mulighetene som finnes.
10 prosent fant videokommunikasjon utfordrende.
10 prosent fant videokommunikasjon utfordrende. 6,7 prosent av deltakerne syntes det var interessant, mens 3,3 prosent fant det praktisk. 10 prosent av deltakerne mente at opplevelsen av videokommunikasjon var grei, mens 3,3 prosent opplevde at det ikke var bra.
De tre siste spørsmålene omhandlet bruk av videokommunikasjon for å kommunisere på ulike arenaer. De eldre var enstemmig (100 prosent) i at enhetene deltakerne fikk prøve under simuleringen, kan anvendes for å snakke med andre, men når det gjaldt kontakt med lege, mente 83,3 prosent at tekniske løsninger kunne benyttes, mens 6,7 prosent ikke ønsket det.
De resterende 10 prosentene svarte både ja og nei på spørsmålet om videokommunikasjon var bra å bruke. Når det gjelder kommunikasjon med det offentlige var 90 prosent klare for dette, mens 10 prosent mente at dette ikke var en arena for videokommunikasjon.
De åpne kommentarene fra deltakerne viste at de var fornøyd med dagen i FN Smart City Lab. Dagen skapte nysgjerrighet, engasjement og tid for refleksjon. Flere nevnte at man må sette mer søkelys på hvordan man sikrer at lyd og bilde er tilfredsstillende, mens andre ikke så at det var et problem, dersom de fikk god brukerstøtte.
Dagen skapte nysgjerrighet, engasjement og tid for refleksjon.
Noen opplevde at det var utfordrende å skulle delta i en samtale der flere personer var involvert, og en mente at det måtte være en ordstyrer. Flere deltakere var inne på mulighetene videokommunikasjon kunne ha, som for eksempel i møte med lege og det offentlige.
De mente at når det gjaldt møte med lege, kunne videokommunikasjon være aktuelt ved korte samtaler angående symptomer, mens i mer krevende situasjoner måtte de ha personlig kontakt.
Deltakerne var noe mer skeptisk til å bruke videokommunikasjon til å ha kontakt med kontakt med offentlige kontorer, da de var opptatt av at kontakten måtte være trygg, og uten at andre kunne lytte.
Flere deltakere mente at personlig kontakt er å foretrekke, men nettbrett og pc er et godt supplement. De var opptatt av at hjemmesykepleien må skoleres i bruk av elektroniske tjenester, for videokommunikasjon kommer til å bli mer aktuelt å bruke i fremtiden.
Studien viser at de fleste eldre er positive, men det er noen som syns teknologien er utfordrende og upersonlig.
Bruken av informasjons- og kommunikasjonsteknologier (IKT) og internett i hjemmet er økende i den eldre befolkningen, vi ser en økende bruk av mobile enheter til internettkommunikasjon. Ifølge Statistisk sentralbyrå (9) har bruk av internett blant aldersgruppen 65–74 år økt fra 61 til 81 prosent de siste fem årene, mens i aldersgruppen 75–79 år har man en økning fra 42 til 68 prosent.
Videre viser Statistisk sentralbyrå (9) at erfaringer og ferdigheter med pc- og internettbruk har en økning fra 33 til 55 prosent i aldersgruppen 65–74 år, og 12 til 39 prosent i aldersgruppen 75–79 år.
Vår studie viser at de fleste eldre er fornøyd med de tekniske brukererfaringene, kun 2 prosent svarte at de hadde liten erfaring. Dette tyder på at man kan forvente at eldre i årene fremover vil ha økende kunnskap rundt velferdsteknologi, og at kommende generasjoner allerede har kjennskap til teknologien. Noe som støttes av NOU (3), da forholdene i Norge ligger godt til rette for teknologisk innovasjon i helse- og omsorgstjenestene.
Helse- og omsorgstjenestene har et stort uutnyttet potensial for å ta i bruk velferdsteknologi som kan gi brukerne større trygghet og bedre mulighet til å klare seg selv i hverdagen (3).
De eldre i studien simulerte i ulike rom og i trygge omgivelser for å tilegne seg kunnskap, noe som gjør det mulig å kontinuerlig evaluere og justere teknologien sammen med brukerne.
De må få muligheten til å bli kjent med teknologien
Ifølge Nilsson (10) må brukere få tilstrekkelig med tid til opplæring, og de må få muligheten til å bli kjent med teknologien. God opplæring på riktig nivå er avgjørende for at de kan lære hvordan de best mulig kan anvende teknologien.
I vår studie kom det frem flere faktorer som er avgjørende for bruk av videokommunikasjon. De eldre er opptatt av brukervennlighet (design) på mobil, nettbrett eller tv, den enkelte brukers teknologiforståelse, etiske utfordringer og tilrettelegging.
Teknologien må være lett å bruke, med enkel utforming, det skal være enkelt å kople seg opp, og som flere påpekte, må lyd og bilde være tilfredsstillende. Dette samsvarer med tidligere studier (11–14) der brukervennlighet og design, har blitt avgjørende for om man anvender teknologien.
Videre kommer det frem utfordringer med å kople seg opp til et nettverk, urealistiske forventninger og at teknologien blir for avansert og uhåndterlig. I en studie av Kirchhoff og Berg (15) viser det seg at de eldre i hovedsak er tilfreds med videokommunikasjon, da de opplever en mestring med å benytte seg av teknologien, at tjenesten er tilrettelagt, man behøver ikke å forlate hjemmet, og man har mulighet til sosialt samvær.
Det er fortsatt ansikt-til-ansikt-møter som blir foretrukket av de eldre. I studien kom det frem at de eldre ønsket å benytte videokommunikasjon for å kommunisere med familie og venner, og at de kunne anvende videokommunikasjon til å samtale med lege og det offentlige, men personlig kontakt var å foretrekke.
De mener at nettbrett og pc er et godt supplement, noe som støttes av NOU (3) som sier at velferdsteknologi kun er et supplement som kan bidra til økt selvstendighet for brukeren og styrke kvaliteten på tjenester som allerede gis i dag. Videre hevdes det at velferdsteknologi kan være en medvirkende faktor for å hindre ensomhet og isolasjon (3).
Videokommunikasjon kan bidra til å styrke tverrprofesjonelt og tverrsektorielt samarbeid og øke tilgjengeligheten innen helse- og omsorgstjenestene. Tverrprofesjonelt samarbeid blir sentralt for å få velferdsteknologiske løsninger til å fungere best mulig, og det kreves samarbeid mellom flere kompetansemiljø (16–17).
Man må gå fra en-til-en-tankegang, der man tenker mitt og ditt, til å skape nettverk.
I denne studien har det vært av stor betydning å kunne dele kunnskap med andre kompetansemiljø. Skal man kunne møte morgendagens behov, må man sammen finne de beste løsningene for brukeren, pårørende og andre involverte. Man må gå fra en-til-en-tankegang, der man tenker mitt og ditt, til å skape nettverk der det er åpenhet og en kultur for deling.
Gjennom et godt samarbeid med ALV-Møre og Romsdal, Ålesund kommune og flere institutter ved NTNU i Ålesund har vi arbeidet for å bygge og dele kunnskap om velferdsteknologi gjennom samskaping mellom brukere, det offentlige, andre samfunnsaktører og akademia.
Studien viste at brukere må inkluderes tidlig i prosessen for å sikre best mulig helse- og omsorgstjenester, da de har verdifull kunnskap rundt velferdsteknologiske løsninger.
Brukervennlighet, teknologiforståelse, etiske utfordringer og tilrettelegging er avgjørende faktorer for at de eldre skal anvende teknologi. Når velferdsteknologi skal iverksettes og tas i bruk, er det nødvendig med tverrprofesjonelt samarbeid.
1. Helsedirektoratet. Velferdsteknologi – Fagrapport om implementering av velferdsteknologi i de kommunale helse- og omsorgstjenestene 2013–2030. Oslo: Helsedirektoratet; 2012. IS–1990.
2. Sletteland N. Helsekommunikasjon og digitale medier. Oslo: Gyldendal Akademisk; 2014.
3. NOU 2011: 11. Innovasjon i omsorg. Oslo: Departementenes servicesenter, Informasjonsforvaltning; 2011.
4. Meld. St. 29 (2012–2013). Morgendagens omsorg. Oslo: Helse- og omsorgsdepartementet; 2013.
5. Kommunal- og moderniseringsdepartementet. Smarte byer og kommuner i Norge – en kartlegging. Oslo: Agenda Kaupang; 2019.
6. FN Sambandet. FNs bærekraftsmål. Oslo: FN Sambandet; 2020. Tilgjengelig fra: https://www.fn.no/Om-FN/FNs-baerekraftsmaal (nedlastet 10.01.2020).
7. Nelson A. Using simulation to design and integrate technology for safer and more efficient practice environments. Nursing Outlook. 2003;51(3):27–9.
8. Datatilsynet. Om personopplysningsloven med forordning og når den gjelder. Oslo: Datatilsynet; 2018. Tilgjengelig fra: https://www.datatilsynet.no/regelverk-og-verktoy/lover-og-regler/om-personopplysningsloven-og-nar-den-gjelder/ (nedlastet 10.01.2020).
9. Statistisk sentralbyrå. Bruk av IKT i husholdningene. Oslo: Statistisk sentralbyrå; 2019. Tilgjengelig fra: https://www.ssb.no/teknologi-og-innovasjon/statistikker/ikthus/aar (nedlastet 23.1.2020).
10. Nilsson C, Öhman M, Søderberg S. Information and communication technology in supporting people with serious chronic illness living at home – an intervention study. J Telemed Telecare. 2006;12(4):198–202.
11. Horten K. The use og telecare for people with chronic obstructive pulmonary disease: implications for management. J Nurs Manag. 2008;16(2):173–80.
12. Essen A, Conrick M. New e-service development in the homecare sector: Beyond implementing a radical technology. Int J Med Inform. 2008;77 (10):679–88.
13. Demiris G, Rantz MJ, Aud MA, Marek KD, Tyrer HW, Skubic M, et al. Older adults' attitudes towards and perceptions of «smart home» technologies: a pilot study. Int J Med Inform. 2004;29(2):87–94.
14. Demiris G, Oliver DP, Giger J, Subic M, Rantz M. Older adults' privacy considerations for vision-based recognition of eldercare applications. Technol Health Care. 2009;17(1):41–8.
15. Kirchhoff R, Berg H. En scoping review: Kunnskap om videokommunikasjonsteknologi i lys av hverdags-/telerehabilitering. Sykepleien Forskning. 2016;11(2):174–83. DOI: 10.4220/Sykepleienf.2016.57820
16. Moser I. Velferdsteknologi. En ressursbok. Oslo: Cappelen Damm Akademisk; 2019.
17. Keitsch M, Sigurjònsson JB. Refleksjoner og veien videre. I: Nakrem S, Sigurjònsson JB, red. Velferdsteknologi i praksis – Perspektiver på teknologi i kommunal helse- og omsorgstjeneste. Oslo: Cappelen Damm Akademisk; 2017. s. 114–22.
Foretrekker eldre å bruke pc, mobil eller nettbrett? Vi lot 30 eldre teste teknologi som kan gjøre livet lettere og tryggere for dem.

Politiske dokumenter, nasjonale utredninger og meldinger fra Stortinget legger opp til at velferdsteknologi skal løse mange av utfordringene i fremtidens helsetjeneste.
Velferdsteknologi kan defineres som:
«[T]eknologisk assistanse som bidrar til økt trygghet, sikkerhet, sosial deltakelse, mobilitet og fysisk og kulturell aktivitet, og styrker den enkeltes evne til å klare seg selv i hverdagen til tross for sykdom og sosial, psykisk eller fysisk nedsatt funksjonsevne.» (1)
Slike teknologier skal altså bidra til økt helsekompetanse hos den enkelte pasient, være et nyttig hjelpemiddel for pasienter og pårørende, og sikre bedre mestring og evne til egenomsorg.
Digitalisering og bruk av velferdsteknologi skal også gjøre helsepersonell bedre i stand til å utnytte knappe ressurser, samtidig som kvaliteten på tjenestene sikres (2). Helsetjenesten skal bidra til bedre helse i befolkningen, og velferdsteknologi benyttes også som forebyggende eller helsefremmende tiltak for å utsette eller forhindre nedsatt funksjonsevne (3).
Tilsynelatende satser kommunene stort på velferdsteknologi, og det samme skjer i noen grad i spesialisthelsetjenesten. På hjemmesidene til Helsedirektoratet (5) framkommer det at hele 340 kommuner gjennomfører pilotprosjekter.
Medisinsk avstandsoppfølging, for eksempel oppfølging av lungepasienter via en webtjeneste og lokaliseringsteknologi som for eksempel GPS-sporing og digitale trygghetsalarmer, er eksempler på pågående prosjekter.
Hvordan går det så i helsetjenesten med disse prosjektene, og hvilke virkninger får det? Foreløpig er både prosjektene og forskningen rundt velferdsteknologi karakterisert ved at dette foregår i svært liten skala, noe som også gjelder i andre land (6, 7). Utprøving av velferdsteknologi er som oftest på pilotnivå, og mange utprøvingsprosjekter blir ikke iverksatt i fullskala.
Forskningsbasert kunnskap begrenses av få eller ingen robuste forskningsprosjekter som i beste fall bare gir et lite bilde av bruken av velferdsteknologi og potensielle effekter (8). Det kan være en rekke utfordringer med hvordan velferdsteknologi som et positivt tiltak faktisk bidrar til ønskede effekter (9).
Såkalt gevinstrealisering tar utgangspunkt i utnyttelse av ønskede effekter som økt kvalitet, redusert tidsbruk og kostnader, som velferdsteknologi potensielt skal ha (10). For å få til dette, er det gitt anbefalinger fra styrende myndigheter om hvilke forutsetninger som må være til stede og hvordan helsetjenestene kan møte barrierer mot god utnyttelse av effekter (11).
Hensikten med artikkelen er å bidra til økt forståelse for disse utfordringene og diskutere hvordan potensialet i velferdsteknologien kan utnyttes i fremtidens helsetjeneste.
Artikkelen bygger på pågående og gjennomført forskning innen velferdsteknologi ved NTNU i Trondheim.
I denne artikkelen inngår halvstrukturerte intervjuer av tre pasienter/tjenestebrukere, tre pårørende og 27 ansatte i helsetjenestene. Intervjuene er analysert ved hjelp av meningskondensering og systematisk meningskategorisering (12).
Retningslinjer for forskningsetikk og personvern er fulgt, og det er gitt godkjenning fra NSD. Alle deltakere har gitt informert samtykke.
Samarbeid mellom ulike aktører i Trøndelag som Sintef Digital, kommuner og helseforetak, samt nasjonale og internasjonale nettverk danner grunnlaget for tenkningen rundt velferdsteknologi, og inngår som forfatternes erfaringer og kunnskap om velferdsteknologi i praksis.
I vår forskning fremkom det hvordan de ulike brukerne opplever velferdsteknologiene i praksis. Vi definerer en «bruker» bredt, og dermed vil det omfatte alle grupper som er knyttet til bruken av velferdsteknologi. Her inngår pasienten eller innbyggerne, pårørende som både primær og sekundær bruker, helsepersonell og andre som bruker teknologien i sine tjenester, samt teknisk personale og leverandører som bistår i den direkte bruken. Analysene av intervjuene kan deles inn i fem overordnede kategorier.
Velferdsteknologiene var utviklet for et eller flere bestemte formål, og da de ble introdusert for brukerne var det med forventninger om at de skulle ha en funksjonalitet som ga effekter i tråd med formålet. Teknologien bidro for eksempel til en mer effektiv helsetjeneste der ressursene utnyttes bedre når hjemmesykepleiere kunne bruke tiden på dem som hadde størst behov for personlig kontakt.
Kommunikasjonsteknologier som kommunikasjonsapper og webtjenester for bedre samhandling mellom helsetjenesten og pasient/pårørende førte til forbedringer som økt egenomsorg/pårørendeomsorg og bedre behandling for medisinske tilstander som for eksempel riktig medisinbruk. Digitale hjelpemidler for medisinering og påminning kunne erstatte hyppige besøk av hjemmesykepleiere for oppfølging av medisinering. Noen ganger var dette også en avlastning for pårørende som tidligere har hatt denne oppgaven.
Et sitat som kan illustrere dette er en pårørende som sa følgende:
«Kan ikke unnvære den (den digitale medisindispenseren) altså. For jeg måtte jo gå og spørre han (pasienten), jeg da vet du, om han hadde husket å ta medisinen sin. Hvis jeg ikke kom på å spørre så glemte han det.»
Teknologien ga da en økt trygghet både for pasienten og de pårørende, samt at helsepersonellet kunne være trygg på at oppgaven ble ivaretatt.
Med en annen type teknologi kunne pårørende gi beskjed via en app om at hjemmetjenesten ikke trengte å komme på besøk fordi de hadde vært hos pasienten den dagen. En pårørende sa: «Så hvis jeg er der da, fra morgenen av, så sendte jeg melding da, og hvis jeg skulle være der hele dagen og, sendte jeg melding på det da.»
Teknologiene kunne avlaste både pårørende og helsepersonell slik at ressursene kunne brukes til de som trengte det mest.
Brukerne av velferdsteknologiene ga uttrykk for at det var visse forutsetninger for at teknologiene skulle fungere etter formålet. Forutsetningene var innebygget i teknologien allerede ved utformingen, noe som ofte var i samsvar med den funksjonen teknologien skulle ha.
Eksempler på slike forutsetninger er god hørsel og godt syn eller tilstrekkelig finmotorikk for å bruke teknologien. Ferdigheter hos pasienten, som kognitiv og fysisk fungering var den vanligste forutsetningen, og dette var også den største utfordringen for å utnytte teknologien best mulig.
Flere av teknologiene krevde en viss teknisk ferdighet, for eksempel å kunne bruke en smarttelefon og den tilknyttede appen, eller motoriske ferdigheter for å håndtere hjelpemiddelet. Videre var noen av teknologiene avhengig av samhandling med eksisterende teknologi og utstyr i helsetjenesten, noe dette sitatet fra helsepersonell kan illustrere:
«Problemet da var jo at det tok jo så lang tid å logge seg inn. For vi kunne ikke ha app, men måtte ha nettversjonen, det var noe med sikkerhet og sånne ting. Hvis du bare er uheldig og kommer borti knappen som tok deg ut igjen av programmet, så måtte du logge inn helt på nytt igjen. Det var et irritasjonsmoment, det var så tungvint at folk ikke orket.»
Teknologi som forutsatte høy kompetanse hos pasienten, eller at pasienten hadde kognitiv svikt eller sansetap, medførte at vedkommende ble avhengig av hjelp fra pårørende. Teknologi kunne dermed ikke benyttes for å øke egenomsorg hos svært hjelpetrengende som bodde alene.
Flere av de vi intervjuet ga uttrykk for at de hadde fått lite informasjon og opplæring i bruken av teknologien.
Selv om feilbruk eller mangler ved teknologien kunne forklares ut fra teknisk svikt, ble det påpekt at hovedårsaken til feilbruk var menneskelig svikt. Dersom meldinger fra pårørende via kommunikasjonsverktøyet ikke kom frem til hjemmetjenesten var det ikke nødvendigvis tekniske årsaker til det, men det kunne være at helsepersonellet ikke var klar over at de måtte logge seg inn og sjekke om det var kommet en melding, som en pårørende sa:
«Jeg tror at det kunne vært sånn at de hadde ikke sjekket den (appen), at de bare kom uansett, for de går etter ruta si, og så har de ikke gått inn på … – eller jeg vet ikke helt om det var noen lyd eller noe til dem da – for det er ikke sikkert at de sjekket den så nøye bestandig. Jeg tror det er viktig at man får tilbakemelding på at de har forstått den (meldingen).»
Brukerne fortalte at de ikke hadde noen skriftlig bruksanvisning eller at de ikke var helt klar over hvordan teknologien fungerte. En pårørende som hadde skiftet batteri på medisindispenseren etter råd fra helsepersonellet, oppdaget at tidsangivelsen for dosene var nullstilt etterpå.
De fleste brukerne vi intervjuet var positivt innstilt til å ta i bruk ny teknologi dersom den kunne bidra til økt effektivitet og trygghet.
Både pasienter og pårørende ga uttrykk for at de i utgangspunktet ikke hadde spesiell interesse for teknologi, og de opplevde at teknologien var enkel i bruk.
En pasient understreket dette ved å si: «Nei, jeg er egentlig ikke det nei (flink på teknologi). Dosetten er ikke noe vanskelig, nei.»
Helsepersonellet sa at de gjerne ville være med i utviklingen som skjer i samfunnet, og at de så på teknologi som nyttig for helsetjenesten for å løse utfordringer med ressursmangel og krav fra befolkningen de allerede hadde erfart i arbeidet, og uttrykte: «Ja, så har vi også holdt på med medarbeiderdrevet innovasjon her. Vi er med og skriver en håndbok om det da. Innovasjon og velferdsteknologi, det henger jo på en måte sammen.»
Å være med på utprøving av nye produkter så helsepersonellet på som en nyttig erfaring, og en sa: «Jeg tror det kom mange ideer på hvordan ting kunne gjøres raskere og fortere og annerledes også.»
Ny teknologi, og kanskje spesielt problemer som oppsto ved bruk, åpnet opp for videre innovativ tenkning der erfaringen ga nye problemformuleringer og nye mulige løsninger for videreutvikling. De så at eksisterende og fremtidige utfordringer i helsetjenesten kunne ha nytte av digitalisering.
Samarbeid og samskaping er vesentlig, der spesielt pårørende er sentrale aktører. Initiativet til å ta i bruk ny teknologi kom i hovedsak fra helsetjenesten selv. Informasjon til pasienter og pårørende om hvilke digitale hjelpemidler som finnes ble gitt av helsetjenestens ansatte, eller det kunne være ledelsen i hjemmetjenesten som hadde initiert utprøvinger.
En pasient og hans pårørende fortalte at teknologien ble introdusert under et rehabiliteringsopphold, og ved hjemkomst fikk pasienten besøk av tildelingskontoret i kommunen og ansvarlige for kartlegging og tildeling av tjenester. Et kommunikasjonshjelpemiddel for pårørende ble introdusert overfor ledelsen i hjemmetjenesten av produsenten, fortalte en av de ansatte: «Hun (tidligere enhetsleder) ville jo gjerne at enheten skulle være sånne forsøkskaniner på nye ting og være med på å få det i gang da.»
Alle brukerne vi intervjuet fortalte at teknologien de hadde fått var til utprøving eller et prøveprosjekt, og det var stor aksept for at det kunne oppstå feil.
Likevel ønsket de som hadde prøvd ut produkter som var til stor nytte at de var til permanent bruk. Teknologiutprøving som var delvis mislykket ble avsluttet, og hadde ført til at de positive effektene de hadde erfart ikke ble videreført.
Helsepersonell ga uttrykk for at teknologi som var umoden, kunne videreutvikles så lenge det var tilstrekkelig teknologisk støtte. En av helsepersonellet sa:
«Når vi setter i gang nye prosjekter, så må de som leverer det prosjektet ha nok ressurser til faktisk å komme med forandringene ganske kjapt. Det må være et støtteapparat bak, i alle fall når det skal inn i helsevesenet. Det er mange brukere, potensielt, som kan bruke det.»
Et tett samarbeid med alle relevante aktører er nødvendig for å øke bruken av teknologi.
Velferdsteknologien var utprøvd i relativt liten skala, men utprøvingen hadde også vist at teknologiene hadde dekt andre behov enn brukerne hadde sett for seg i starten, som for eksempel økt frihet. Avlastningen og tryggheten for pårørende var en særlig påfallende effekt.
Resultatene viser at det finnes forutsetninger, barrierer og utfordringer som må vurderes for å sikre god bruk av velferdsteknologi.
Digitalisering og bruk av ny teknologi har et potensial for å forbedre befolkningens helse og gi gode helsetjenester, samtidig som ressursene utnyttes bedre. Det kan likevel stilles spørsmål ved hvorfor endringstakten er så lav, og hva som kreves for at digitalisering og bruk av velferdsteknologi kommer videre etter utprøvingsfasen og oppskaleres til å bli en del av helsetjenesten.
Våre funn viser at endringsviljen hos helsepersonellet er stor, og at de har et genuint ønske om å yte gode helsetjenester. Der de ser en utfordring, er de klar for å finne en løsning til det beste for pasienten. Samtidig har helsepersonellet kunnskap om pasientenes behov, og kan vurdere hvorvidt en ny tjeneste eller teknologi kan bidra til bedre helsetjeneste for den enkelte (13). De trenger imidlertid støtte fra flere hold, og dette er et større samfunnsansvar (14). Den komplekse helsetjenesten gjør at den enkelte ansatte i helsetjenesten ikke alene kan løse utfordringene (15).
Både helsetjenester, gjennom tjenesteinnovasjon, og digitale og teknologiske hjelpemidler bør utformes og implementeres i møte med enkeltmennesket, det være seg pasient, pårørende eller helsepersonell. Tilnærmingen til velferdsteknologi bør være basert på en bruker- og behovsorientert designprosess, samt en reell personsentrert helsetjeneste (3, 15). Dette krever økt tverrfaglighet og samarbeid mellom helseprofesjoner og andre aktører som bidrar til utvikling av velferdsteknologi (16, 17).
Fragmentering av tjenester kan bidra til at alle kommuner skal prøve ut velferdsteknologi hver for seg. Kompliserte anbuds og innkjøpsordninger kan bli et hinder for at teknologi som er utprøvd blir tatt i bruk og at ideer til videreutvikling blir tatt med videre til leverandøren av produktet (10). De nye helsetjenestene blir dermed ikke utviklet gjennom samskaping og innovasjon som legger til rette for implementering og spredning. I stedet blir nye produkter og tjenester satt i gang som atter nye pilotprosjekt.
Også forskning på erfaringer og effekter hindres fordi prosjektene avsluttes i pilotfasen ettersom tjenesten ikke blir videreført og videreutviklet (8). Samskaping og innovativ tenkning er sentralt, men et hovedpoeng er at dette må settes i system (18).
Løsningen på utfordringene kan være et mer systematisk samarbeid mellom alle relevante aktører, der også pårørende som brukere og støttepersoner må ha en sentral rolle. Helsetjenesten er kompleks og ofte opererer hvert system i «siloer». Det må derfor skapes en arena for samskaping som ivaretar hele helsetjenestens og pasientenes og de pårørende sine behov.
Et eksempel på slike arenaer er såkalte «helseklynger» (19) der de ulike aktørene kommer sammen for å finne gode løsninger. Samtidig må barrierer for å ivareta pasienter og pårørendes behov når velferdsteknologi skal benyttes i helsetjenestene, som beskrevet i denne artikkelen, bygges ned.
Leverandører av teknologiløsninger må involveres tidlig i prosessene og være med hele veien frem til produktene er blitt en del av helsetjenesten, og bidra med teknologisk støtte i videreføringen. Det finnes gode eksempler på vellykket innføring av velferdsteknologi og tekniske hjelpemidler gjennom større prosjekt, og disse erfaringene må løftes frem på et nasjonalt plan.
1. NOU 2011: 11. Innovasjon i omsorg. Oslo: Departementenes servicesenter Informasjonsforvaltning; 2011. s. 99.
2. Nakrem S, Sigurjónsson JB. Velferdsteknologi i praksis. Perspektiver på teknologi i kommunal helse- og omsorgstjeneste. Oslo: Cappelen Damm Akademisk; 2017.
3. Nakrem S, Spilker KH. Velferdsteknologi som ressurs, mulighet og strategi i helse- og omsorgstjenesten i kommunene. I: Haugan G, Rannestad T, red. Helsefremming i kommunehelsetjenesten. Oslo: Cappelen Damm Akademisk; 2014. s. 242–53.
4. Røiseland A, Lo C. Samskaping – nyttig begrep for norske forskere og praktikere? Norsk Statsvitenskapelig Tidsskrift. 2019;35(1):51–8
5. Helsedirektoratet. Tema Velferdsteknologi [internett]. Oslo: Helsedirektoratet: [sitert 28.11.2019]. Tilgjengelig fra: https://www.helsedirektoratet.no/tema/velferdsteknologi
6. European Commission. Digital Public Services. Digital Economy and Society Index (DESI) Report 2018. Brussel: European Commission; 2018.
7. Mørne G. Er Helse-Norge klar for teknologigigantenes inntog? Dagens Medisin. 09.08.2019.
8. Krick T, Huter K, Domhoff D, Schmidt A, Rothgang H, Wolf-Ostermann K. Digital technology and nursing care: a scoping review on acceptance, effectiveness and efficiency studies of informal and formal care technologies. BMC health services research. 2019;19(1):400.
9. Hauvik S, Eines TF. Slik kan ny teknologi gi økt trygghet i hjemmet. Sykepleien. 2019;107:76626.
10. Melting JB, Frantzen L. Første gevinstrealiseringsrapport. Oslo: Helsedirektoratet; 2015. IS-2416.
11. Melting JB. Andre gevinstrealiseringsrapport med anbefalinger. Oslo: Helsedirektoratet; 2017. IS-2557.
12. Kvale S, Brinkmann S. Interviews: learning the craft of qualitative research interviewing. 2. utg. Los Angeles: Sage; 2009.
13. Morley J, Floridi L. The Limits of Empowerment: how to reframe the role of mHealth tools in the healthcare ecosystem. Sci Eng Ethics. 2019 juni:1–25.
14. Nakrem S, Solbjør M, Pettersen IN, Kleiven HH. Care relationships at stake? Home healthcare professionals’ experiences with digital medicine dispensers–a qualitative study. BMC health services research. 2018;18(1):26.
15. Braithwaite J. Changing how we think about healthcare improvement. BMJ. 2018;361:k2014.
16. Kiran AH. Mediating patienthood–from an ethics of to an ethics with technology. Nursing Philosophy. 2017;18(1):e12153.
17. Moser I. Velferdsteknologi. En ressursbok. Oslo: Cappelen Damm Akademisk; 2019.
18. Bjørkquist C, Forss M, Samuelsen F. Collaborative challenges in the use of telecare. Scand J Caring Sci. 2019;33(1):93–101.
19. CCSDI. Cluster for Co-Creative Service Design and Innovation in Health care Services [internett]. Trondheim: CCSDI; 2018 [sitert 28.11.2019]. Tilgjengelig fra: www.ccsdi.no
Velferdsteknologi kan gjøre helsetjenestene bedre, men for å lykkes må alle aktører samarbeide, både de som utvikler teknologien, de som produserer den, og de som skal bruke den.
Skal man være rustet for fremtidens behov for helse- og omsorgstjenester, må brukere involveres tidligere i prosessen med å utvikle velferdsteknologiske løsninger. Et tverrprofesjonelt samarbeid preget av delingskultur vil være avgjørende for å lykkes med å iverksette velferdsteknologi som en del av helse- og omsorgstjenestene.
– Leger og sykepleiere er tilbøyelige til å se selvmordstanker hos syke eldre som normalt. Det gjenspeiles blant annet i en undersøkelse om eldres selvmord i Norge, sier geriater Ildri Kjølseth.