229 treff for Elderly
Slekten på Island
Mange likheter
I tillegg finnes det andre viktige grunner:
- Island er et moderne og «eksotisk» land med mange av de samme samfunnsforhold som i Norge; lange avstander, spredt befolkning, små kommuner, høy forventet levealder med «eldrebølge» som resultat, samt en befolkning som nesten har den samme genetiske sammensetningen som de norske vikinggenerasjoner.
- Islendingene er åpne og vennlige, og de er glad for å få besøk av norske fagfolk som vil studere hvordan de takler sine utfordringer i denne servicesektoren.
Denne artikkelen gir et sammendrag av de erfaringer og observasjoner vi gjorde i løpet av et kort besøk på Island. Den er derfor mer en reiserapport med faglig tilsnitt enn en utfyllende faglig analyse.
Annerledes modell
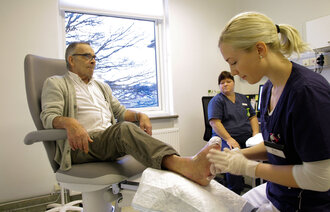
Først besøkte vi Isafjord kommune som ligger nordvest i et område som kalles Vestfjordene. Denne kommunen, som er Tønsbergs vennskapskommune, har rundt 5 000 innbyggere, hvorav 124 var 80 år og eldre. Dette utgjør 2,5 prosent av befolkningen, mot 4,7 prosent i Tønsberg. Men så er jo Tønsberg Norges eldste by! Denne sammenlikningen viser at «eldrebølgen» på Island ikke har kommet så langt som den norske.
Deretter dro vi til Reykjavik med 113 000 innbyggere, nesten halvparten av landets befolkning. Denne kommunen er en storby, og til dels sammenliknbar med en del større byer i Norge. Her besøkte vi avdelingen for eldreomsorg i Helse- og sosialministeriet. På Island er det staten som planlegger og driver alle offentlige helsetilbud, mens kommunene tar seg av sosialtjenesten. For å koordinere denne oppsplittingen, vedtok Alltinget en Lov om eldre (Act on the Affairs of the Elderly) som trådte i kraft fra 1983. Den kommer i tillegg til andre lover som gjelder for helse- og sosialtjenester, og er nærmest en garanti for at de nasjonale velferdstjenestene også skal favne den eldre delen av befolkningen.
Sett fra et tjenestesynspunkt er denne modellen relativt forskjellig fra den norske, der det er kommunen som har ansvar for alle typer førstelinjetilbud, mens staten i prinsippet har ansvaret for annenlinjetjenesten. Av de nordiske landene er det vel Sverige som har en offentlig organisering som minner mest om den islandske, men i Sverige er det fylkene, ikke staten, som har ansvaret for primærhelsetjenesten.
En annen stor forskjell mellom våre to land, er folketallet. Det bor 290 000 mennesker på Island, et folketall som kun er en sekstendedel av det norske.
I 2003 var det 8 716 personer på Island som var 80 år og eldre. Det vil si 3,01 prosent av befolkningen, mot 4,3 prosent i Norge. Det betyr at Island ligger en del år etter oss i forhold til eldrebølgen. Imidlertid lever islendingene like lenge som vi, ja mennene har faktisk litt lengre forventet levetid; 78 år mot 76 år i Norge. For kvinnene er det ingen forskjell, med forventet levetid 81,5 år.
Når det gjelder infrastruktur og tjenesteproduksjon er Island like gode som oss. Landet har bedre legedekning enn Norge, med henholdsvis 345 mot 380 innbyggere per lege, ifølge den ferskeste statistikken fra Nordisk Råd. Utbygging av institusjoner for eldre (80+) er også større; 27,5 prosent av denne aldersgruppen er plassert i langtidsinstitusjoner (sykehjem eller
omsorgsboliger) mot 25,9 prosent i Norge.
En kan derfor fastslå at Island hevder seg vel sammenliknet med Norge når det gjelder tilbudet av helsetjenester og eldreomsorg.
Hva har vi, hva lærte vi?
Som i Norge, er «flukten fra landsbygda» en stor utfordring på Island. Der er den mer ekstrem, siden en så stor del av befolkningen allerede bor i Reykjavik-området. Dermed blir kontrastene tydeligere. Kombinert med en situasjon med mange grisgrendte kommuner som har et lite folketall, blir det meget vanskelig å skape et kostnadseffektivt og likeverdig tilbud til de eldre, uavhengig av bosted.
På Island er det 181 kommuner, hvorav 72, eller 40 prosent, har færre enn 1 000 innbyggere. Dersom en trekker Reykjavik ut av statistikken, vil det gjennomsnittlige innbyggertallet i de øvrige kommunene på Island kun være 976 personer. Når en så tenker på at livsviktige pleie- og omsorgstjenester skal drives på døgnbasis med tre skift i løpet av 24 timer, sier det seg selv at dette er en formidabel utfordring. Det gjelder både rekruttering, faglig stimulerende miljø og vedlikehold og påfyll av kunnskap.
I Norge er det kun 24 av 430 kommuner som har mindre enn 1 000 innbyggere, og her finner vi trolig mange av de samme utfordringene som i tilsvarende tynt befolkede kommuner på Island.
Nye faglige verktøy
En av de mest spennende nyvinningene i eldreomsorgen på Island var introduksjonen av et registrerings- og vurderingssystem som kalles RAI (Residential Assesment Instrument). Nomenklaturen (terminologien) er engelsk fordi dette systemet er en del av internasjonal fagutvikling. Den stiller som krav at en skal bedømme og kartlegge alle innskrevne brukere i eldreinstitusjoner på en mer omfattende og strukturert/systematisk måte enn det som tradisjonelt har vært gjort gjennom «det faglige skjønn».
RAI er et databasert program med over 400 variabler/spørsmål, der dataene skal fores inn i en PC. Med utgangspunkt i denne databasen kan en få ut profilen til den enkelte bruker/pasient og grupper av brukere. I ett sykehjem kunne en for eksempel finne risikonivået for fall og andre hendelser/avvik som det er viktig å ta hensyn til for denne gruppen. Et annet viktig funn var oversikten over gjennomsnittlig bruk av medikamenter. Ikke uventet lå medisineringen på et høyt nivå. Den etterfølgende diskusjon ble dermed: Får de eldre pasientene for mange medikamenter, og er ikke dette i seg selv en risikosituasjon?
Med 400 variabler i RAI blir de faglige utfordringene som kan belyses med dette instrumentet nesten ubegrenset. Problemet blir vel heller å begrense datamengden. Et viktig spørsmål blir dermed om denne typen omfattende datainnsamling kan vedlikeholdes og gjennomføres med samme entusiasme og disiplin over tid?
RAI-registreringen skulle gjentas tre ganger per år for alle pasienter, men i et noe forenklet format. Det var ett RAI for institusjoner og ett for hjemmebasert omsorg, noe som tyder på at denne metoden skal være mest mulig spesifikk for de ulike delene av eldreomsorgen.
Fordelen med et slikt instrument er at det kontinuerlig vil stille krav om evaluering og fagutvikling. Dermed kan dette være et viktig redskap til å forbedre og vedlikeholde fagfolkenes kompetanse.
Forsøksprosjekt i Reykjavik
Integrerte tjenester som omfatter hjemmehjelp og hjemmesykepleie i kommunal regi
Dette er et relativt nytt prosjekt som det ble stilt store forhåpninger til, som innebærer at tjenesteytelsene i samme geografiske område ble koordinert for hjemmehjelp og hjemmesykepleie. Dette er den samme modellen som gradvis er blitt gjennomført i Norge fra 1970-tallet og fram til 1988 da kommunene overtok det samlede ansvar for tjenesteproduksjonen i eldreomsorgen.
På dette feltet kan islendingene trolig lære mer av oss enn vi av dem. De fleste administratorer og fagfolk i Norge har vel hatt positive erfaringer med vår integrerte modell sammenliknet med det gamle systemet der en skjøv kostnadene over til et annet forvaltningsnivå, mens en forsøkte å høste fordelene selv.
Kulturelt aspekt og de «myke verdiene»
Eldreomsorgen må bygge på en kulturell og lokal plattform, der utgangspunktet er hvordan samfunnet tar vare på de eldre, og hvordan deres boform og daglige behov blir «oversatt» til en mer eller mindre «human» utforming av tjenestetilbudet.
Siden det islandske samfunnet er lite og familiene har sterke samholdstradisjoner, var det ikke uventet at grenseskillet mellom institusjon og familiekontakter synes å være mindre enn det en finner i de større kommunene i Norge. I slike betraktninger er det imidlertid lett å bli for generaliserende. Vårt inntrykk var at personalets bidrag med lesing, fortellinger og fellesskap om et samlende tema, syntes å være mer vanlig og synlig enn det vi finner på institusjoner i Norge. For eksempel var det «blot» i sykehjemmet en hel måned da sola kom tilbake til Isafjord etter mørketiden i slutten av januar. Og mange sangkor og foreninger hadde sine faste besøk i institusjonene.
På den annen side er gjennomsnittsalderen i sykehjemmene i Norge trolig noe høyere enn på Island, og andelen pasienter med betydelig demens og sosial funksjonssvikt vil derfor være høyere. Pasientenes mulighet for kommunikasjon og deltakelse vil åpenbart sette grenser for hvor mange kulturelle aktiviteter som kan sluses inn i en institusjon.
Avslutning
For nordmenn er Island et spennende land å besøke, fordi en straks fornemmer det menneskelige slektskapet. Samfunnsforholdene er dessuten så like at det er lett å sammenlikne. De største utfordringene for eldreomsorgen på Island (unntatt i noen få større kommuner) er de samme som en finner i de minste norske utkantkommunene: Hvordan kan en yte trygge og gode tjenester innenfor en overkommelig økonomisk ramme når befolkningsgrunnlaget er så lite og avstandene så store? Og hvordan kan en få til en faglig utvikling når størrelsen på personalet er så lite?
Disse problemene vil trolig øke i årene som kommer, for det er ingenting som tyder på at sentraliseringen i våre to land vil bli mindre. Svaret er muligens å slå sammen de mindre kommunene til færre «storkommuner» med et tilstrekkelig stort innbyggerantall. Men dette vil også øke de interne avstandene ytterligere. Det finnes derfor ingen patentløsning på dette.
Sepsis hos eldre kan bli oversett

Sepsis utgjør nær én prosent av alle innleggelsene i sykehus. Insidensen er omtrent 150/100 000 innbyggere per år, og øker i takt med at befolkningen blir eldre. Dødeligheten ved sepsis med organsvikt er i Norge omtrent 15 %. Av disse er det 40 % som dør av septisk sjokk (1). Forekomsten av sepsis øker med økende alder, og infeksjon er hovedårsaken til mortalitet hos en tredjedel av personer over 65 år (2).
Forskning viser at eldre over 65 år har færre episoder med takykardi og feber ved sepsis, men at delirium er et mer vanlig symptom. Høy alder gir også økt risiko for multiorgansvikt, komorbide sykdommer og sykehusmortalitet (3, 4). Studier viser at pasienter med sepsis ikke alltid blir identifisert (5, 6). Nyere forskning retter seg mot å utvikle metoder for tidlig identifisering av pasienter med sepsis (7).
Den eldre pasienten
Ranhoff (8) deler den eldre pasienten inn i tre aldersgrupper. Den unge eldre er 65–75 år, og som regel sprek og selvhjulpen. Den typiske geriatriske pasienten er 75–80 år med aldersforandringer som kan ha betydning for sykdom, diagnostikk og behandling. Den eldste aldersgruppen er eldre over 80 år.
Fysiologiske aldersforandringer oppstår i alle kroppens organer. Reguleringsmekanismene for blodtrykk, temperatur, væskebalanse og blodgjennomstrømning til hjernen blir nedsatt. Dette medfører at reservekapasiteten ved akutt sykdom reduseres, slik at eldre ikke klarer å kompensere like lenge som yngre (8). Fysiologiske aldersforandringer kan påvirke de kliniske symptomene ved akutt alvorlig sykdom (9). Stivere hjertevegg og hjerteklaffer, samt store blodkar, gir et høyere blodtrykk. Færre pacemakerceller og endringer i ledningssystemet i hjertet gir økt risiko for atrieflimmer og bradykardi. Pumpefunksjonen reduseres, og dermed nedsettes kompensasjonsevnen. Færre baroreseptorer som reagerer på blodtrykksendringer gir hjertesvikt. Reduksjon av nevroner og nervefibre som reduserer smertefølelsen vil vanskeliggjøre lokalisasjon av smerte. Aldersforandringer vil også gi økt permeabilitet i blod-hjernebarrieren og øke sensitiviteten for medisiner og toksiner. I hjernen vil også nedsatt temperaturregulering gi økt risiko for hyper- og hypotermi og ikke minst vil tap av hjerneceller og signalstoffer gi økt risiko for utvikling av delir. Nedsatt nyrefunksjon kan medføre dehydrering og urinveisinfeksjon, samt dårligere regulering av pH. Acidose kan bli dårlig kompensert også ved at lungekapasiteten er nedsatt.
Infeksjoner
Eldre er mer utsatt for å utvikle infeksjon. Deler av immunsystemet er oppregulert, noe som gir utslag på økning i CRP, mens responsen ved akutt infeksjon er svekket. Komorbide tilstander, som nyresvikt og diabetes, samt bruk av immundempende legemidler hemmer immunsystemet. 20–30 % av de eldre har ikke feber som symptom på infeksjon (10).
Et vanlig tegn på akutt sykdom hos eldre er tap av funksjon. Ved infeksjon kan akutt syke eldre ofte få symptomer fra et annet organ enn det affiserte. Det mest svekkete organet kan vise symptomer først, fordi reservekapasiteten blir overskredet. Eksempelvis kan en begynnende dement pasient fremstå som enda mer forvirret, eller en pasient med dårlig gangfunksjon kan plutselig utvikle økt falltendens. Eldre pasienter innlegges ofte i akuttmottaket med problemstillingen «funksjonssvikt» som ofte innebærer forvirring, falltendens, urinlekkasje og dehydrering. Infeksjoner og sepsis er en hyppig underliggende årsak (10).
SIRS
Systemisk inflammatorisk respons syndrom (SIRS) er definert med fire kriterier (7):
- Kjernetemperatur > 38,3 eller < 36,0 grader celsius
- Hjertefrekvens > 90 slag pr. minutt
- Respirasjonsfrekvens >20 pr. minutt eller PaCO2 < 4,3 kPa
- Hvite blodceller >12000/mm3 eller <4000/mm3
For å oppfylle diagnosen sepsis må pasienten ha to eller flere SIRS-kriterier og samtidig ha påvist eller mistenkt infeksjon (7).
Alvorlig sepsis defineres som sepsis med samtidig sepsisindusert organsvikt eller nedsatt vevsperfusjon. Septisk sjokk er vedvarende sepsisindusert hypotensjon tross adekvat væskebehandling. Sepsisindusert vevshypoperfusjon er definert som infeksjonsindusert hypotensjon, elevert laktatnivå eller oliguri (11).
Kartleggingsverktøy
Kartleggingsverktøyene SOFA, qSOFA og LODS kan identifisere sepsis og bedømme graden av organsvikt (6):
SOFA (Sequental Organ Failure Assessment score). Pasienten får ett poeng per grad av svikt i følgende organer, basert på vitale målinger og blodprøver relatert til lunger, nyrer, lever, koagulasjon- og kardiovaskulærsystemet, samt sentralnervesystemet. Den alvorligste svikten i ett organ gir fire poeng. Total poengsum er 24. En oversiktlig tabell finnes i Vincent et al. (12).
qSOFA (quick SOFA). Dersom pasienten oppfyller to eller tre av følgende kriterier: ved respirasjonsfrekvens mer enn 22 per minutt, endring i bevissthet eller systolisk blodtrykk under 100 mmHg, er det mistanke om sepsis og begynnende organsvikt (7).
LODS (Logistic Organ Dysfunction System). Dette innebærer de samme elementene som SOFA, men inkluderer i tillegg leukocytter, urea, og protrombin for å bedømme graden av organsvikt (6).
Nye definisjoner
Singer et al. (7) presenterte nye og oppdaterte definisjoner på sepsis og septisk sjokk i 2016:
- Sepsis er definert som livstruende organsvikt forårsaket av en dysregulert vertsrespons på infeksjon.
- Organsvikt identifiseres som en akutt endring i total SOFA-score med to eller flere poeng relatert til infeksjonen
- Sepsis er en livstruende tilstand som oppstår når kroppens respons til en infeksjon ødelegger dens eget vev og organer.
- Pasienter med mistenkt infeksjon utenfor intensivavdelingen kan raskt identifiseres ved hjelp av qSOFA, som innebærer endring i mental status, systolisk blodtrykk < 100 mmHg eller respirasjonsfrekvens > 22 per minutt.
- Septisk sjokk er en forlengelse av sepsis hvor underliggende sirkulatoriske og cellulære/metabolske abnormaliteter er så alvorlige at de øker mortaliteten.
Pasienter med septisk sjokk kan identifiseres med vedvarende hypotensjon som krever vasopressorbehandling for å opprettholde MAP > 65 mmHg og som har laktatnivå over 2 mmol/L, tross adekvat væskebehandling.
Atypiske symptomer
Pasienter over 65 år er vist å ha mere atypiske symptomer på infeksjon enn yngre pasienter. Klassiske symptomer på infeksjon defineres som feber/frysninger, lokalisert smerte, kvalme/oppkast, diaré, hoste, dyspné, produktivt ekspektorat, urinlekkasje, vannlatingssmerter, hematuri, hudutslett, kramper og koma. Atypiske symptomer kan derimot være svimmelhet, fall, synkope, ustøhet, immobilitet, akutt urin- og avføringsinkontinens, pareser, talevansker og forvirring (13, 14).
Faktorer for å forutse tidlig organsvikt hos pasienter over 65 år er antall komorbide sykdommer, tilstedeværelse av mer enn tre typiske symptomer på infeksjon, generelt nedsatt helsetilstand, takypné og/eller hyperventilering og leukopeni (13). Komorbiditet, bakteriemi med pneumokokker, leukopeni, og antall organer som svikter ett døgn etter innleggelse er uavhengige risikofaktorer for mortalitet, mens feber er vist som en beskyttende faktor for mortalitet (14). LaMantia et al. (15) fant at atypiske symptomer på alvorlig sykdom hos de eldre ikke ble identifisert ved hjelp av vitale parametere. De fant videre at når de eldre hadde avvikende vitale parametere, indikerte det ikke alltid alvorlig sykdom.
Viktig for tidlig identifikasjon av sepsis er bruk av kartleggingsverktøy og sykepleierens kunnskap, holdninger og oppmerksomhet for pasienten i akuttmiljøet.
Vurdering og observasjon
Sykepleiere opplever det som utfordrende å identifisere pasientens hovedproblem på grunn av atypiske symptomer og kompleks sykdomstilstand (16, 17).
Deasey et al. (16) fant sammenheng mellom sykepleiernes kunnskaper om den eldre pasienten og hvor alvorlig utfallet ble. Den eldre pasienten selv ble mer sårbar i mangel av spesialkunnskaper og forståelse av kroniske sykdommer. Det var et gap mellom det pasienten krevde og sykepleie som de ble tilbudt. Stereotype negative holdninger fra helsepersonell kunne påvirke kvaliteten på utøvende sykepleie. Sykepleierne hadde også holdninger til at pasienten ikke passet i akuttmottak med sine uspesifikke plager. De opplevde at reinnlagte sykehjemspasienter økte arbeidsmengden og var tidkrevende, og ble derfor nedprioritert. Sykepleiernes syn på den eldre som avhengig av deres hjelp, kunne ha negativ innvirkning på utøvelsen av sykepleie. Hovedsakelig skyldtes dette manglende kunnskaper om aldringsprosessen og de utfordringene det innebar å yte sykepleie til skrøpelige eldre. Den høyteknologiske måten å jobbe på med medisinsk-teknisk utstyr kunne overskygge oppmerksomheten til pasienten, og stjele tid fra klinisk arbeid. Dette var sykepleierne klar over, men de hadde ikke anledning til å endre arbeidsmåten. Slike stressfaktorer påvirket sykepleiernes holdninger til den eldre. Taylor et al. (17) fant at sykepleierne syntes det var utfordrende når de måtte ta seg av basale behov, som for eksempel toalettbesøk. Dette kom i konflikt med hva de forventet var typiske problemer til en mottakspasient, som stabilisering av «ABC» (airway, breathing, circulation). De eldre ble dermed nedprioritert til fordel for den synlig akutt syke pasienten.
Holdninger
Deasey et al. (16) viste at sykepleiernes negative holdninger kunne påvirke sykepleien de utøvde til pasientgruppen. Dersom sykepleierne hadde et stereotypt syn på den eldre pasienten, eksempelvis som kjedelig og tidkrevende, gjenspeilte det seg i hvordan de ble behandlet. De vegret seg for å ha ansvar for pasienten fordi de syntes det var utfordrende. Manglende kunnskaper om aldringsprosessen, og den høyteknologiske måten å jobbe på, var ikke tilpasset eldre pasienter. Holdningene resulterte i at pasienten ikke ble gitt høy prioritet ved mottak, med fare for at utvikling av sepsis ikke blir identifisert i tide.
Ranhoff (8) trekker fram kommunikasjonsvansker som kan oppstå ved at eldre kan ha syns- og hørselsvansker, eller kognitiv eller fysisk svekkelse. Dersom helsepersonell ikke har tålmodighet til å håndtere dette, kan det bidra til at viktig informasjon om pasientens helsetilstand ikke blir registrert.
Høyt tempo på sykehus
Ifølge Deasey et al. (16) var akuttavdelingene preget av hurtig behandling, korte opphold og rask utskrivelse, noe som ikke var tilpasset den typiske eldre. Deres behov tilsa høyere grad av spesialisert og tilpasset behandling og utredning. Å ikke imøtekomme de eldres særskilte behov, kunne medføre uheldige utfall både for pasienter og sykepleiere.
Sykehusmottak kan preges av høyt tempo og effektivitet med utførelse av flere oppgaver på samme tid. Raske og uforutsette endringer underveis, gjør at man ofte må omprioritere. Tidspresset ved mottak krever effektive, nøyaktige og hurtige vurderinger og intervensjoner (17).
Taylor et el. (17) fant at de eldre ikke passet inn i akuttmottak fordi deres langsomme væremåte ikke samsvarte med det hurtige handlingsmønsteret som var i avdelingen. Presset med å få pasientene videre i systemet førte til at sykepleierne fokuserte på det mest fremtredende problemet, uten å søke etter det mer udefinerbare som likevel kunne være viktig. Dette medførte at alvorlige diagnoser kunne bli oversett (17).
Kartleggingsverktøy
For pasienter over 65 år har oppfyllelse av 2 SIRS-kriterier vist å ha lavere grad av sensitivitet for å forutse organsvikt enn oppfyllelse av 3 SIRS-kriterier (13). Seymour et al. (6) inkluderte nesten 5 millioner pasienter over 18 år med mistanke om infeksjon, fordelt over fem tidsperioder Takykardi, takypné, og hypotensjon var de vanligste avvikende parametrene. De fant at SOFA og LODS var et bedre egnet verktøy enn SIRS til å anvende i akuttmottaket for å forutse sykehusmortalitet. 68 % av de avdøde oppfylte to eller flere SOFA-kriterier og 67 % av overlevende oppfylte mindre enn to SOFA-kriterier. Til sammenlikning oppfylte kun 55 % av de avdøde to eller flere SIRS-kriterier, mens 81 % av de overlevende oppfylte mindre enn to SIRS-kriterier.
I forhold til å forutse sykehusmortalitet har studier vist at qSOFA samsvarte med både SOFA og LODS, men mest med SIRS (6). 24 % av pasienter med infeksjon med to eller tre qSOFA-kriterier utgjorde 70 % dødsfall eller et opphold i intensivavdeling over tre dager. 70 % av de avdøde oppfylte to eller flere qSOFA-kriterier. 78 % av dem som overlevde oppfylte mindre enn to SOFA-kriterier. Bruk av qSOFA i akuttmottaket er vist som statistisk mer egnet til å forutse sykehusmortalitet enn SOFA og SIRS (6).
Skåring med qSOFA i tiden før eller etter infeksjonsdebut viste ikke signifikans. Derimot var qSOFA pålitelig i å forutse mortalitet 24 timer etter infeksjonsdebut.
Følgende avvik i vitale parametere er assosiert med økt risiko for mortalitet: systolisk blodtrykk < 100 mmHg, hjertefrekvens > 100/minutt, respirasjonsfrekvens < 8/minutt eller > 20/minutt, og oksygensaturasjon < 90 %. Lav temperatur var assosiert med noe høyere risiko for alvorlig utfall, men avvik i temperatur var generelt ikke en sterk indikator for alvorlig sykdom eller død (15). Hovedkonklusjon til LaMantia et al. (15) var at eldre i akuttmottak med alvorlig sykdom eller skade ikke alltid fremsto med avvikende vitale parametere som kunne forutse alvorlig sykdom.
Konklusjon
Økt kunnskap om fysiologiske aldersforandringer kan bidra til å endre de negative holdninger som kan forringe kvalitet og sikkerhet i pasientbehandlingen.
Pasientsikkerhetsprogrammet for 2016 I trygge hender (18) arbeider for å bedre rutinene for tidlig identifisering og behandling av sepsis. Forhåpentligvis vil eldre pasienter bli inkludert i kartleggingen. Med et kartleggingsverktøy som dekker atypiske symptomer kan dette lette identifiseringen av sepsis for eldre.
Referanser:
1. Blomberg B, Flaatten H, Skrede S. Infeksjonssykdommer. Norsk Legemiddelhåndbok. 2016. http://legemiddelhandboka.no/Terapi/549463. (nedlastet 02.05.16)
2. Flaatten H. Epidemiology of sepsis in Norway in 1999. ccforum.biomedcentral.com 8:R180.2004 DOI:10.1186/cc2867.
3. Lee C., Chen SY, Chang IJ, Chen SC, Wu SC. Comparison of clinical manifestations and outcome of community-acquired bloodstream infections among the oldest old, elderly and adult patients. Medicine 2007;86(3): 138-44. DOI 10.1097/MD.0b013e31806a754c.
4. Khurana V, Gambhir IS, Kishore D. Evaluation of delirium in elderly: A hospital based study. Geriatric Gerontology International 2011;11:467-73. DOI:10.1111/j.1447-0594.2011.00710.x.
5. Liao M, Lezotte D, Lowenstein SR, Howard K, Finley Z, Feng Z, et al. Sensitivity of systemic inflammatory response syndrome for critical illness among ED patients. Am J Emerg Med 2014;32 (11): 1319-25. DOI:10.1016/j.ajem.2014.07.035
6. Seymour CW, Liu VW, Iwashyna TJ, Brunkhorst FM, Rea TD, Scherag A, et al. Assessment of clinical criteria for sepsis for the third international consensus definitions for sepsis and septic shock (sepsis-3). J Am Med Ass 2016;315(8): 262-74. DOI:10.1001/jama.2016.0288.
7. Singer M, Deutschman CS, Seymour CW, Shankar-Hari M, Annane D, Bauer M, et al. The third international consensus definitions for sepsis and septic shock (sepsis-3). J Am Med Ass 2016;315(8): 801-10. DOI:10.1001/jama.2016.0287
8. Ranhoff AH. Akuttmedisinske tilstander hos eldre og kronisk syke. I: Haugen JE (Red.). Akuttmedisinsk sykepleie utenfor sykehus (s. 257–70). (3. utg.). Oslo: Gyldendal Norsk Forlag AS; 2014.
9. Peters ML. The older adult in the emergency department: ageing and atypical illness presentation. J Emerg Nurs 2010;36(1): 29-34. DOI:10.1016/j.jen.2009.06.014
10. Wyller TB. Geriatri: en medisinsk lærebok. (2. utg.). Oslo: Gyldendal Norsk Forlag AS; 2015.
11. Dellinger RP, Levy MM, Rhodes A, Annane D, Gerlach H, Opal SM, et al. Surviving Sepsis Campaign: International guidelines for management of severe sepsis and septic shock: 2012. J Crit Care Med 2013;41(2): 580- 63. DOI:10.1097/CCM.0b013e31827e83af.
12. Vincent JL, Morena R, Takala J, Willatts S, De Mendonca A, Bruining H, et al. The SOFA (Sepsis-related Organ Failure Assessment) score to describe organ dysfunction/failure. Int Care Med 1996;22(7): 707-710. Hentet 14.05.16 fra http://link.springer.com/article/10.1007%2FBF01709751? LI=true.
13. Wester AL, Dunlop O, Melby KK, Dahle UR, Wyller TB. Age-related differences in symptoms, diagnosis and prognosis of bacteremia. BioMed Central Infectious Diseases 2013;13 (346). DOI:10.1186/1471-2334-13-346.
14. Karakoumis J, Nickel CH, Kirsch M, Rohacek M, Geigy N, Müller B, et al. Emergency presentations with nonspecific complaints – the burden of morbidity and the spectrum of underlying disease. Medicine 2015;94 (26): 840. DOI:10.1097/MD.0000000000000840.
15. LaMantia MA, Stewart PW, Platts-Mills TF, Biese KJ, Forbach C, Zamora E, et al. Predictive value of initial triage vital signs for critically ill older adults. W J Emerg Med 2013;14(5): 243-260. DOI:10.5811/westjem.2013.5.13411.
16. Deasey A, Jeong S, Kable A. Influence of nurses' knowledge of ageing and attitudes towards older people on therapeutic interactions in emergency care: A literature review. Australasian J Ageing 2014;33(4): 229-36. DOI:10.1111/ajag.12169.
17. Taylor BJ, Rush KL, Robinson CA. Nurses' experiences of caring for the older adult in the emergency department: A focused ethnography. Int Emerg Nurs 2015;23(2): 185-89. DOI:10.1016/j.ienj.2014.11.003.
18. Helsedirektoratet. Pasientsikkerhetsprogrammet I trygge hender. 2016. fra http://www.pasientsikkerhetsprogrammet.no/aktuelt/nyheter/snart-klart-for-fire-nye-omr%C3%A5der (nedlastet: 11.05.16)
Eldre kan ha atypiske symptomer på sepsis. Sykepleieres manglende kunnskaper om aldringsprosessen og negative holdninger kan resultere i at disse pasientene ikke får den behandlingen de burde fått. Kan kartleggingsverktøy hjelpe?
Eldre pasienter med sepsis innlegges ofte med problemstillingen «funksjonssvikt». Sykepleiere opplever det som utfordrende å identifisere pasientens hovedproblem. Følgene kan bli at sepsis ikke blir identifisert i tide.
Kjenn tegnene på delirium hos eldre

Delirium er en tilstand som karakteriseres ved akutte forandringer i kognitiv funksjon, oppmerksomhet og bevissthet som følge av en eller flere fysiologiske påkjenninger (1, 2). Forandringene kan variere i intensitet i løpet av døgnet og avviker fra hvordan pasienten er til vanlig (1). De fleste sykepleiere har erfaring med deliriske pasienter, og mange vil assosiere delirium med agiterte eller utagerende personer som prøver å fjerne urinkateter, dren og medisinsk utstyr. Få vet derimot at pasienter som sover usedvanlig mye, har problemer med å følge instruksjoner, svarer kort på tiltale eller sovner under samtalen, også kan ha delirium (3).
Pasienthistorie 1: Kvinne 86 år beskriver sin opplevelse av delirium postoperativt etter aortaklaffkirurgi:
«Jeg husker en natt spesielt, jeg var inne i en masse klær. Klarte ikke å finne veien ut igjen. Det var en sånn merkelig tilstand … du drømte, men likevel så var du lys våken.» (4)
Mangelfull kunnskap om delirium kan føre til feilvurderinger og redusert pasientsikkerhet. I vår kliniske hverdag kommer vi i kontakt med pasienter som kan feilvurderes til å ha demens eller psykiatrisk sykdom, men som i realiteten har delirium. Forskning viser at delirium etter hjerteprosedyrer er knyttet til lengre sykehusopphold (5), høyere risiko for reinnleggelser (6), redusert fysisk funksjon (7, 8) og kognitiv dysfunksjon (9). Delirium medfører behov for videre oppfølging i institusjon og økte behandlingskostnader (10) samt høyere dødelighet (6, 11).
Det er ikke uvanlig at pasienter som ikke har symptomer på delirium når de legges inn på sykehus, utvikler delirium under oppholdet. I takt med at flere eldre får tilbud om avansert hjertemedisinsk og kirurgisk behandling, kan det forventes at delirium blir et økende problem ved hjerteavdelingen.
Sykepleierrollen endres med nye utfordringer da sykepleieren ofte er i tettere kontakt med disse pasientene enn annet helsepersonell (12). Flere av de ikke-farmakologiske strategiene som har vist seg å være effektive ved forebygging av delirium (13, 14), er også en naturlig del av sykepleierens oppgaver. Denne artikkelen har derfor som hensikt å drøfte risikofaktorer og forebyggende tiltak ved delirium hos eldre pasienter innlagt på hjerteavdelingen.
Patofysiologi og risiko
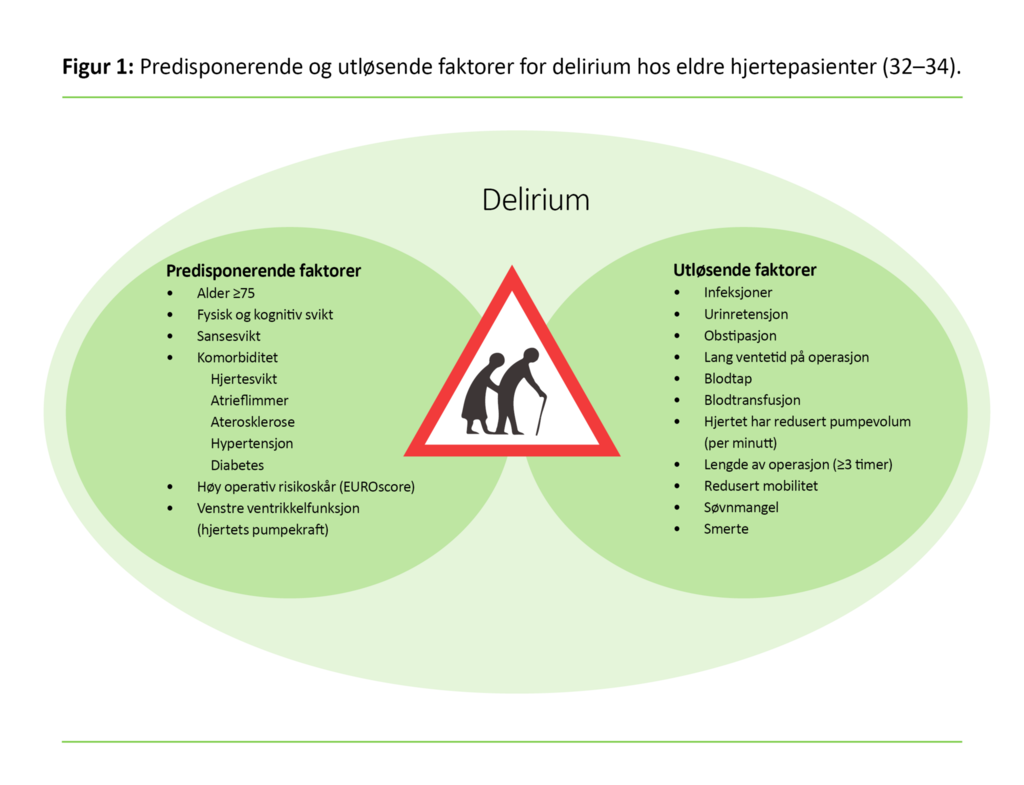
Patofysiologien ved delirium er ikke tilstrekkelig kartlagt, men det er kjent at en kombinasjon av predisponerende og utløsende faktorer kan føre til delirium (15). Predisponerende faktorer er karakteristika ved pasienten som ikke lar seg påvirke, slik som alder ≥75 år, kognitiv svikt, komorbiditet eller tidligere gjennomgått delirium (15, 16). Delirium kan utløses av direkte påvirkning på hjernen, som for eksempel et hjerneslag. De vanligste utløsende faktorene er imidlertid ubalanse i kroppen som hypoksi, inflammasjon og metabolske forstyrrelser i blodsukker eller elektrolytter.
Aldersforandringer fører til redusert reservekapasitet i mange organer med sårbarhet for organsvikt. Videre fører de til redusert homeostase og reduserte kompensasjonsmekanismer. Faktorer som er mindre vesentlige for yngre og robuste individer, som for eksempel urinveisinfeksjon, stress, høreapparat eller briller som ikke blir benyttet, kan bidra til delirium hos eldre pasienter (17). I en hjerteavdeling kan smerte, enten etter hjerteprosedyrer eller ved angina, hypoksi, bruk av monitoreringsutstyr og redusert søvnkvalitet, være utløsende faktor for delirium.
Ulike typer inngrep, inkludert aortaklaffkirurgi, har også blitt identifisert som utløsende faktorer for delirium hos pasienter over 80 år (18). Figur 1 viser predisponerende og utløsende faktorer for utvikling av delirium hos hjertepasienter.
Kan også være rolige
Med utgangspunkt i psykomotorisk aktivitet kan delirium klassifiseres som hyperaktiv, hypoaktiv eller blandet (19). Ved hjerteavdelingen kan hyperaktivt delirium identifiseres ved at pasienten er urolig og har problemer med å forstå at medisinsk-teknisk utstyr er nødvendig. Pasienten kan forsøke å fjerne monitorledninger, oksygenmaske, urinkateter eller veneflon samt klatre over sengehesten. Pasienter med hypoaktivt delirium kan virke fjerne og apatiske. Forandringene i oppmerksomhet og bevissthet fører til at de har vanskeligheter med å holde seg våkne under samtaler. De kan også ha problemer med å følge instruksjoner fra fysioterapeut og annet personell.
For pasienter med delirium er forstyrret oppmerksomhet og bevissthet karakteristiske symptomer (1). Pasientene kan ha vanskeligheter med å følge instruksjoner, eller de fremviser unormal motorisk aktivitet som varierer i intensitet i løpet av døgnet. Dessuten kan pasienter med delirium ha kognitive forstyrrelser i form av redusert hukommelse, desorientering eller persepsjonsforstyrrelser (1) (tabell 1).

Pasienthistorie 2: Kvinne 88 år beskriver hallusinasjoner i delirium postoperativt etter aortaklaffkirurgi:
«Det gikk et sånt rør oppi taket og der krøp det dyr bortetter. Så ble det verre, hele veggen kom imot meg. Det var fryktelig ubehagelig. Jeg skrek slik at jeg ikke fikk komme inn på sykepleiernes vaktrom.» (4)
Det er viktig å påpeke at delirium ikke er en sykdom i seg selv, men et tegn på akutt hjernesvikt og ubalanse som kroppen ikke klarer å kompensere for. For eldre pasienter kan selve hjerteintervensjonen og de nødvendige prosedyrene relatert til denne, være utløsende faktorer for tilstanden. Dette kan være elektroder og ledninger som overvåker hjertefunksjonen, urinkateter, immobilitet, forflytting fra intensiv til sengepost, dehydrering eller bruk av sedativer. Komplikasjoner som blødning, infeksjoner eller atrieflimmer kan også være utløsende faktorer for tilstanden (figur 1).
Identifisere delirium
Pasienten kan veksle mellom å ha hypo- og hyperaktivt delirium i løpet av kort tid, og disse variasjonene gjør det vanskelig å identifisere delirium. I tillegg kan akutte forandringer i oppmerksomhet, bevissthet og kognitiv funksjon være vanskelige å oppdage, spesielt for pasienter som er akutt innlagt. Pårørende er ofte de første som oppdager forandringene, og deres innspill er derfor viktige.
Det er utviklet flere instrumenter som brukes til å identifisere delirium. The Confusion Assessment Method (CAM) (20) er det mest kjente (21, 22). CAM vurderer om det har oppstått forstyrrelser i oppmerksomhet og bevissthet i løpet av kort tid, det vil si timer eller noen få dager. Instrumentet vurderer i tillegg om disse forstyrrelsene representerer en akutt endring i tilstanden. CAM identifiserer om pasienten har en desorganisert tankegang, og om denne veksler i alvorlighetsgrad gjennom døgnet. CAM er oversatt til norsk (23) og har blitt validert for pasienter etter hjertekirurgi (24). 4AT (25) er et nytt instrument til å identifisere delirium, som er enkelt i bruk og oversatt til norsk (26).
Forebyggende tiltak
Sykepleieren har en viktig rolle for å forebygge delirium da flere av de utløsende faktorene ved delirium er tett relatert til sykepleiefaglige oppgaver. Det kan være utfordrende å skulle ivareta pasienter med delirium, en situasjon som både er ressurs- og tidkrevende i en hektisk sykehushverdag. Sykepleieren er ofte den første som registrerer endring i pasientens mentale tilstand, og som er ansvarlig for videre oppfølging og behandling. Dagens hjerteavdelinger er sammensatte, og pasienter i ulik alder med svært forskjellig behandlingsbehov ivaretas på samme enhet. Eldre pasienter utsettes ofte for stress, støy og tidsknapphet – faktorer som påvirker utvikling av delirium på en negativ måte (12).
Pasienthistorie 3: Kvinne 82 år beskriver hvordan hun i delirium klarte å orientere seg ved hjelp av omgivelsene utenfor sykehusvinduet:
«Jeg så ut av vinduet og så dette fjellet. Jeg husker at utsikten forvirret meg. Plutselig forsto jeg hvilket fjell det var og klarte ved hjelp av dette å finne ut hvilket sykehus jeg befant meg på.» (4)
Forskning har vist at det er mulig å forebygge en tredjedel av alle tilfeller av delirium. Pasienter med høy risiko for å utvikle delirium må vies ekstra oppmerksomhet (16). Nylig publiserte data viser hvordan pasienter over 80 år opplevde forstyrrelser i søvn-, hvile- og aktivitetsmønster postoperativt.
I denne studien utførte vi både subjektive og objektive målinger av søvn i fem postoperative dager. Det fremgår tydelig av resultatene hvordan pasientene opplevde redusert og avbrutt søvn etter både aortaklaffkirurgi (SAVR) og kateterbasert aortaklaffimplantasjon (TAVI). I tillegg sov pasientene mer på dagtid enn om natten, noe som igjen førte til inaktivitet (27).
Behandle delirium
Behandling av delirium inneholder hovedsakelig to komponenter: behandling av underliggende årsak(er) og tilrettelegging av miljøet rundt pasienten. Med kartlegging og behandling av de antatt akutt underliggende årsakene mener vi for eksempel å sikre adekvat oksygeninnhold i blodet, tilfredsstillende ernæring og væskebalanse samt normale naturlige funksjoner som tarm- og blærefunksjon (16). Videre bør utløsende faktorer ivaretas, som medisinering, smertelindring, infeksjoner og søvnforstyrrelser (28).
Den andre komponenten er å tilrettelegge miljøet rundt pasienten (16). Pasientens evne til orientering fremmes ved å tilstrebe tilstrekkelig nattesøvn, rolige og oversiktlige omgivelser samt lett synlig kalender og klokke i pasientrommet. I tillegg må sansesvikt korrigeres med velfungerende briller og høreapparat (29). Kommunikasjon og informasjon er viktig når delirium skal behandles (29). Det å snakke med pasienten om årsaken til sykehusinnleggelsen og hvilken rolle du som sykepleier har, er bedre enn å spørre vedkommende om han vet hvor han er, eller hvem du er.
Trygghet er et nøkkelord i arbeidet med pasienter med delirium. Dersom det er mulig at pasienten får enerom, og at pårørende kan være mest mulig til stede, kan det bidra til å øke tryggheten til pasienter med delirium. Likevel har noen pasienter behov for fastvakt. Mobilisering er også et tiltak i behandling av delirium (30).
Vår kliniske erfaring viser at det er mulig å mobilisere pasienter på eller over 80 år tidlig etter hjertekirurgi. For en nylig hjerteoperert pasient kan det å sitte oppe i en stol bidra til å øke oksygenering og perfusjon, og det kan forbedre orienteringen (23). Likevel kan mobilitet bli påvirket av medisinsk-teknisk utstyr og bruk av urinkateter. Bruk av permanent urinkateter må derfor vurderes nøye og seponeres så fort det er forsvarlig.
I noen tilfeller kan det være aktuelt å benytte farmakologisk behandling. Dette gjelder særlig pasienter som opplever hallusinasjoner, er utagerende og representerer en fare for seg selv og andre. Lavdosenevroleptika (haloperidol) kan brukes for å korrigere en slik uønsket endring i persepsjon og atferd. Antipsykotisk behandling (olanzapin, risperidon) er forsøkt som behandling, men det finnes ikke tilstrekkelig evidens som viser at legemidler reduserer symptomer, omfang eller lengden av deliriumstilstanden. Imidlertid må det tas i betraktning at bruk av antipsykotiske legemidler kan forlenge et delirium og har vist å forverre kognitiv og fysisk funksjonssvikt hos pasienter med Alzheimer (16).
Oppsummering
Delirium er en tilstand karakterisert ved akutt forandring og fluktuerende endringer av mental funksjon med uoppmerksomhet og endret bevissthetsnivå. Ettersom flere eldre pasienter får tilbud om avansert hjertebehandling, er det viktig at sykepleiere kjenner til predisponerende og utløsende faktorer for delirium, slik at pasienter som er i risikosonen, kan identifiseres og behandles. Kjennskap til de ulike formene for delirium – hyperaktiv, hypoaktiv og blandet – kan bidra til å optimalisere pleien som sykepleiere utøver.
Referanser
1. European Delirium Association, American Delirium Society. The DSM-5 criteria, level of arousal and delirium diagnosis: inclusiveness is safer. BMC Med 2014;12:141.
2. Lauck SB, Kwon JY, Wood DA et al. Avoidance of urinary catheterization to minimize in-hospital complications after transcatheter aortic valve implantation: An observational study. Eur J Cardiovasc Nurs 2017:1474515117716590. DOI: 10.1177/1474515117716590. 27.06.2017.
3. Inouye SK, Foreman MD, Mion LC, Katz KH, Cooney LM Jr. Nurses' recognition of delirium and its symptoms: comparison of nurse and researcher ratings. Arch Intern Med 2001;161(20):2467–73.
4. Instenes I, Gjengedal E, Eide LS, Kuiper KK, Ranhoff AH, Norekval TM. «Eight days of nightmares …... » – Octogenarian patients' experiences of postoperative delirium after Transcatheter or Surgical Aortic Valve Replacement. Heart Lung Circ 2017. DOI: 10.1016/j.hlc.2017.02.012.12.04.2017.
5. Mangusan RF, Hooper V, Denslow SA, Travis L. Outcomes associated with postoperative delirium after cardiac surgery. Am J Crit Care 2015;24(2):156–63.
6. Eide LS, Ranhoff AH, Fridlund B, Haaverstad R, Hufthammer KO, Kuiper KK et al. Readmissions and mortality in delirious versus non-delirious octogenarian patients after aortic valve therapy: a prospective cohort study. BMJ Open 2016;6(10):e012683.
7. Eide LS, Ranhoff AH, Fridlund B, Haaverstad R, Hufthammer KO, Kuiper KK et al. Delirium as a predictor of physical and cognitive function in individuals aged 80 and older after Transcatheter Aortic Valve Implantation or Surgical Aortic Valve Replacement. J Am Geriatr Soc 2016;64(6):1178–86.
8. Koster S, Hensens AG, Schuurmans MJ, van der Palen J. Consequences of delirium after cardiac operations. The Annals of Thoracic Surgery 2012;93(3):705–11.
9. Saczynski JS, Marcantonio ER, Quach L, Fong TG, Gross A, Inouye SK et al. Cognitive trajectories after postoperative delirium. N Engl J Med 2012;367(1):30–9.
10. Rudolph JL, Boustani M, Kamholz B, Shaughnessey M, Shay K, American Delirium Society. Delirium: a strategic plan to bring an ancient disease into the 21st century. J Am Geriatr Soc 2011;59 Suppl 2:S237–40.
11. Pauley E, Lishmanov A, Schumann S, Gala GJ, van Diepen S, Katz JN. Delirium is a robust predictor of morbidity and mortality among critically ill patients treated in the cardiac intensive care unit. Am Heart J 2015;170(1):79–86, e1.
12. Dahlke S, Phinney A. Caring for hospitalized older adults at risk for delirium: the silent, unspoken piece of nursing practice. J Gerontol Nurs 2008;34(6):41–7.
13. Hshieh TT, Yue J, Oh E, Puelle M, Dowal S, Travison T et al. Effectiveness of multicomponent nonpharmacological delirium interventions: a meta-analysis. JAMA Intern Med 2015;175(4):512–20.
14. Siddiqi N, Harrison JK, Clegg A, Teale EA, Young J, Taylor J et al. Interventions for preventing delirium in hospitalised non-ICU patients. Cochrane Database Syst Rev. 2016;3:CD005563.
15. Inouye SK, Westendorp RG, SaczynskiSaczynski JS. Delirium in elderly people. Lancet. 2014;383(9920):911–22.
16. Kukreja D, Gunther U, Popp J. Delirium in the elderly: Current problems with increasing geriatric age. Indian J Med Res 2015;142(6):655–62.
17. Maclullich AM, Ferguson KJ, Miller T, de Rooij SE, Cunningham C. Unravelling the pathophysiology of delirium: a focus on the role of aberrant stress responses. J Psychosom Res 2008;65(3):229–38.
18. Eide LS, Ranhoff AH, Fridlund B, Haaverstad R, Hufthammer KO, Kuiper KK et al. Comparison of frequency, risk factors, and time course of postoperative delirium in octogenarians after transcatheter aortic valve implantation versus surgical aorticaortic valve replacement. Am J Cardiol 2015;115(6):802–9.
19. Lipowski ZJ. Delirium updated. Compr Psychiatry 1980;21(3):190–6.
20. Inouye SK, van Dyck CH, Alessi CA, Balkin S, Siegal AP, Horwitz RI. Clarifying confusion: the confusion assessment method. A new method for detection of delirium. Ann Intern Med 1990;113(12):941–8.
21. van Velthuijsen EL, Zwakhalen SM, Warnier RM, Mulder WJ, Verhey FR, Kempen GI. Psychometric properties and feasibility of instruments for the detection of delirium in older hospitalized patients: a systematic review. Int J Geriatr Psychiatry 2016;31(9):974–89.
22. Wong CL, Holroyd-Leduc J, Simel DL, Straus SE. Does this patient have delirium?: value of bedside instruments. JAMA 2010;304(7):779–86.
23. Ranhoff AH. Delirium (akutt forvirring) I: Kirkevold M, Brodtkorb K, Ranhoff AH (red.). Geriatrisk sykepleie: God omsorg til den gamle pasienten. Oslo: Gyldendal Akademisk; 2015. s. 452–62.
24. Smulter N, Lingehall HC, Gustafson Y, Olofsson B, Engstrom KG. Validation of the Confusion Assessment Method in detecting postoperative delirium in cardiac surgery patients. Am J Crit Care 2015;24(6):480–7.
25. MacLullich AM. 4AT – Rapid assessment test for delirium 2011. Tilgjengelig fra: http://www.the4at.com/ (nedlastet 23.02.2017).
26. Evensen S, Forr T, Al-Fattal A, de Groot C, Lønne G, Gjevjon E et al. Nytt verktøy for å oppdage delirium og kognitiv svikt. Tidsskr Nor Legeforen 2016(136):299–300.
27. Amofah HA, Brostrom A, Fridlund B, Bjorvatn B, Haaverstad R, Hufthammer KO et al. Sleep in octogenarians during the postoperative phase after transcatheter or surgical aortic valve replacement. Eur J Cardiovasc Nurs 2016;15(2):168–77.
28. Irwin SA, Pirrello RD, Hirst JM, Buckholz GT, Ferris FD. Clarifying delirium management: practical, evidenced-based, expert recommendations for clinical practice. J Palliat Med 2013;16(4):423–35.
29. Delirium: Diagnosis, prevention and management. London: National Clinical Guideline Centre – Acute and Chronic Conditions; juli 2010.
30. Nydahl P, Sricharoenchai T, Chandra S, Kundt FS, Huang M, Fischill M et al. Safety of patient mobilization and rehabilitation in the ICU: Systematic review with meta-analysis. Ann Am Thorac Soc 2017;14(5):766–77.
31. American Psychiatric Association. Diagnostic and statistical manual of mental disorders. Virginia, USA: American Psychiatric Association; 2014.
32. Arora RC, Djaiani G, Rudolph JL. Detection, prevention, and management of delirium in the critically ill cardiac patient and patients who undergo cardiac procedures. Can J Cardiol 2017;33(1):80–7.
33. Hollinger A, Siegemund M, Goettel N, Steiner LA. Postoperative delirium in cardiac surgery: An unavoidable menace? J Cardiothorac Vasc Anesth 2015;29(6):1677–87.
34. Koster S, Hensens AG, Schuurmans MJ, van der Palen J. Risk factors of delirium after cardiac surgery: A systematic review. Eur J Cardiovasc Nurs 2011;10(4):197–204.
Hvis sykepleierne kjenner tegnene på delirium hos eldre pasienter på hjerteavdelingen, kan de lettere forebygge og behandle tilstanden.
Marit Waag
,
Dette er kjent frå geriatrisk avdeling. Likevel, ein klarer ikkje å ta seg godt nok av pasientar i delirium. Desse pasientane er svært arbeidskrevende og utfordrande å jobbe med. Mange av desse har behov for fastvakt. Å få kvalifiserte fastvakter er også ei underestimert utfordring, det er aldri nokon konkurranse om å få ei slik vakt. Det fysiske miljøet i ei hektisk medisinsk avdeling er heller ikkje lagt til rette for god ikkje kjemisk behandling, men for all del, viktig at tilstanden blir avdekt og at sjukepleiarar også ved hjarteavdelingar kjenner til symptoma og av lege må ein kunne forlage at rette medikament i rett dose blir forordna.
Stadig flere eldre får tilbud om avansert hjertebehandling. Sykepleiere på hjerteavdelingen vil møte flere eldre pasienter med delirium. Forskning viser at ikke-farmakologiske intervensjoner gir de beste resultatene når tilstanden forebygges og behandles. Artikkelen drøfter risikofaktorer og forebyggende tiltak ved delirium hos eldre pasienter innlagt på hjerteavdelingen og gir eksempler på hvordan pasienter opplever å ha delirium.
– Tenk fallforebygging tidlig
– Sykepleiere er viktige bidragsytere i fallforebygging, sier fysioterapeut Maria Bjerk. Hun har fire favorittøvelser sykepleiere kan instruere sine pasienter i, både hjemme og på institusjon.
Hvordan kan vi organisere akutte helsetjenester på en god måte?

Formålet med KAD er å øke andelen pasienter som mottar helsetjenester i sitt eget lokalmiljø, forbedre integrering og koordinering av tjenester på tvers av helsetjenestenivåer og fokusere på allmennlegetjenester fremfor spesialisthelsetjenester.
På den måten vil KAD kunne avlaste presset på sykehusene i møte med fremtidens økende etterspørsel etter helsetjenester (1).
Fra 1. januar 2016 ble tilbudet lovpålagt, og 1. januar 2017 ble også psykisk helse og rus inkludert.
Kommunene organiserer tilbudet ulikt
KAD er organisert svært forskjellig i de ulike kommunene. Noen KAD er opprettet som interkommunale samarbeidsavdelinger, mens 28,5 prosent av kommunene har planer om å etablere og drifte KAD alene.
Antallet senger varierer fra 0,6 senger ved den minste enheten til 73 senger ved den største.
Antallet senger varierer fra 0,6 senger ved den minste enheten til 73 senger ved den største. Noen KAD er lokalisert inne på sykehjem, mens andre er på legevakter, sykehus eller i dedikerte lokalmedisinske sentra eller helsehus.
Det er stor variasjon når det gjelder legebemanning, tilgang på diagnostiske verktøy og behandlingstilbud. Felles er at alle enhetene har sykepleiedekning hver dag hele døgnet og legevisitt på hverdager (2).
KAD skal ha minst like god kvalitet som sykehus
Kravet fra myndighetene er at KAD-tilbudet skal være av samme eller bedre kvalitet enn på sykehus. Forskning viser at pasienter erfarer at kvaliteten og sikkerheten ved KAD er like god som på sykehus.
Pasientene beskriver KAD som hjemmekoselig, rolig og fredelig med en personsentrert tilnærming.
Pasientene beskriver KAD som hjemmekoselig, rolig og fredelig med en personsentrert tilnærming (3). Likevel fremhever de også forbedringsmuligheter, spesielt når det gjelder utskriving og overføring til hjemmet (4).
Det samsvarer med funn fra sykestuer og intermediæravdelinger – liknende lokale døgnkontinuerlige helsetjenestetilbud med noe utvidet funksjonsområde (5, 6).
Noen fastleger er skeptiske
Noe av kritikken mot KAD er at opprettelsen er basert på et politisk vedtak og ikke på en medisinskfaglig vurdering av hva som er mest hensiktsmessig med tanke på kvalitet og pasientsikkerhet.
Funn fra sykestuer og intermediæravdelinger viser at behandling lokalt ikke representerer en helserisiko.
Fastleger, som sammen med legevaktsleger og leger på sykehjem henviser pasienter til KAD, beskriver for eksempel at de er skeptiske til KAD-tilbudet og om slike enheter kan tilby sikre tjenester av god kvalitet (7).
Funn fra sykestuer og intermediæravdelinger viser at behandling lokalt ikke representerer en helserisiko, målt som blant annet dødelighet, reinnleggelser og funksjonsnivå (8–10). Liknende studier fra KAD er ikke presentert.
SYKAD-studien gjennomføres i Østfold
Vi vil her presentere bakgrunnen for en nylig oppstartet randomisert kontrollert studie i Østfold fylke (SYKAD), som har til hensikt å sammenlikne effektivitet og kvalitet ved KAD og ved sykehus.
Østfold fylke har om lag 290 000 innbyggere. Av totalt 18 kommuner tilhører 17 Sykehuset Østfolds nedslagsfelt. Disse kommunene samarbeider om drift av fem KAD; de etablerte to i 2012 og tre i 2013. Tabell 1 gir en oversikt over de ulike enhetene.

Nasjonalt er KAD-ene pålagt å rapportere inn sin aktivitet. Registerdata fra Østfold viser at det i 2014 var totalt 2032 opphold fordelt på 6983 liggedager registrert ved de fem KAD-ene i Østfold. Tallet steg til 2675 opphold fordelt på 9951 liggedager i 2018.
Det støtter evalueringer som viser at trenden er at KAD-ene blir mer brukt etter hvert som den innleggende legen blir mer kjent med tilbudet (11). Gjennomsnittlig liggetid har variert fra 2,2 til 5,5 dager i hele perioden.
Det er færre sykehusinnleggelser av eldre
Ifølge oppholdsregistreringsskjemaene ville 85,9 prosent av pasientene blitt henvist til behandling på sykehus dersom KAD-tilbudet ikke eksisterte, mens 3,4 prosent ville blitt sendt hjem.
En registerdatastudie publisert i 2016 viste en reduksjon i antall sykehusinnleggelser for eldre pasienter, spesielt der KAD var samlokalisert med legevakt.
Studien påpeker behovet for ytterligere studier som fokuserer på kostnader, helsestatus og andre utfallsmål i skjæringspunktet mellom sykehus og de kommunale enhetene (12).
Studien inkluderer 500 pasienter
SYKAD-studien er et doktorgradsprosjekt med et randomisert kontrollert design. Etter at legevaktslegen har vurdert at pasienten kan legges inn på KAD, trekkes en konvolutt som viser om pasienten skal til KAD eller til sykehus.
Vi skal inkludere totalt 500 pasienter, henholdsvis 160 til sykehus og 340 til KAD. Vi skal sammenlikne en rekke utfallsmål, som pasientopplevd helse, 30-dagers dødelighet eller sykelighet, reinnleggelser, kostnader og pasienterfaringer.
Studien er kompleks og involverer fem legevakter, fem KAD-avdelinger samt Sykehuset Østfold.
Studien er kompleks og involverer fem legevakter, fem KAD-avdelinger samt Sykehuset Østfold – spesielt akuttmottak, men også behandlende avdelinger.
Etter tre års søknadsprosess har vi fått midler fra Stiftelsen Dam (tidligere Extrastiftelsen) i samarbeid med Landsforeningen for hjerte- og lungesyke (LHL) til stipendiatstillingen og fra Fylkesmannen i Østfold til studiemedarbeidere.
Informasjon til alle involverte har vært en omstendelig prosess, som stipendiaten har stått for alene. Som veiledere stiller Tron Anders Moger og Hilde Lurås (professorer ved Universitetet i Oslo) samt Ann-Chatrin Leonardsen (hovedveileder, førsteamanuensis og forsker ved Høgskolen i Østfold og Sykehuset Østfold).
Konklusjon
Vi ønsker med denne artikkelen å presentere bakgrunnen for en omfattende studie som er etterspurt på nasjonalt nivå. Planlegging av helsetjenesteorganisering i Norge er lagt på politisk nivå.
For å utnytte KAD-sengene optimalt er det viktig at innleggende lege og pasienter har tillit til at det er god kvalitet. Vår studie vil gi kunnskap om kvaliteten, som eventuelt også kan benyttes til kvalitetsforbedring.
Referanser
1. St.meld. nr. 47 (2008–2009). Samhandlingsreformen – Rett behandling – på rett sted – til rett tid. Oslo: Helse- og omsorgsdepartementet; 2009. Tilgjengelig fra: https://www.regjeringen.no/no/dokumenter/stmeld-nr47-2008-2009-/id567201/ (nedlastet 01.09.2020).
2. Skinner M. Døgnåpne kommunale akuttenheter: en helsetjeneste-modell med rom for lokale organisasjonstilpasninger. Tidsskrift for omsorgsforskning. 2015;1(2).
3. Leonardsen A, del Busso L, Grøndahl V, Ghanima W, Barach P, Jelsness-Jørgensen L. A qualitative study of patient experiences of decentralized acute healthcare services. Scndinavian Journal of Primary Health Care. 2016;34(3):317–24. DOI: 10.1080/02813432.2016.1222200
4. Leonardsen A. Experiences with decentralized acute healthcare services from different stakeholders' perpsectives. A mixed methods study (doktoravhandling). Oslo: Universitetet i Oslo; 2017.
5. Lappegard Ø, Hjortdahl P. Perceived quality of an alternative to acute hospitalization: an analytical study at a community hospital in Hallingdal, Norway. Social Science & Medicine. 2014;119:27–35. DOI: 10.1016/j.socscimed.2014.08.014
6. Johannessen A. The role of an intermediate unit in a clinical pathway. Tilgjengelig fra: https://omsorgsforskning.brage.unit.no/omsorgsforskning-xmlui/handle/11250/2486886
7. Leonardsen A, Del Busso L, Grøndahl V, Ghanima W, Jelsness-Jørgensen L. General practitioners' perspectives on referring patients to decentralized acute health care. Fam Pract. 2016;6:709–14. DOI: 10.1093/fampra/cmw087
8. Aaraas I. Sykestuer i Finnmark. En studie av bruk og nytteverdi. Tromsø: Institutt for samfunnsmedisin; 1998.
9. Lappegard Ø, Hjortdahl P. Acute admissions to a community hospital- are there health consequences? Results from a randomized controlled trial in Hallingdal, Norway. BMC Fam Pract. 2014;15:198. DOI: 10.1186/s12875-014-0198-1
10. Garåsen H, Windpoll R, Johnsen R. Intermediate care at a community hospital as an alternative to prolonged general hospital care for elderly patients: a randomised controlled trial. BMC Public Health. 2007;7(68). DOI: 10.1186/1471-2458-7-68
11. Deloitte. Undersøkelse om bruken av øyeblikkelig hjelp døgnopphold i kommunene. Erfaringer fra kommuner med etablerte tilbud. Oslo: Helsedirektoratet; 2014. Tilgjengelig fra: https://omsorgsforskning.brage.unit.no/omsorgsforskning-xmlui/handle/11250/2485714 (nedlastet 01.09.2020).
12. Swanson J, Hagen T. Reinventing the community hospital: a retrospective population-based cohort study of a natural experiment using register data. BMJ Open. 2016;6. DOI: 10.1136/bmjopen-2016-012892
Kommunale akutte døgnenheter (KAD) skal avlaste presset på sykehusene i møte med fremtidens økende etterspørsel etter helsetjenester.
Nytenkning må til for å skaffe nok praksisplasser
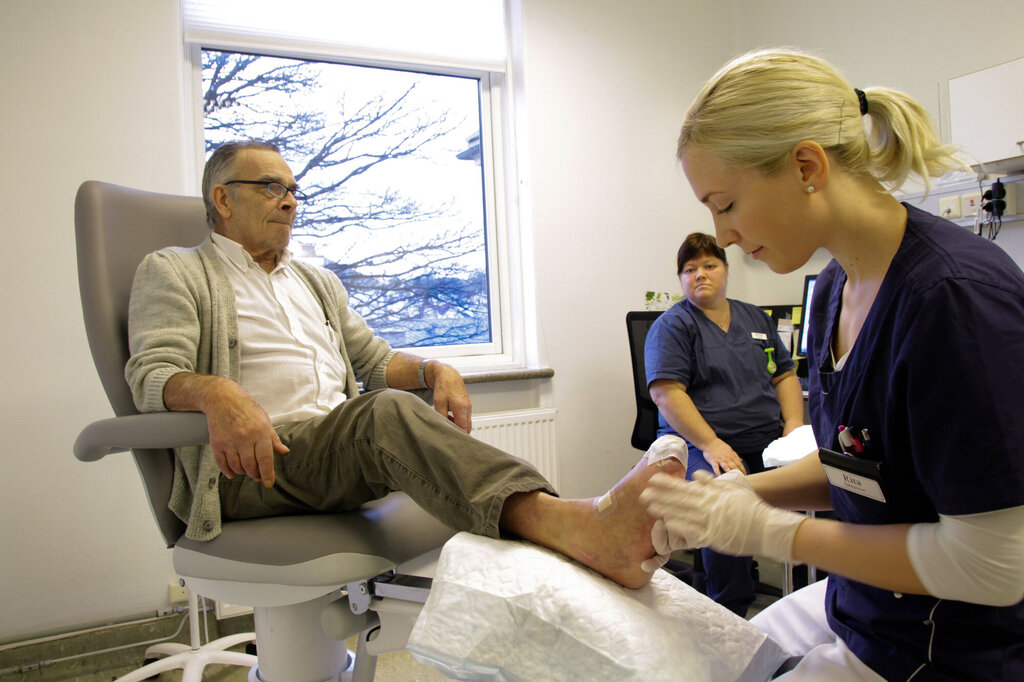
Å ha tilgang til et tilstrekkelig antall praksisplasser for sykepleierstudenter har de siste årene vært en krevende øvelse for utdanningene.
De nye nasjonale retningslinjene for sykepleierutdanninger (1) endrer søkelyset for praksisstudier fra hvilken type arena praksisstudiene kan gjennomføres ved, til at studentene skal oppnå de definerte læringsutbyttene uavhengig av praksissted.
Høsten 2018 gjennomførte sykepleierstudenter ved Høgskolen i Østfold praksisstudier i medisinsk sykepleie på helsehus og praksisstudier i kirurgisk sykepleie i hjemmebaserte tjenester, på korttidsavdelinger og poliklinikker.
Bakgrunnen for studien
Den medisinske og teknologiske utviklingen med en overgang fra døgnbehandling til dag- og poliklinisk behandling har medført en reduksjon i omfanget av døgnplasser på sykehus både internasjonalt og nasjonalt (2, 3).
Gjennom samhandlingsreformen (4) har kommunehelsetjenesten fått ansvaret for dårligere pasienter med sammensatte og komplekse tilstander da pasientene fortrinnsvis skal behandles i hjemmet eller nær sitt hjemsted.
Samtidig gir EU-direktivene 2005/36/EF og 2013/55/EU (5, 6) sterke føringer for innholdet i sykepleierutdanningen gjennom krav til klinisk undervisning i sykepleie innen generell medisin og kirurgi samt medisinske og kirurgiske spesialiteter.
Statistisk sentralbyrå (SSB) anslår at det vil være et underskudd av sykepleiere i 2035 på nærmere 23 000 (7). Med bakgrunn i et stort behov for å utdanne sykepleiere har antallet sykepleierstudenter på landsbasis økt med cirka 7 prosent (8), og dermed også behovet for flere og ulike typer praksisplasser.
I en periode med pandemi, slik vi nå er i med covid-19 (9), er ulike og alternative typer praksisplasser i tillegg akutt økende for at vi skal få utdannet et tilstrekkelig antall sykepleiere til normert tid. Sykepleiere det er et prekært behov for.
Pilotprosjekt ble gjennomført
Høsten 2018 gjennomførte Høgskolen i Østfold et pilotprosjekt der praksisstudier i medisinsk og kirurgisk sykepleie ble gjennomført på alternative arenaer.
Praksisstudier med vekt på kirurgisk sykepleie ble gjennomført med fire uker i poliklinikker i spesialisthelsetjenesten og fire uker i kommunehelsetjenestens hjemmebaserte tjenester eller i en korttidsavdeling, eller åtte uker ved kommunal legevakt.
Praksisstudier med vekt på medisinsk sykepleie ble gjennomført på helsehus i kommunehelsetjenesten.
Hensikten med studien
Hensikten med intervjustudien var å få innsikt i hvilke erfaringer sykepleierstudenter og deres praksisveiledere har med å gjennomføre praksisstudier der oppmerksomheten er flyttet fra arenaer til læresituasjoner for å oppnå læringsutbyttene for praksisperioden.
Metode og utvalg
Studien hadde et kvalitativt beskrivende design. Totalt 24 studenter og 30 praksisveiledere deltok i å gjennomføre alternative praksisstudier.
Sisteforfatteren forespurte alle via e-post om de ønsket å delta i gruppeintervju, og de fikk tilsendt informasjonsskriv med samtykkeskjema. Totalt samtykket elleve studenter og seks veiledere til å delta i gruppeintervju.
Datainnsamling
Intervjuguiden besto av åpne spørsmål. Deltakerne ble bedt om å fortelle hvilke læresituasjoner de hadde erfart, hva som ble vektlagt i praksisperioden, hva som hadde fremmet mulighetene for å nå læringsutbyttene, hva som hadde vært utfordrende for å nå læringsutbyttene, og eventuelt andre forhold av betydning for fremtidig gjennomføring av alternative praksisstudier.
Vi gjennomførte fire gruppeintervjuer og ett individuelt intervju. Seks studenter som hadde praksisstudier i medisinsk sykepleie, og fem studenter i kirurgisk sykepleie deltok.
Av de seks praksisveilederne som deltok, kom tre fra helsehus, en fra korttidssenter, en fra poliklinikk og en fra hjemmebaserte tjenester. Intervjuene varte fra 30 til 60 minutter, gjennomsnittlig 43 minutter.
Dataanalysen
Vi analyserte dataene med konvensjonell innholdsanalyse i tråd med trinnene til Hsieh og Shannon (10). Intervjuene ble transkribert ord for ord. Første- og sisteforfatterne leste intervjuene hver for seg. Ord og setninger som ble oppfattet som sentrale i teksten, ble markert.
Vi utviklet koder basert på den markerte teksten. Kodene ble sammenliknet for å se etter likheter og ulikheter. Koder som handlet om det samme, dannet en kategori. Alle forfatterne diskuterte prosessen med å sortere kodene og utvikle kategorier i fellesskap.
Materialet ble lest og analysert for nyanser. Vi vurderte koder, underkategorier og kategorier kritisk og diskuterte dem til vi oppnådde konsensus. Deretter valgte vi ut sitater for å beskrive kategoriene, og for å sikre at analysen ble troverdig.
Etiske overveielser
Prosjektet ble godkjent av Norsk senter for forskningsdata, referansenummer 651675, og fulgte Helsinkideklarasjonens forskningsetiske retningslinjer (11). Deltakerne fikk muntlig og skriftlig informasjon om studien. De som ønsket å delta, undertegnet skriftlig informert samtykke.
Resultater
Vi identifiserte tre kategorier: «Brutte forventninger», «En positiv overraskelse» og «Veien videre».
Både studenter og praksisveiledere beskrev studentens skuffelse over praksisplasseringen i kategorien «Brutte forventninger». Samtidig kom det frem at enkelte studenter og deres praksisveiledere erfarte at praksisperioden, til tross for studentens første skuffelse, ble en positiv opplevelse, derav kategorien «En positiv overraskelse».
Kategorien «Veien videre» beskriver studentenes og veiledernes ønsker om hva som bør legges til rette for at alternative praksisstudier skal føre til læring i samsvar med læringsutbyttene.
«Brutte forventninger»
Studentene hadde sterke forventninger om å få gjennomføre praksisstudiene på sykehus. Studentene og praksisveilederne beskrev den påfølgende skuffelsen når disse praksisstudiene skulle gjennomføres i kommunehelsetjenesten, som en hemmende faktor for læring:
«Ja, jeg hadde jo store forventninger, så jeg ble jo litt skuffet da jeg fant ut at jeg skulle på et korttidssenter i kommunen. Alle lærerne vi snakket med, sa at det kommer til å bli veldig bra. Men da jeg kom dit, så ble jeg veldig skuffet fordi det var ikke noe kirurgisk der.» (Student)
Studentene hadde sterke forventninger om å få gjennomføre praksisstudiene på sykehus.
Studentene syntes det ble mye stell
Studentene erfarte at lærerne snakket varmt om det å gjennomføre praksisstudiene i medisinsk og kirurgisk sykepleie i kommunehelsetjenesten. Men de opplevde at informasjonen fra skolen ikke samsvarte med erfaringene de fikk i praksisperioden.
Forelesningene i forkant hadde dreid seg mye om sykehus, og arbeidskravet handlet om systemer på sykehus. Studentene ble møtt av sykepleiere i praksisfeltet som var overrasket over at studentene skulle lære kirurgisk og medisinsk sykepleie utenfor sykehuset.
Studentene opplevde at det manglet aktuelle læresituasjoner i hjemmesykepleien da de ikke møtte «kirurgiske pasienter», men beskrev samtidig at de hadde fjernet suturer. Studentene beskrev at det generelt sett ble mye stell:
«Det var liksom det vi gjorde, noe sår og noe sting. Ellers så var det ingenting sånn i forhold til læringsutbytte, da.» (Student)
Noen faktorer hemmet læringen
Studentene beskrev at det var hemmende for læringen når praksisveilederen og læreren ikke var forberedt, at praksisveilederen var vanskelig tilgjengelig, at de ikke slapp til i læresituasjoner, og når miljøet på praksisstedet var lite inkluderende.
Studentene syntes det var frustrerende å komme til samme type arena som de hadde vært på i første studieåret. Det føltes som en repetisjon uten nye læringsmuligheter.
Studentene syntes det var frustrerende å komme til samme type arena som de hadde vært på i første studieåret.
Både studenter som var i kirurgisk sykepleiepraksis, og praksisveiledere erfarte at en oppdeling av praksisperioden i fire uker ved poliklinikk og fire uker i kommunehelsetjenesten var uhensiktsmessig, da studentene så vidt rakk å komme i gang før de skulle skifte praksissted. Knapphet på tid ble beskrevet som hemmende for progresjonen:
«Du skal på to steder. Det er jo slitsomt å starte opp på et nytt sted og det er mye nytt å forholde seg til.» (Student)
«Sånn avdelingsmessig tror jeg ikke det er ønskelig å få studenter i fire uker én gang til. Fire uker er kort tid, altså.» (Praksisveileder)
«En positiv overraskelse»
Studentene beskrev at de ble positivt overrasket over å møte mange gode læresituasjoner som omhandlet medisinsk sykepleie i kommunehelsetjenesten.
Praksisveilederne beskrev at studentene fikk opp øynene for de gode læresituasjonene som samsvarte med læringsutbyttene for medisinsk sykepleiepraksis når skuffelsen over ikke å komme på sykehus, hadde lagt seg.
Studentene beskrev tilgjengelige læresituasjoner på helsehus som mer varierte enn det medstudenter hadde fortalt om fra sine erfaringer i den mer spesialiserte praksisarenaen på sykehusavdelinger.
Variasjon i læresituasjoner ble begrunnet med at studentene på helsehus møtte mange ulike pasientgrupper med varierte behandlingsformer. Både studenter og praksisveiledere uttrykte at dette mangfoldet fremmet læringen:
«Jeg føler egentlig at jeg har fått gjort veldig mye. Det har gått i generelle prosedyrer og mye sprøytestikking, både intramuskulært og subkutant.» (Student)
«På helsehuset har vi mange typer pasienter, fra psykiatri til palliative senger – veldig bredt felt, så du kommer innom mye.» (Praksisveileder)
Hospitering bidro til variasjon
Studenter og praksisveiledere ga uttrykk for at muligheten for hospitering bidro til å nå læringsutbyttene, og da særlig innen kirurgisk sykepleie, fordi hospiteringen ga dem erfaring med flere og aktuelle pasientgrupper og læresituasjoner:
«Jeg gikk inn på grønn sone og spurte om jeg kunne være med inn på operasjon. Så snakket vi litt med operatørene og med anestesisykepleierne. Og så fikk jeg lov til det.» (Student)
«Men så fikk jeg hospitere, så da gikk jeg innom palliative pasienter og rehabiliterende pasienter. Så har jeg også fått vært på legevakt, der jeg har jobbet med yngre, mest barn og ungdom, så et bredt spekter. Absolutt.» (Student)
Støtte var viktig for å nå læringsutbyttene
Studentene beskrev at det var viktig med støtte fra praksisveilederne, praksisveiledere som viste interesse, som var positive og la til rette for læresituasjoner i samsvar med læringsutbyttene, for å nå læringsutbyttet.
En opplevelse av å være inkludert i arbeidsmiljøet og samtidig være student var også en viktig erfaring. Praksisveilederne beskrev at det var essensielt å justere studentens ukeplaner etter situasjonen, og at det måtte være tid til veiledning. De erfarte at det påvirket studentenes læring at de var tilgjengelige for dem under praksisperioden:
«Veilederen min var veldig flink. Og alle sykepleierne som jobbet på den avdelingen, var veldig flinke til å inkludere meg.» (Student)
«Jeg jobber redusert, så jeg vil helst være sammen med studenten de dagene, ellers så blir det veldig vanskelig å vurdere.» (Praksisveileder)
«Veien videre»
Studenter og praksisveiledere uttrykte at det har stor betydning med informasjon i forkant av praksisperioder, og at denne informasjonen må være i samsvar med hva de kommer til å møte. De presiserte at det er viktig at alle impliserte parter får den samme informasjonen.
Praksisstedene og praksisveilederne må få informasjon om læringsutbyttene for praksisperioden og være kjent med at studentene kommer. De uttrykte at både høyskoler og praksissted må være oppdatert på læringsutbytter og læresituasjoner:
«Da må ledelsen på helsehuset få konkret beskjed om hva vi skal lære.» (Student)
«Jeg vet ikke om dere kunne ha kommet fra høyskolen i forkant og hatt informasjonsmøte med oss og sagt noe kort om hva emneplanen innebærer, og hva vi skal fokusere mest på.» (Praksisveileder)
Arbeidskrav må tilpasses læringen
Studentene uttalte at praksisperioden ikke må benevnes som praksis i medisinsk og kirurgisk avdeling, men som hva læringsutbyttene for praksisperioden skal være. Undervisning og arbeidskrav må tilpasses læringsutbyttene for praksisperioden og ikke arenaen for gjennomføring:
«Det var masse undervisning for dem som skulle ha sykehuspraksis. Jeg synes dere kan sette opp to arbeidskrav. Ikke bare fokusere på sykehuset.» (Student)
Videre uttrykte studentene at informasjon om tildeling av praksisplass må være tydelig og komme i god tid. Det var dessuten et ønske om at studentene kunne melde seg til å gjennomføre alternative praksisstudier:
«Da tenker jeg sånn at kanskje dere bør spørre, er det noen som kunne tenke seg en sånn type praksis?» (Student)
Hensyn må tas til hver enkelt student
Både studenter og praksisveiledere erfarte at det burde tas hensyn til studentenes forutsetninger som arbeidserfaring og tidligere praksissted når de fordeler praksisplasser, for at læringsutbyttet skal bli så godt som mulig:
«Det kommer veldig an på pasientgruppen og studenten. Hvor mye erfaring de har fra før. Jeg vil tro at det kan bli ganske kjedelig på min avdeling akkurat nå, hvis det er en student som har mye erfaring fra før. Da tror jeg ikke utbyttet kommer til å bli så stort.» (Praksisveileder)
Diskusjon
Studien viser at både studenter og praksisveiledere beskriver at det var et sprik mellom studentenes forventninger til praksisstudiene og realitetene de møtte. Studentene ønsket å gjennomføre praksisstudier i medisinsk og kirurgisk sykepleie på sykehus.
Dette ønsket er i tråd med studien til Bisholt og medarbeidere, som viser at studenter har en oppfatning av at sykehus er en bedre læringsarena (12).
Det var et sprik mellom studentenes forventninger til praksisstudiene og realitetene de møtte.
Kommunehelsetjenesten får ofte en mer negativ omtale, blant annet at det er mange eldre, kronisk syke pasienter, mange ufaglærte ansatte, at de i liten grad får øvd på tekniske ferdigheter, at arbeidsbyrden er stor (13–15), og at de opplever få karrieremuligheter der (14).
I de nye nasjonale retningslinjene for helse- og sosialfagutdanningene er oppmerksomheten for læring flyttet fra hvor studentene skal lære, til hva de skal lære (1).
I denne studien uttrykker studenter og praksisveiledere at læresituasjoner knyttet til medisinsk sykepleie finnes både på helsehus, kommunale akutte døgnenheter (KAD), korttidsavdelinger på sykehjem og i hjemmebaserte tjenester i kommunehelsetjenesten. Dette synet er i samsvar med en nylig publisert fagartikkel (16).
Det var lite kirurgisk sykepleie i kommunehelsetjenesten
Læresituasjoner knyttet til kirurgisk sykepleie, derimot, ble i liten grad identifisert i hjemmebaserte tjenester og ved legevakt i kommunehelsetjenesten.
Dette faktumet kan skyldes at pasienter som gjennomgår kirurgiske inngrep, er på sykehus for deretter å skrives ut til hjemmet uten kontakt med kommunehelsetjenesten. Men det kan også diskuteres hva som defineres som «den kirurgiske pasienten».
I våre funn beskriver både studenter og veiledere læresituasjoner med fjerning av sting og stell av kirurgiske sår. Det tyder på at de har hatt befatning med kirurgiske pasienter. Andre oppgaver, pasientbehov eller problemer i postoperativ fase er ikke beskrevet.
Studentene ønsket en spesifikk arena
Studentenes ønsker om en spesifikk arena for praksisstudier innen medisinsk sykepleie, og særlig kirurgisk sykepleie, er problematisk. Sykepleierutdanningen endres fra høsten 2020 i tråd med nye nasjonale retningslinjer (1), der læringsutbyttene er sentrale for læring, ikke arenaene.
Det stilles krav til utdanningene om å være tydelige i informasjonen til praksisstedene og praksisveilederne om hva dette innebærer. Utdanningsinstitusjonene har også en viktig jobb å gjøre internt med å bli kjent med det endrede perspektivet på praksisstudier.
Tidligere studier har vist at nye begreper og bruken av disse må beskrives grundig for hver enkelt part for at alle involverte skal være forberedt for praksis (17–19).
Tett oppfølging gir bedre læring
I tillegg til utdanningens forberedelse av studenter før praksisstudier viser resultatene at lærere som følger opp fra utdanningen, praksisveilederens rolle og praksisstedets miljø er viktig for studentenes læring. Dette ser ut til å være uavhengig av om det er læringsutbytter eller arenaer som er sentrale.
Tidligere forskning viser at et godt samarbeid mellom læreren og praksisveilederen (20), en god relasjon mellom praksisveilederen og studenten (19, 21), opplevelsen av et støttende læringsmiljø (22) og det å bli inkludert i fellesskapet på praksisstedet (23) har stor betydning for i hvilken grad læringsutbyttene oppnås.
Kvaliteten på praksisstudiene avhenger av et godt, åpent og raust samarbeid mellom utdanning og praksis. Spørsmålet er om vi er gode nok til dette i dag?
Kvaliteten på praksisstudiene avhenger av et godt, åpent og raust samarbeid mellom utdanning og praksis.
Universitets- og høgskolerådets «Praksisprosjekt» anbefalte å forplikte samarbeidet gjennom samarbeidsavtaler, at utdanningsinstitusjonene og praksisarenaene samarbeider om å forberede praksisstudier gjennom blant annet å identifisere og tilrettelegge læringsaktiviteter i tråd med læringsutbyttebeskrivelsene (24).
I ny forskrift om sykepleierutdanningen forsterkes kravet om en veilederutdanning for praksisveiledere (1). Vi anser det som viktig å forskriftsfeste kvalitetskravene for praksisstudier, men like viktig er det at arbeidsgivere gir rom for opplæring av praksisveiledere, og at utdanningsinstitusjonene legger til rette for fleksible opplæringsløp for praksisveiledere.
Konklusjon
Studenters og praksisveilederes erfaringer med alternative praksisstudier avdekket at det var enkelt å identifisere læresituasjoner som omhandlet pasienter med behov for medisinsk sykepleie i kommunehelsetjenesten, mens det var vanskelig å identifisere den kirurgiske pasienten med behov for sykepleie utenfor sykehus.
Å flytte oppmerksomheten fra hvor studenter skal lære, til hva de skal lære, utfordrer både utdanningsinstitusjonene og praksisfeltet. Nytenkning og samarbeid må til i alle leddene for å møte et økende og til tider akutt behov for praksisplasser, slik vi nå erfarer med covid-19-pandemien.
Referanser
1. Forskrift 15. mars 2019 nr. 412 om nasjonal retningslinje for sykepleierutdanning. Tilgjengelig fra: https://lovdata.no/dokument/SF/forskrift/2019-03-15-412 (nedlastet 26.03.2020).
2. OECD/EU. Health at a glance: Europe 2018. State of health in the EU cycle. Paris: OECD publishing; 2018. Tilgjengelig fra: https://read.oecd-ilibrary.org/social-issues-migration-health/health-at-a-glance-europe-2018_health_glance_eur-2018-en#page3 (nedlastet 26.03.2020).
3. Statistisk sentralbyrå (SSB). Spesialisthelsetjenesten. Aktivitet og døgnplasser, etter tjenesteområde og helseforetak 2002–2018. SSB; 2019. Tilgjengelig fra: https://www.ssb.no/statbank/table/06922/tableViewLayout1/ (nedlastet 26.03.2020).
4. Lov 24. juni 2011 nr. 30 om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven). Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/2011-06-24-30?q=Helse%20og%20omsorgstjenesteloven (nedlastet 26.03.2020).
5. Europaparlamentet, Rådet for den europeiske union. Europaparlaments- og rådsdirektiv 2005/36/EF av 7. september 2005 om godkjenning av yrkeskvalifikasjoner (Yrkeskvalifikasjonsdirektivet). Europaparlamentet, Rådet for den europeiske union; 2011. Nr. 71, s. 1322–442. Tilgjengelig fra: https://lovdata.no/static/NLX3/32005l0036.pdf (nedlastet 26.03.2020).
6. Europaparlamentet, Rådet for den europeiske union. Directive 2013/55/EU of the European Parliament and of the Council of 20 November 2013 amending Directive 2005/36/ec on the recognition of professional qualifications and Regulation (EU) No 1024/2012 on administrative cooperation through the Internal Market Information System. Official Journal of the European Union; 2013. Tilgjengelig fra: http://data.europa.eu/eli/dir/2013/55/oj (nedlastet 26.03.2020).
7. Statistisk sentralbyrå (SSB). Arbeidsmarkedet for helse- og sosialpersonell fram mot år 2035. Dokumentasjon av beregninger med HELSEMOD. SSB; 2012. Rapportnr. 14/2012. Tilgjengelig fra: https://www.ssb.no/a/publikasjoner/pdf/rapp_201214/rapp_201214.pdf (nedlastet 03.06.2020).
8. Statistisk sentralbyrå (SSB). Studenter i høyere utdanning. 09504: Studenter på utvalgte utdanninger i høyere utdanning i Norge. Utdanningens lengde, innvandringskategori og kjønn 2011–2018. SSB; 2019. Tilgjengelig fra: https://www.ssb.no/statbank/table/09504/ (nedlastet 03.06.2020).
9. Forskrift 19. mars 2020. Midlertidig forskrift om gjennomføring av utdanninger regulert av rammeplan mv. i forbindelse med utbruddet av Covid-19. Tilgjengelig fra: https://www.regjeringen.no/no/dokumenter/brev-om-regelendring-for-praksis-i-hoyere-utdanning/id2694413/ (nedlastet 03.06.2020).
10. Hsieh H, Shannon SE. Three approaches to qualitative content analysis. Qual Health Res. 2005;15(9):1277–88. DOI: 10.1177/1049732305276687
11. Millum J, Wendler D, Emanuel EJ. The 50th anniversary of the Declaration of Helsinki: progress but many remaining challenges. JAMA. 2013;310(20):2143–4. DOI: 10.1001/jama.2013.281632
12. Bisholt B, Ohlsson U, Engström AK, Johansson AS, Gustafsson M. Nursing students’ assessment of the learning environment in different clinical settings. Nurse Educ Pract. 2014;14(3):304–10. DOI: 10.1016/j.nepr.2013.11.005
13. van Iersel M, Latour CHM, de Vos R, Kirschner PA, Scholte op Reimer WJM. Nursing students’ perceptions of community care and other areas of nursing practice – A review of the literature. Int J Nurs Stud. 2016; 61:1–19. DOI: 10.1016/j.ijnurstu.2016.05.011
14. van Iersel M, Latour CHM, de Vos R, Kirschner PA, Scholte op Reimer WJM. Perceptions of community care and placement preferences in first-year nursing students: a multicentre, cross-sectional study. Nurse Educ Today. 2018;60:92–7. DOI: 10.1016/j.nedt.2017.09.016
15. van Iersel M, Latour CHM, van Rijn M, de Vos R, Kirschner PA, Scholte op Reimer WJM. Factors underlying perceptions of community care and other healthcare areas in first-year baccalaureate nursing students: A focus group study. Nurse Educ Today. 2018;66:57–62. DOI: 10.1016/j.nedt.2018.04.004
16. Despriee ÅW, Sie IM, Svendsen L, Ramthun S. Sykepleierstudenter kan få medisinsk praksis på helsehus. Sykepleien. 2019;107(77134):(e–77134). DOI: 10.4220/Sykepleiens.2019.77134
17. Lewallen LP, DeBrew JK. Successful and unsuccessful clinical nursing students. J Nurs Educ. 2012;51(7):389–95. DOI: 10.3928/01484834-20120427-01
18. DeBrew JK, Lewallen LP. To pass or to fail? Understanding the factors considered by faculty in the clinical evaluation of nursing students. Nurse Educ Today. 2014;34(4):631–6. DOI: 10.1016/j.nedt.2013.05.014
19. Helgesen AK, Gregersen AG, Roos AKØ. Nurse students’ experiences with clinical placement in outpatient unit – a qualitative study. BMC Nurs. 2016;15:49. DOI: 10.1186/s12912-016-0167-1
20. Löfmark A, Thorkildsen K, Råholm MB, Natvig GK. Nursing students’ satisfaction with supervisjon from preceptors and teachers during clinical practice. Nurse Educ Pract. 2012;12:164–9. DOI: 10.1016/j.nepr.2011.12.005
21. Haugan G, Aigeltinger E, Sørlie V. Relasjonen til veileder betyr mye for sykepleierstudenter i sykehuspraksis. Sykepleien Forskning. 2012;7(2):152–8. DOI: 10.4220/sykepleienf.2012.0083
22. Phillips KF, Mathew L, Aktan N, Catano B. Clinical education and student satisfaction: An integrative literature review. Int J Nurs Sci. 2017;4:205–13. DOI: 10.1016/j.ijnss.2017.03.004
23. Dale B, Leland A, Dale JG. What factors facilitate good learning experiences in clinical studies in nursing: bachelor students’ perceptions. ISRN Nurs. 2013;(37):628679.
24. Universitets- og høgskolerådet (UHR). Kvalitet i praksisstudier i helse- og sosialfaglig høyere utdanning: Praksisprosjektet. Oslo: UHR; 2016. Tilgjengelig fra: https://www.regjeringen.no/contentassets/86921ebe6f4c45d9a2f67fda3e6eae08/praksisprosjektet-sluttrapport.pdf (nedlastet 03.06.2020).
Kan det være en løsning med praksisstudier i medisinsk sykepleie på helsehus, og kirurgisk sykepleie i hjemmebaserte tjenester, på korttidsavdelinger og poliklinikker?
Å opprette kommunale akutte døgnenheter (KAD) er et av hovedvirkemidlene når samhandlingsreformen skal implementeres. Disse enhetene er i utgangspunktet ment som et alternativ til sykehusinnleggelse for stabile pasienter med en avklart diagnose som har behov for medisinsk behandling og omsorg, men som ikke trenger spesialisthelsetjenester.
God sykepleie gir færre komplikasjoner ved diabetes type 2

Sykepleiere kan møte personer med diabetes type 2 overalt – i skolehelsetjenesten, svangerskapsomsorgen, innenfor psykisk helsevern, på ulike sykehusavdelinger, i hjemmesykepleien og på sykehjem. Det er viktig at sykepleierne har kunnskaper om diabetes type 2 for å kunne hjelpe pasienter med å oppnå god livskvalitet og forebygge senkomplikasjoner.
Forekomsten av diabetes er økende både i Norge og resten av verden. International Diabetes Federation (IDF) anslår at 537 millioner voksne personer nå lever med diabetes på verdensbasis (1). I 2020 ble det estimert at omkring 316 000–345 000 personer har diabetes i Norge, og at diabetes type 2 utgjør omtrent 90 prosent av det totale antallet (2).
Genetikk, overvekt og lite fysisk aktivitet er faktorer som gir økt disposisjon for diabetes type 2 (3). Det er høyere forekomst av diabetes type 2 blant innvandrere til Norge fra land som Sri Lanka, India og Pakistan (4). Det er vist at gjennomsnittsalderen på diagnosetidspunktet var 8–15 år lavere for kvinner fra minoritetsbefolkningen sammenliknet med den generelle befolkningen i Norge (5).
Diabetes type 2 kan forebygges. Når diabetes type 2 først er oppstått, er det viktig å forebygge senkomplikasjoner som kan følge av langvarig dårlig metabolsk kontroll (3). I arbeidet med å hjelpe pasienter til god egenomsorg og samtidig forebygge senkomplikasjoner spiller sykepleiere en viktig rolle sammen med pasienten, de pårørende og pasientens lege.
Hva er diabetes type 2?
Diabetes type 2 er en kronisk metabolsk tilstand som utvikler seg langsomt og over tid. Hos personer med diabetes type 2 er kroppens evne til å nyttiggjøre seg av næringsstoffene glukose, fett og proteiner forstyrret på grunn av insulinresistens, insulinmangel eller begge deler (6–8).
Diabetes type 2 er en kronisk og progredierende sykdom. Initialt er tilstanden preget av insulinresistens, som innebærer at hormonet insulin ikke har god nok effekt på cellenivå. I en tidlig fase av sykdomsutviklingen kompenserer kroppen for den manglende insulineffekten ved å øke insulinutskillelsen.
Etter hvert som sykdommen utvikler seg, vil bukspyttkjertelen gradvis miste evnen til å produsere tilstrekkelige mengder insulin til å holde blodsukkernivået normalt, noe som fører til hyperglykemi (6–8).
Hvordan stilles diagnosen?
Helsedirektoratet har anført følgende kriterier for å stille diagnosen diabetes type 2: HbA1c (glykosylert hemoglobin, også kalt langtidsblodsukker) ≥ 48 mmol/mol (≥ 6,5 prosent) eller fastende glukose i plasma ≥ 7,0 mmol/L og/eller glukose ≥ 11,1 mmol/L to timer etter en glukosebelastningstest (9).
Ved diabetes type 2 ser man i tillegg til hyperglykemi som regel også andre metabolske forstyrrelser som del av det metabolske syndromet (8). IDF definerer metabolsk syndrom som en samling av risikofaktorer for hjerte- og karsykdom, som diabetes, økt fastende blodsukker, abdominal fedme, høyt kolesterol og høyt blodtrykk (10).
Hva er behandlingsmål og kontrollrutiner?
Nasjonal faglig retningslinje for diabetes gir oppdatert informasjon om valg av behandling av diabetes type 2 (9). Det vektlegges at behandlingen bør ha en individuell tilnærming der pasientens personlige preferanser, eventuelle andre sykdommer og antall forventede leveår tas i betraktning (6, 9, 11).
HbA1c er en blodprøve som sier noe om gjennomsnittlig glukosekonsentrasjon i plasma de siste to til tre månedene. For de fleste pasientene med diabetes type 2 er behandlingsmålet å oppnå en HbA1c på omkring 53 mmol/mol (7 prosent). Imidlertid kan det være aktuelt å sette et høyere eller lavere mål for HbA1c ut fra pasientens individuelle forutsetninger og andre helserelaterte faktorer (9).
Egenmåling av blodsukkeret kan være et godt verktøy for å lære mer om blodsukkersvingninger, for eksempel i forbindelse med ulike måltider. Blodsukkeret bør da måles systematisk. Et anbefalt system for egenmåling av blodsukkeret kan være fastende, før og to timer etter måltider og eventuelt før sengetid.
Pasienter med diabetes type 2 bør følges opp for helsekontroll hver tredje til sjette måned hos fastlegen. I tillegg bør det utføres en årlig utvidet kontroll – en årskontroll der hovedhensikten er å forebygge senkomplikasjoner ved diabetes type 2 (9).
Godt kosthold er gunstig
Gode kostholdsvaner kombinert med regelmessig fysisk aktivitet er grunnleggende i behandlingen av diabetes type 2. Personer med diabetes anbefales å ha et sunt kosthold som i hovedsak følger de generelle kostanbefalingene utgitt av Helsedirektoratet (9).
Kostholdsråd til personer med diabetes type 2 bør i tillegg fokusere på å unngå hyperglykemi og bidra til å forebygge hjerte- og karsykdom. For personer med overvekt vil det være gunstig å oppnå en varig vektreduksjon på 5–10 prosent av kroppsvekten (6, 9).
Personer med diabetes type 2 bør begrense inntaket av alle typer tilsatt sukker, inkludert fruktose.
Rent konkret bør ernæringsråd til personer med diabetes omfatte et kosthold rikt på grønnsaker og med daglig inntak av bær og frukt i moderate mengder. Det anbefales økt bruk av bønner, erter og linser, fullkornsprodukter, hele korn og kjerner. Personer med diabetes type 2 bør spise fisk, sjømat og fugl i større grad enn rødt kjøtt og bør bruke rene råvarer fremfor farseprodukter (9).
Videre bør kostholdet bestå av magre meieriprodukter, matoljer og myke eller flytende margariner og nøtter. Personer med diabetes type 2 bør begrense inntaket av alle typer tilsatt sukker, inkludert fruktose. Energifrie søtningsstoffer kan erstatte sukker. Det er også viktig å begrense mengden salt i kosten (9).
Fysisk aktivitet anbefales
Personer med diabetes type 2 bør være i regelmessig fysisk aktivitet. Aktiviteten bør ha moderat til høy intensitet og være fordelt på minst tre dager i uken, og det bør ikke være mer enn to påfølgende dager uten fysisk aktivitet. Til sammen er det anbefalt at aktiviteten er av minst 150 minutters varighet per uke (9).
I tillegg til økt fysisk aktivitet er det viktig at personer med diabetes type 2 unngår langvarig stillesittende atferd (11).
Ulike legemidler kan senke blodsukkeret
Metformin er førstevalget av blodsukkersenkende legemidler for å behandle diabetes type 2 (9). Det er viktig for sykepleiere å være klar over at Metformin bør seponeres ved alvorlig nyresvikt og ved akutte tilstander som gir risiko for nedsatt nyrefunksjon, som for eksempel feber og diaré, og ved undersøkelse der kontrastvæske benyttes.
Dersom man ikke oppnår behandlingsmålene med Metformin i kombinasjon med oppmerksomhet på kosthold og fysisk aktivitet, er det flere andre perorale legemidler som kan benyttes. Nasjonal faglig retningslinje for behandling av diabetes gir god oversikt over de ulike legemidlene (9).
I tillegg til perorale legemidler kan GLP-1-analoger (se faktaboks) gitt som daglig eller ukentlig injeksjon benyttes.
Når bør pasienten ta insulin?
Dersom man ikke kommer i mål med kombinasjoner av ulike perorale legemidler og/eller GLP-1-analoger, bør pasienten begynne med insulin (6, 9, 11). Mange pasienter kan kvie seg for å starte med insulin, og det er derfor viktig at helsepersonell tilbyr god opplæring og støtte til pasienter som skal starte med insulinbehandling (12).
Pasienter som skal starte med insulin, trenger opplæring i riktig injeksjonsteknikk for å unngå lipodystrofi, det vil si groper, infiltrater eller fettputer. Gjentatte insulininjeksjoner på samme sted kan føre til lipodystrofi, som igjen kan medføre uforutsigbar oppsuging av insulin fra underhudsfettet til blodbanen med dertil svingende blodsukker.
Pasienter som skal starte med insulin, trenger opplæring i riktig injeksjonsteknikk.
For pasienter med diabetes type 2 som ikke selv kan sette insulin, er det viktig at sykepleietjenesten har gode rutiner for å variere innstikksstedet. Viktige momenter i administrasjonen av insulin er at insulin skal injiseres i underhudsfettet, ikke i muskler eller blodårer. Hurtigvirkende insulin injiseres som hovedregel i mageregionen, og langtidsvirkende insulin injiseres som hovedregel i låret (13).
Like viktig som å behandle høyt blodsukker er god behandling av de enkelte faktorene i det metabolske syndromet, herunder overvekt, lipider og blodtrykk (6, 9, 11). Sykepleiere bør til enhver tid holde seg oppdatert på virkning og bivirkning av de ulike preparatene som brukes til å behandle diabetes type 2.
Sårbare eldre må ha tilpasset behandling
Forekomsten av diabetes type 2 stiger med økende alder. Eldre pasienter med diabetes type 2 er en heterogen gruppe med ulik grad av både kognitiv og fysisk helse. De generelle behandlingsmålene er derfor ikke nødvendigvis tilpasset livssituasjonen til den enkelte eldre.
I møte med sårbare eldre bør behandlingsmålene, både for blodsukker, blodtrykk og lipider, vurderes og individualiseres. Hos eldre pasienter med diabetes type 2 bør behandlingsmålet rettes mot å forbedre livskvaliteten, bevare fysisk funksjon og unngå bivirkninger av behandlingen, spesielt hypoglykemi (14).
Sulfonylureapreparater (SU) stimulerer frisetting av insulin fra bukspyttkjertelen og kan dermed potensielt gi hypoglykemi på samme måte som behandling med insulin. SU har langsom utskillelse, og preparatet frarådes derfor brukt på eldre grunnet fare for langvarig og alvorlig hypoglykemi (15).
Skrøpelige eldre med diabetes har høyere risiko for flere geriatriske utfordringer som kognitiv svikt, depresjon, urininkontinens, økt falltendens og kroniske smerter (11).
Formålet med diabetesbehandlingen i denne pasientgruppen bør først og fremst dreie seg om å unngå plager relatert til høyt eller lavt blodsukker i hverdagen. Lavt blodsukker kan for eksempel føre til forvirring eller fall med skader. For høyt blodsukker kan på den andre siden føre til hyppig vannlating og fare for urinveisinfeksjoner.
Det er viktig at sårbare eldre får i seg sunn, variert og næringsrik kost.
Selv om overvekt også kan være et problem i den eldste delen av befolkningen, lider mange skrøpelige eldre av underernæring og mangel på mikronæringsstoffer (16).
Det er viktig at sårbare eldre får i seg sunn, variert og næringsrik kost. Maten som tilbys eldre pasienter med diabetes type 2, bør derfor balanseres mellom behovet for næring, blodsukkerkontroll og livskvalitet snarere enn å innføre unødvendig strenge restriksjoner i kostholdet. Regelmessig mosjon for de som trygt kan delta i slike aktiviteter, er anbefalt også for eldre pasienter med diabetes type 2 (11).
Senkomplikasjoner kan forebygges
Diabetessenkomplikasjoner deles inn i mikro- og makrovaskulære komplikasjoner. De mikrovaskulære komplikasjonene er skader som oppstår i små blodkar. Typiske organer som rammes, er øyne – reinopati, nyrer – nefropati og perifere nerver – nevropati (8).
Makrovaskulære senkomplikasjoner er sykdom eller skade som oppstår i de store blodkarene i kroppen. Eksempler på makrovaskulære komplikasjoner ved diabetes kan være hjerneslag og hjerteinfarkt (8).
De viktigste kardiovaskulære risikofaktorene for pasienter med diabetes type 2 er trolig arv, blodtrykk, røyking og dyslipidemi, som er betegnelsen på et misforhold mellom serumnivåene av total- og HDL-kolesterolet og triglyserider (8). Å motivere og bistå til røykeslutt er dermed en viktig oppgave både for sykepleiere og annet helsepersonell som har omsorg for pasienter med diabetes type 2 (9).
Nevropati kan oppstå både i det autonome og sensoriske nervesystemet. Vanligst er perifer nevropati, som kan gi smerter, følelsesløshet, tørr hud, tap av behåring og feilstillinger i føttene. Med lite følsomhet i føttene er man mer utsatt for trykkskader som kan gi diabetesfotsår. I verste fall kan det føre til amputasjon (9).
Slik kan fotsår forebygges
Gode sko, rene og tørre sokker og daglig kontroll av føttene er viktige tiltak for å forebygge diabetesfotsår. Regelmessig stell av føttene hos fotterapeut anbefales for alle som ikke klarer å stelle føttene godt nok selv. Dersom pasienten med diabetes type 2 ikke kan utføre egenkontroll av føttene, må en sykepleier sørge for at vedkommende får hjelp til dette.
Kontroll av føtter innebærer observasjon av eventuelle sprekker i huden, som gir en inngangsport for bakterier, og tørr hud, som da bør smøres regelmessig. Føttene inspiseres for å se etter områder med hard og fortykket hud.
Hard hud bør vurderes fjernet hos fotterapeut fordi det gir økt trykk på det underliggende vevet, noe som kan føre til sårdannelse. Dersom pasienten har fotdeformiteter, bør legen henvise til ortopediingeniør for å få fotsenger og/eller tilpasset fottøy (9).
Det er viktig at pasienten benytter fotsenger også ved bevegelse innendørs. Etablert fotsopp og neglesopp bør behandles (9). Ved regelmessig inspeksjon av føttene kan nyoppståtte sår oppdages raskt og adekvat sårbehandling iverksettes.
Pasienter med diabetes kan oppleve redusert tannhelse i form av både karies og periodontitt. Derfor er det viktig at sykepleiere hjelper pasienten med å oppnå god munnhygiene når pasienten selv ikke greier det (17).
God kommunikasjon kan gi mestring
Pasienter med diabetes type 2 har behov for både kunnskaper, ferdigheter og motivasjon for å kunne ivareta god egenomsorg. Derfor er det essensielt med tilstrekkelig og riktig helseinformasjon kombinert med sosial støtte for at disse pasientene skal lykkes med å oppnå anbefalte behandlingsmål og oppleve mestring i hverdagen (18).
For mange kan det å få diagnosen diabetes type 2 oppleves som både traumatisk og stigmatiserende. Diabetes type 2 er karakterisert som en livsstilssykdom, og det kan føre til at enkelte pasienter føler både skyld og skam relatert til diagnosen. Det er viktig at sykepleiere tar hensyn til dette aspektet i sin tilnærming til pasienter med diabetes type 2.
For mange kan det å få diagnosen diabetes type 2 oppleves som både traumatisk og stigmatiserende.
Sykepleiere bør søke å bidra til at pasienter med diabetes type 2 finner gode mestringsstrategier. Nasjonal faglig retningslinje for diabetes (9) har følgende anbefalinger til spørsmål som kan stilles i samhandling med pasienter med diabetes type 2: Hvordan har det gått siden sist? Hvordan synes du det er å ha diabetes? Hva er det som tynger, og hva er det som gleder deg? Hva mestrer du godt, og hva opplever du som vanskelig? (9)
På Diabetesforbundets nettsider finnes e-læringskurs for personer med diabetes type 2. Disse kursene handler om å gi kunnskap om diabetes, men også om hvordan det føles å leve med diagnosen diabetes type 2 (19).
Pasientene bør henvises til lærings- og mestringskurs
Pasienter med nyoppdaget diabetes type 2 bør henvises til lærings- og mestringskurs i spesialisthelsetjenesten. Å leve med diabetes type 2 griper inn i hverdagslivet og den sosiale konteksten som pasienten lever i. Derfor kan pårørende med fordel delta på lærings- og mestringskurs sammen med pasienten.
De fleste kommunene har etablert frisklivssentraler der personer med ulike diagnoser kan få hjelp til å komme i fysisk aktivitet, få undervisning om kosthold og hjelp med tobakksavvenning.
Pasienter og pårørende er ulikt rustet til å motta og anvende informasjon og undervisning om helserelaterte temaer. I møte med pasienter med diabetes type 2 er det viktig at helsepersonell tar hensyn til pasientens helseinformasjonsforståelse, også kalt health literacy (HL).
For pasienter med diabetes, der behandlingen for det meste består av egenbehandling, kan lavt nivå av HL være assosiert med dårligere blodsukkerkontroll (20). Helseinformasjonsforståelse er en faktor som sykepleiere bør vurdere når de planlegger og gir informasjon og opplæring til pasienter med diabetes type 2.
Konklusjon
Diabetes type 2 er en kompleks sykdom, der behandlingen i stor grad består av egenbehandling. God sykepleie til pasienter med diabetes type 2 innebærer opplæring i god egenomsorg. Helseinformasjonsforståelse må vektlegges i opplæringen av pasienter og pårørende.
Diabetes type 2 kan forebygges gjennom økt oppmerksomhet på helsefremmende levevaner. Når diabetes type 2 først er oppstått, kan senkomplikasjoner som følge av langvarig dårlig regulert blodsukker forebygges gjennom god individualisert behandling og regelmessige helsekontroller.
Sykepleierens oppgave i møte med pasienter med diabetes type 2 er å hjelpe dem med å få til en god egenomsorg og bistå når pasientene selv ikke kan ivareta egenomsorgen på en tilfredsstillende måte.
Referanser
1. IDF Diabetes Atlas. Diabetes around the world in 2021. Brussel: International Diabetes Federation; 2021. Tilgjengelig fra: https://diabetesatlas.org/ (nedlastet 22.11.2021).
2. Stene LC, Ruiz PL-D, Åsvold BO, Bjarkø VV, Sørgjerd EP, Njølstad I, et al. Hvor mange har diabetes i Norge i 2020? Tidsskr Den Nor Legeforening. 12.11.2020. DOI: 10.4045/tidsskr.20.0849
3. Tuomilehto J, Lindström J, Eriksson JG, Valle TT, Hämäläinen H, Ilanne-Parikka P, et al. Prevention of type 2 diabetes mellitus by changes in lifestyle among subjects with impaired glucose tolerance. N Engl J Med. 2001;344(18):1343–50.
4. Folkehelseinstituttet. Helse i innvandrerbefolkningen. Oslo: Folkehelseinstituttet; 2017. Tilgjengelig fra: https://www.fhi.no/nettpub/hin/grupper/helse-i-innvandrerbefolkningen/ (nedlastet 22.11.2021).
5. Tran AT, Diep LM, Cooper JG, Claudi T, Straand J, Birkeland K, et al. Quality of care for patients with type 2 diabetes in general practice according to patients’ ethnic background: a cross-sectional study from Oslo, Norway. BMC Health Serv Res. 2010;10(1):145.
6. National Institute for Health and Care Excellence (NICE). Type 2 diabetes in adults: management. London, Manchester: NICE: 2020. Tilgjengelig fra: https://www.nice.org.uk/guidance/ng28/chapter/Introduction (nedlastet 14.11.2021).
7. Dunning T, Sinclair AJ. Care of people with diabetes: a manual for healthcare practice. 5. utg. Hoboken, New Jersey: John Wiley and Sons; 2020.
8. Sagen JV. Sykdomslære. I: Skafjeld A, Graue M, red. Diabetes. Forebygging, oppfølging, behandling. Oslo: Akribe; 2013.
9. Helsedirektoratet. Diabetes. Nasjonal faglig retningslinje. Oslo: Helsedirektoratet; 2020. Tilgjengelig fra: https://www.helsedirektoratet.no/retningslinjer/diabetes (nedlastet 21.01.2021).
10. International Diabetes Federation (IDF). Consensus statements. Brussel: IDF; 2020. Tilgjengelig fra: https://www.idf.org/e-library/consensus-statements/60-idfconsensus-worldwide-definitionof-the-metabolic-syndrome.html (nedlastet 22.11.2021).
11. American Diabetes Association. Standards of medical care in diabetes – 2020. Abridged for primary care providers. Clin Diabetes. 2020;38(1):10–38. DOI: 10.2337/cd20-as01
12. Hordvik K, Haugstvedt A, Bendixen BE. Hvorfor vegrer pasienter med type 2-diabetes seg mot insulinbehandling? Sykepleien. 2019;107(79197):e-79197. DOI: 10.4220/Sykepleiens.2019.79197
13. Helsebiblioteket. Diabetes type 2 og insulinbehandling. Helsebiblioteket; 2021. Tilgjengelig fra: https://www.helsebiblioteket.no/pasientinformasjon/alle-brosjyrer/diabetes-type-2-bor-jeg-ta-insulin (nedlastet 12.12.2021).
14. Gómez-Huelgas R, Peralta FG, Rodríguez ML, Formiga F, Domingo MP, Bravo JJM, et al. Treatment of type 2 diabetes mellitus in elderly patients. Rev Clin Esp. 2018;218(2):74–88.
15. Norsk legemiddelhåndbok. Kronisk nyresykdom. Oslo: Norsk legemiddelhåndbok; 2020. Tilgjengelig fra: https://www.legemiddelhandboka.no/T13.4.3/Kronisk_nyresvikt (nedlastet 31.10.2021).
16. Kezerle L, Shalev L, Barski L. Treating the elderly diabetic patient: special considerations. Diabetes Metab Syndr Obes. 2014;7:391–400.
17. Jansson H, Lindholm E, Lindh C, Groop L, Bratthall G. Type 2 diabetes and risk for periodontal disease: a role for dental health awareness. J Clin Periodontol. 2006;33(6):408–14.
18. Oftedal B. Perceived support from family and friends among adults with type 2 diabetes. Eur Diabetes Nurs. 2014;11(2):43–8.
19. Diabetesforbundet. Kurs på nett. Oslo: Diabetesforbundet; 2021 Tilgjengelig fra: https://www.diabetes.no/tilbud-til-deg/kurs-pa-nett/ (nedlastet 12.12.2021).
20. Schillinger D, Grumbach K, Piette J, Wang F, Osmond D, Daher C, et al. Association of health literacy with diabetes outcomes. JAMA. 2002;288(4):475–82.
https://www.helsedirektoratet.no/retningslinjer/diabetes/dokumenter-diabetes/flytdiagram-blodsukkersenkende-behandling-ved-diabetes-type-2.pdf/_/attachment/inline/1f50dfae-19be-47d7-a89f-b8cf163150b4:b8e05402287b49e79c7306d422bc77946c36791b/flytdiagram-blodsukkersenkende-behandling-ved-diabetes-type-2.pdf
Sykepleierens oppgave er å lære pasientene hvordan de kan ivareta god egenomsorg gjennom sunt kosthold, regelmessig aktivitet og riktig bruk av legemidler.
Marianne Kleven
,
Innsiktsfull bwskrivelse av spl faglig tilnærming til god nok egenomsorg for diabetikere. Her har flere faggrupper noe å lære
Diabetes type 2 er en kronisk sykdom der egenbehandling er sentralt. God sykepleie innebærer å lære pasientene hva riktig kosthold, fysisk aktivitet og korrekt legemiddelbruk betyr, slik at pasientene selv kan være med på å forebygge senkomplikasjoner.
Å følge opp eldre med depresjon har lav prioritet i hjemmesykepleien

I årene som kommer, vil eldre utgjøre en større del av den norske befolkningen. Aldersgruppen 80 år og eldre vil nesten fordoble seg de neste 20 årene (1). Med økt alder stiger andelen eldre som trenger omsorgstjenester fra kommunene (2).
Ifølge Verdens helseorganisasjon er depresjon den vanligste psykiske lidelsen blant den eldre delen av befolkningen i verden. Omtrent 7 prosent av eldre kan komme under denne kategorien (3). Internasjonale studier bekrefter at depresjon hos eldre er utbredt (4), og nasjonale studier beskriver det samme (5).
Dersom forekomsten av eldre med depresjon holder seg stabil i årene fremover, er det forventet at hjemmetjenesten oftere vil møte denne pasientgruppen. Sykdomsbildet til eldre med depresjon kan være annerledes enn hos den yngre aldersgruppen (6).
Studier påpeker at symptomer på depresjon som ikke oppfyller diagnosekriteriene, kan forekomme to–tre ganger hyppigere enn depresjon hos eldre (7). I nasjonale retningslinjer for behandling av voksne med depresjon er eldre beskrevet som en særskilt pasientgruppe med spesielle behov (8).
Hjemmesykepleiere har en unik mulighet til å vurdere endringer hos denne pasientgruppen.
Hjemmesykepleiere har en unik mulighet til å vurdere endringer hos denne pasientgruppen (9). Forskning viser at depresjon hos eldre har sammenheng med redusert livskvalitet, svekket helse og økt risiko for selvmord (7).
Flere lovpålagte oppgaver, begrensede ressurser og flere pasienter med behov for pleie- og omsorgstjenester medfører at det er behov for mer effektivitet i hjemmetjenesten (10, 11).
Samtidig har sykepleiere beskrevet at tidspress går ut over kvaliteten på tjenesten, og at den fysiske og psykiske arbeidsbelastningen er for stor til at de ønsker å fortsette i arbeidet (12).
Hensikten med studien var å få mer kunnskap om hjemmesykepleieres erfaringer med å følge opp eldre med depresjon.
Metode
For å få en dypere forståelse av sykepleiernes erfaringer anvendte vi et kvalitativt forskningsdesign. Vi analyserte dataene med systematisk tekstkondensering (13). Studien er godkjent av Norsk senter for forskningsdata (NSD). Referansenummeret er 284668. Studien er publisert i Geriatrisk sykepleie som forskningsartikkel (14).
Deltakerne i studien kommer fra to ulike kommuner i Nord-Norge. Kommunene har over 7000 innbyggere. Til sammen rekrutterte vi fire kvinner og én mann til studien. Deltakerne hadde mellom 12 og 30 års ansiennitet som sykepleiere.
Datainnsamlingen foregikk med semistrukturerte intervjuer. På forhånd fikk deltakerne informasjon om temaet for intervjuet og samtykkeerklæringen. Intervjuene foregikk i deltakernes arbeidstid i egnede lokaler på arbeidsplassen og varte mellom 60 og 70 minutter.
De to kommunene benytter seg av bestiller–utfører-modellen (15), som innebærer at ansatte på bestillerenheten mottar søknader om en tjeneste, gjør vurderinger og innvilger tjenesten. Enkeltvedtaket sendes videre til utførertjenesten, som i denne sammenhengen er hjemmesykepleien, som skal arbeide etter beskrivelsen i vedtaket.
Resultater
Det er lite oppmerksomhet på eldre med depresjon
Deltakerne fortalte at det er lite oppmerksomhet på eldre med depresjon i hjemmetjenesten, og at oppfølging av pasientgruppen ikke er en prioritert sykepleieoppgave.
Dette fører blant annet til at symptomer på depresjon ikke blir systematisk kartlagt, og oppfølging av selve depresjonen blir sjelden dokumentert i journalen. Det mangler felles mål for oppfølgingen, og hjemmetjenesten samarbeider ikke med psykiatritjenesten. Det gjør det utfordrende å iverksette koordinerte tiltak.
Det er ikke en prioritert sykepleieoppgave
Deltakerne fortalte at en stor del av sykepleiernes arbeidstid blir brukt hos pasienter som krever avansert medisinsk behandling og legemiddelhåndtering. Eldre med depresjon blir ikke sett på som så syke at det er behov for at en sykepleier har den regelmessige oppfølgingen.
Først når tilstanden er blitt så alvorlig at pasienten har sluttet å spise, ikke vil stå opp av sengen eller at risikoen for selvmord vurderes som høy, blir deltakerne kontaktet av sine kollegaer.
Dataene viser at symptomer på depresjon ikke kartlegges, og at det ikke tilbys støttesamtaler til den eldre med depresjon: «Vi har ikke noe måleverktøy eller... Da går det mer på å føle seg frem» (sykepleier 1). En annen deltaker sa det slik: «Samtale med deprimerte er ikke det som står øverst på sykepleieragendaen» (sykepleier 3).
Deltakerne fremhevet at oppfølging av depresjon i liten grad er nevnt i enkeltvedtaket eldre har om hjemmetjeneste, og at det sjelden er beregnet tid til samtale som gjelder den psykiske helsen: «Så lenge de har andre ting de sliter med eller… andre vedtak, da, så kan man følge de opp. Men jeg tror ikke det blir noe gehør for å følge opp… i gåseøyne om de BARE er deprimerte» (sykepleier 5).
Samarbeidet med psykiatritjenesten er mangelfullt
Deltakerne fortalte at det mangler felles mål for å følge opp eldre med depresjon. De visste lite om hvilke utfordringer kollegaer møter hos disse pasientene, og hvilke vurderinger som gjøres med tanke på deres psykiske helse.
Deltakerne beskrev at dette henger sammen med at depresjon sjelden blir tatt opp som tema i muntlige og skriftlige rapporter: «Kanskje observerer vi forskjellige ting. Vi er ulike sånn. Ulike personer, pleiere som er inne hos pasienten» (sykepleier 2).
Deltakerne beskrev at det ofte er tilfeldig om hjemmetjenesten kjenner til om pasienten også har oppfølging fra psykiatritjenesten. Deltakerne uttrykte et sterkt ønske om samarbeid med psykiatritjenesten og muligheten til å få råd og veiledning i vanskelige situasjoner:
«Det er jo på en måte psykiatritjenesten som har disse samtalene, men det er jo som jeg sier i sted, vi har jo ikke noe samarbeid med dem. Vi vet jo ikke hva de har pratet om» (sykepleier 4).
Sykepleieren gjør det beste ut av situasjonen
Deltakerne fortalte at de gjør det beste ut av situasjonen når de skal følge opp eldre med depresjon. De beskrev at det er viktig for dem at pasientene skal føle seg ivaretatt, og at de tar grep for å kunne bruke mer tid hos dem.
Eldre med depresjon skal føle seg ivaretatt
Deltakerne fortalte at de er bevisst på å gi eldre med depresjon sin fulle oppmerksomhet når de er på tilsyn. De tar av seg jakken og setter seg ned, og med rolig prat forsøker de å formidle at de er til stede for pasienten.
I situasjoner der pasienten er urolig eller har sterk angst, forsøker deltakerne å finne årsaken og undersøker om symptomene kan ha sammenheng med smerter eller andre sykdommer. De er fleksible når det gjelder å imøtekomme pasientens ønsker.
Mangel på tid kan føre til at sykepleierne velger å ikke imøtekomme behov eldre har for samtaler om sin psykiske helse.
Deltakerne beskrev at tiden som er avsatt til å få hjelp til for eksempel å dusje, heller kan bli brukt til samtale: «Men det å gi seg tid til å se pasienten og gjøre en liten forskjell for de, det tenker jeg er kjempeviktig. Nesten viktigere enn medisin i mine øyne» (sykepleier 2).
Deltakerne beskrev at de er avhengig av å ha en trygg og tillitsfull relasjon til pasienten for at de skal åpne seg og snakke om vanskelige følelser. Mangel på kontinuitet i pleiesituasjonen kan hemme dette. Mangel på tid kan føre til at sykepleierne velger å ikke imøtekomme behov eldre har for samtaler om sin psykiske helse.
I travle situasjoner prioriterer sykepleieren heller å hjelpe til med praktiske oppgaver som å ta ut søppelet eller vaske koppene: «Tiden til den gode samtalen, å sette seg ned og ta en kaffekopp, det er jo... den stunden å kunne prate litt... det blir jo ikke aktuelt» (sykepleier 5).
Sykepleieren tar grep
Deltakerne fremhevet at de er nøye med å prioritere tiden de har til rådighet for å kunne bruke mer tid hos eldre med depresjon. Dokumentasjon og egen matpause blir trukket frem som eksempler på hva deltakerne velger å bruke mindre tid på.
Mulighetene deltakerne har for å disponere sin egen arbeidstid, er avgjørende for at de ønsker å fortsette å arbeide i hjemmetjenesten: «Den dagen de kommer og sier at du skal huske å bare bruke de minuttene, og stå med en stoppeklokke, da drar søster xxx til en annen plass» (sykepleier 2).
Sykepleieren føler seg alene
Resultatene viser at sykepleierne føler seg alene i arbeidet. Det er ikke kultur for faglig refleksjon, og det konstante presset påvirker dem.
Det er ikke kultur for faglig refleksjon
Deltakerne fortalte at det ikke er satt av tid til faglig refleksjon, og at det kunne gitt dem faglig utvikling og mer trygghet i krevende situasjoner. De beskrev at mangel på kultur for faglig refleksjon er årsaken til at det er vanskelig å ta opp faglige og etiske problemstillinger med kollegaene: «Det er ikke alltid jeg føler meg tøff nok til å si at... ja, til å tørre å si det» (sykepleier 2).
Konstant press påvirker sykepleierne
Deltakerne beskrev at de føler et konstant press ved å bli dradd mellom arbeidsoppgaver som det forventes at de utfører, og deres eget ønske om å følge opp eldre med depresjon. Særlig tyngende er det når den eldre ikke har nettverk, og hjemmetjenesten er de eneste som er innom.
Deltakerne fortalte at de har få muligheter til å påvirke arbeidssituasjonen: «Mange ganger føler jeg at det er helt for jævlig at vi sitter med alt dette. For vi vet jo at vi ikke klarer å følge dem opp godt nok» (sykepleier 4).
Deltakerne beskrev at de tenker på hvordan det går med disse pasientene også etter arbeidstid. Søvnen blir påvirket, og et indre stress setter seg i kroppen: «Mange ganger har du det travelt, og det går kanskje ikke sånn inn på deg. Men det er etterpå at du tenker på den enkelte» (sykepleier 3).
Deltakerne beskrev at de er engstelige for å bli følelsesmessig kalde.
En annen deltaker uttalte: «Å se et menneske som slutter å spise, slutter å ha kontakt med omverdenen, bli mer og mer likegyldig til seg selv, er som å se på en sakte død» (sykepleier 3).
Deltakerne beskrev at de er engstelige for å bli følelsesmessig kalde, og at det er sårt å bli fratatt kvalitetstid med eldre som er deprimerte. De fremhevet at det ikke er mulig med «et sakte arbeid» i hjemmetjenesten: «Man må jo bare... innse at dette er et sakte arbeid. Evigvarende. Så det går mer i sirkel enn det går fremover» (sykepleier 5).
Diskusjon
Det er oppsiktsvekkende at oppfølging av eldre med depresjon ikke er en prioritert sykepleieroppgave i hjemmetjenesten. Depresjon som ofte arter seg atypisk hos eldre, gir økt risiko for alvorlig sykdom, komplikasjoner og selvmord (6).
Det er derfor avgjørende med god sykepleiefaglig og personsentrert oppfølging der hjemmesykepleierne bør ha en nøkkelrolle (16). Deltakerne beskrev at det ikke er beregnet tid i vedtakene til å følge opp depresjon hos eldre.
Det står i sterk kontrast til forståelsen av sykepleiefaget som en kyndig hjelp til å leve gjennom sykdom og behandling, der behovene for hjelp endres ut fra den enkeltes situasjon og helsetilstand (17).
På den andre siden støtter resultatet forskning som viser at enkeltvedtak ofte er styrende når det gjelder å utøve sykepleiepraksis, og at dette begrenser sykepleieren i å utøve helhetlig omsorg (18).
Resultatene viser videre at det mangler felles mål for å følge opp eldre med depresjon og samarbeid med psykiatritjenesten. Systematisk kartlegging samt muntlig og skriftlig rapportering er begrenset. Et overordnet mål i forskrift om kvalitet i pleie- og omsorgstjenesten er et helhetlig og samordnet tjenestetilbud (19).
For å kunne planlegge og utføre helsehjelpen slik at kontinuitet og kvalitet blir ivaretatt, er det nødvendig at dokumentasjon og informasjonsutveksling blir gjort strukturert og systematisk (20).
Konstant stress påvirker sykepleierne
Studien viser at deltakerne gjør det beste for å skape en trygg og tillitsfull relasjon slik at den eldre med depresjon skal føle seg ivaretatt. Et viktig resultat er at sykepleierne tar grep ved å ta kortere matpauser og skyve på andre oppgaver slik at det blir mer tid ved tilsyn hos denne pasientgruppen.
Helsepersonells evne til empati og personsentrert tilnærming har tidligere vist seg å være av vesentlig betydning for reduksjon i opplevd ensomhet blant pasienter i hjemmetjenesten (21). Skatvedt og Andvig (22) fremhever betydningen av hverdagspraten mellom eldre med psykiske lidelser og ansatte i hjemmetjenesten.
Resultatene viser at deltakerne sjelden har anledning til å diskutere sine egne erfaringer og føler seg alene i arbeidet. De formidler et sterkt ønske om veiledning og faglig refleksjon. Slik viser deltakerne initiativ og vilje til å forankre en kultur for faglig og personlig utvikling på arbeidsplassen.
Langvarig stress kan gå ut over sykepleiernes helse i form av depresjon og utbrenthet.
Tidligere studier viser at kollegastøtte og refleksjon er viktig for hjemmesykepleiere i arbeidet med å følge opp eldre med psykiske lidelser (9, 23).
Resultatene viser at konstant press påvirker sykepleierne. De beskrev en følelse av å gå på akkord med seg selv i arbeidet, de tar bekymringer med hjem, og søvnen blir påvirket. Moralsk stress har vist seg å kunne oppstå i situasjoner der sykepleiere hindres i å utføre etiske handlinger fordi profesjonelle forpliktelser gjør det umulig å handle ut fra hva som oppleves som moralsk riktig (24).
Langvarig stress kan gå ut over sykepleiernes helse i form av depresjon og utbrenthet (25). Organisasjonen bør ha et kritisk blikk på om arbeidsmiljøet og praksiskulturen legger til rette for en moralsk forsvarlig praksis. Et sentralt ledd i dette arbeidet bør være å styrke sykepleiernes kompetanse og å mestre moralsk stress (26).
Konklusjon
Resultatene viser at oppfølging av eldre med depresjon ikke er en prioritert sykepleieoppgave i hjemmetjenesten, selv om depresjon er forbundet med alvorlig sykdom og komplikasjoner. I tjenestevedtakene er det ikke beregnet tid til oppfølging av depresjon.
Det kan hindre individuell personsentrert oppfølging ettersom vedtakene ofte er styrende for helsehjelpen som blir gitt. Begrenset kartlegging og rapportering samt mangel på samarbeid med psykiatritjenesten gjør det vanskelig å innfri kvalitetsforskriftens mål om et helhetlig og samordnet tjenestetilbud.
Sykepleierne gjør det beste ut av situasjonen for at eldre med depresjon skal føle seg ivaretatt. Det er av stor betydning for eldre med psykiske lidelser at helsepersonell møter dem med empati og tar hensyn til individuelle behov. Sykepleierne tar grep ved å skyve på andre gjøremål for å få mer tid til eldre med depresjon.
Samtidig fører det til at det blir mindre tid til andre arbeidsoppgaver og deres egen matpause. Mangel på kultur for faglig refleksjon og mangel på veiledning gjør at sykepleierne føler seg alene i arbeidet.
Veiledning må forankres hos ledelsen for å bli en etablert del av sykepleiepraksisen. Studien viser at sykepleierne føler et konstant press ved å bli dradd mellom organisasjonens krav på den ene siden og deres eget ønske om å følge opp disse pasientene på den andre siden. Langvarig stress kan gi økt risiko for utbrenthet og manglende motivasjon for å fortsette i arbeidet.
Det krevende arbeidet sykepleierne har med å følge opp eldre med depresjon, må anerkjennes ved å legge til rette for bedre kontinuitet i arbeidet, faglig utvikling og mestring av moralsk stress. Studien kan benyttes som grunnlag i arbeidet med å forbedre tilbudet til eldre med depresjon samt å beholde og utvikle kompetente sykepleiere i eldreomsorgen.
Referanser
1. Statistisk sentralbyrå. Statistikkbanken. Nasjonale befolkningsframskrivinger. Oslo: Statistisk sentralbyrå; 2020. Tilgjengelig fra: https://www.ssb.no/statbank/table/11668/ (nedlastet 06.10.2021).
2. Meld. St. 15 (2017–2018). Leve hele livet. En kvalitetsreform for eldre. Oslo: Helse- og omsorgsdepartementet; 2018. Tilgjengelig fra: https://www.regjeringen.no/contentassets/196f99e63aa14f849c4e4b9b9906a3f8/no/pdfs/stm201720180015000dddpdfs.pdf (nedlastet 06.10.2021).
3. Verdens helseorganisasjon (WHO). Mental health of older adults. Genève: WHO; 2017. Tilgjengelig fra: https://www.who.int/news-room/fact-sheets/detail/mental-health-of-older-adults (nedlastet 04.03.2020).
4. Sylke A, Schulz H, Volkert J, Dehoust M, Sehner S, Suling A, et al. Prevalence of mental disorders in elderly people: the European MentDis_ICF65+ study. Br J Psychiatry. 2017;210(2):125–31.
5. Borza T, Engedal K, Bergh S, Selbaek G. Eldre med depresjon – oppfølging over tre år. Tidsskr Nor Legeforen. 2019;139(16).
6. Engedal K, Tveito M, red. Alderspsykiatri. 1. utg. Tønsberg: Aldring og helse akademisk; 2019.
7. Meeks TW, Vahia IV, Lavretsky H, Kulkarni G, Jeste DV. A tune in «a minor» can «b major»: a review of epidemiology, illness course, and public health implications of subthreshold depression in older adults. J Affect Disord. 2011;129(1–3):126–42.
8. Helsedirektoratet. Nasjonale retningslinjer for diagnostisering og behandling av voksne med depresjon i primær- og spesialisthelsetjenesten. Oslo: Helsedirektoratet; 2009. IS-1561.
9. Waterworth S, Arroll B, Raphael D, Parsons J, Gott M. A qualitative study of nurses’ clinical experience in recognising low mood and depression in older patients with multiple long-term conditions. J Clin Nurs. 2015;24(17–18):2562–70.
10. Meld. St. 47 (2008–2009). Samhandlingsreformen. Rett behandling – på rett sted – til rett tid. Oslo: Helse- og omsorgsdepartementet; 2009. Tilgjengelig fra: https://www.regjeringen.no/contentassets/d4f0e16ad32e4bbd8d8ab5c21445a5dc/no/pdfs/stm200820090047000dddpdfs.pdf (nedlastet 06.10.2021).
11. Hjemås G, Zhiyang J, Kornstad T, Stølen NM. Arbeidsmarkedet for helsepersonell frem mot 2035. Oslo: Statistisk sentralbyrå; 2019. Rapporter 2019/11. Tilgjengelig fra: https://www.ssb.no/arbeid-og-lonn/artikler-og-publikasjoner/_attachment/385822?_ts=16c855ce368 (nedlastet 06.10.2021).
12. Gautun H, Øien H, Bratt C. Underbemanning er selvforsterkende. Konsekvenser for mangel på sykepleiere i hjemmesykepleien og sykehjem. Oslo: NOVA; 2016. Rapport 6/2016. Tilgjengelig fra: https://sykepleien.no/sites/default/files/til-trykk-nova-r6-16-25-mai-2016_2.pdf (nedlastet 06.10.2021).
13. Malterud K. Kvalitative forskningsmetoder for medisin og helsefag. 4. utg. Oslo: Universitetsforlaget; 2017.
14. Sjøset ME, Helgesen AK. En kvalitativ studie om hjemmesykepleiere sine erfaringer med oppfølging av eldre med depresjon. Geriatrisk sykepleie. 2021;01:16–23.
15. Fjørtoft A-K. Hjemmesykepleie: ansvar, utfordringer og muligheter. 3. utg. Bergen: Fagbokforlaget; 2016.
16. McGarry J. Defining roles, relationships, boundaries and participation between elderly people and nurses within the home: an ethnographic study. Health Soc Care Community. 2009;17(1):83–91.
17. Elstad I. Sjukepleietenkning. Oslo: Gyldendal Akademisk; 2014.
18. Tønnessen S, Nortvedt P, Førde R. Rationing home-based nursing care: professional ethical implications. Nursing Ethics. 2011;18(3):386–96.
19. Forskrift 27. juni 2003 nr. 792 om kvalitet i pleie- og omsorgstjenesten. Tilgjengelig fra: https://lovdata.no/dokument/SF/forskrift/2003-06-27-792?q=kvalitetsforskriften%20i%20pleie%20og%20omsorg (nedlastet 06.10.2021).
20. Gjevjon ER. Kontinuitet i hjemmesykepleien – vanskelige vilkår, men gode muligheter. Tidsskrift for omsorgsforskning. 2015;1(1):18–26.
21. Kirchhoff JW, Grøndahl VA, Andersen KL. Betydningen av sosiale nettverk og kvalitet på pleien for opplevelse av ensomhet blant brukere av hjemmesykepleie. Nordisk sygeplejeforskning. 2015;(03):266–82.
22. Skatvedt A, Andvig E. Betydning av tid til samvær og vennligsinnet pågåenhet i kommunehelsetjenesten. Sykepleien Forskning. 2014;9(1):64–70. DOI: 10.4220/sykepleienf.2014.0034
23. Janlöv A-C, Johansson L, Clausson EK. Mental ill-health among adult patients at healthcare centres in Sweden: district nurses experiences. Scand J Caring Sci. 2018;32(2):987–96.
24. Lamiani G, Borghi L, Argentero P. When healthcare professionals cannot do the right thing: a systematic review of moral distress and its correlates. J Health Psychol. 2017;22(1):51–67.
25. Deschenes S, Kunyk D. Situating moral distress within relational ethics. Nursing Ethics. 2020;27(3):767–77.
26. Hetzel-Riggin DM, Swords BA, Tuang HL, Deck JM, Spurgeon SN. Work engagement and resiliency impact the relationship between nursing stress and burnout. Psychol Rep. 2020;123(5):1835–53.
Hjemmesykepleiere føler seg presset og stresset fordi de må prioritere praktiske oppgaver og medisinsk behandling fremfor å følge opp deprimerte pasienter.
– Hva med eldre menneskers psykiske helse?

I årene fremover vil andelen av den eldre befolkningen øke. Statistisk sentralbyrå har beregnet at antall personer over 80 år og eldre vil dobles fra 22 000 i 2017 til 570 000 i 2050. I 2021 var det 850 000 personer over 67 år, og i 2050 er tallet beregnet å være nesten 1,5 millioner.
Til tross for at eldre får bedre helse, vil antallet eldre med psykiske lidelser også øke betydelig. Det er også mulig at økningen i psykiske lidelser vil overstige økningen i antall eldre ettersom det er mer oppmerksomhet rundt psykisk lidelse, mindre stigma, bedre kartlegging og større forventninger til behandling i helsevesenet.
Økt etterspørsel
Forekomsttall for psykiske lidelser hos eldre varierer mellom studier, men det er anslått at cirka 15–20 prosent av eldre har behandlingstrengende psykiske lidelser. I tillegg vet man at mange eldre utvikler psykisk sykdom som følge av «skrantende» fysisk helse.
Framskritt i medisinsk behandling gjør at flere eldre lever lengre med alvorlige fysiske og psykiske sykdommer, som igjen vil føre til økt etterspørsel etter, blant annet, psykiske helsetjenester i kommunene fremover.
Alvorlig rusproblematikk og psykiske konsekvenser av dette vil antakelig ses hyppigere hos eldre. Alkoholforbruk er økende hos de eldre under 75 år.
Lite oppmerksomhet
De vanligste psykiske lidelsene hos eldre er depresjon og demens. En ny forskningsbasert undersøkelse viser at det er 101 000 personer som har demens i Norge. Dette er et langt høyere antall enn man inntil nylig har trodd.
I løpet av de neste 30 årene vil antall personer med demens mer enn dobles på grunn av økende befolkning over 70 år. Antall personer med demens vil øke til 235 000 i år 2050 og til 380 000 personer med demens i år 2100.
Til tross for mange års kontinuerlig styrking av det psykiske helsearbeidet i kommunene, har eldre med psykiske lidelser blitt viet tilnærmet null oppmerksomhet.
Mange år med statlig finansiert opptrappingsplan for psykisk helse gjør at vi i dag har et meget velfungerende psykisk helsearbeid i de aller fleste norske kommuner. Kommunene har utdannet og rekruttert fagpersoner med høy kompetanse og tilbyr i dag et variert behandlingstilbud.
Ikke innlemmet
Landets statsforvaltere har i oppdrag fra Helse- og omsorgsdepartementet ansvar for å bidra til en forbedret og samordnet innsats på psykisk helse og rus- og voldsfeltet i kommunene. I den forbindelse samarbeider statsforvalteren tett med brukerorganisasjonene, kompetansesentrene og den faglige og administrative ledelsen innen kommunalt psykisk helsearbeid.
Gjennom statsforvalterens dialog med tjenesteapparatet i kommunene ser vi, i liket med det generelle inntrykket fra landet for øvrig, at eldre med psykiske lidelser i svært liten grad er definert og innlemmet i det kommunale psykiske helsearbeidet.
Må tas på alvor
Opptrappingsplanen for psykisk helse som ble avsluttet for over 10 år siden, nevnte ikke eldre med psykiske lidelser med et eneste ord. Etter den tid har det fortsatt vært nokså stille om den saken, dessverre.
Til og med Nasjonale retningslinjer for diagnostisering og behandling av voksne med depresjon omtaler eldre på bare én side i veilederen.
Eldre med psykiske lidelser må nå tas på langt større alvor! Vi trenger et krafttak for å kunne rette opp mange år med forsømmelse. Én ting er å rette opp manglene i tjenestetilbudet til denne pasientgruppa. En annen ting er å forberede seg på de betydelige faglige og økonomiske utfordringer som vil komme på dette området fremover.
– Til tross for mange års kontinuerlig styrking av det psykiske helsearbeidet i kommunene, har eldre med psykiske lidelser blitt viet tilnærmet null oppmerksomhet, skriver Kenneth Ledang.
Artikkelen presenterer resultatene fra en studie om hjemmesykepleieres erfaringer med å følge opp eldre med depresjon. Resultatene viser at oppfølging av pasientgruppen ikke er en prioritert sykepleieoppgave. Mangel på kontinuitet gjør det utfordrende å iverksette koordinerte tiltak. Deltakerne gjør det beste ut av situasjonen og tar grep for å få mer tid til oppfølging. De beskrev at de ofte er alene i arbeidet, og at det ikke er kultur for faglig refleksjon. Det konstante presset påvirker dem.
Aksepterer vold på jobben

Helsepersonell forventer vold fra eldre pasienter med
demenssykdom i sykehjem. I en spørreundersøkelse beskrev
helsepersonell volden som fysiske angrep mot helsepersonell; å gå
imellom to pasienter som fysisk angrep hverandre, fysiske seksuelle
tilnærmelser, muntlige seksuelle tilnærmelser, klyping, lugging,
kloring, biting, slag, dytting, å bli kastet ting etter, bli
spyttet på, verbalt fornærmet, verbalt truet, forsøkt påkjørt med
rullator med vilje eller slått med stokk. Selv om helsepersonell
forventer vold fra pasientene velger de likevel å gå inn i
omsorgssituasjoner og hjelpe pasienten. Hensikten med artikkelen er
å belyse hvorfor helsepersonell ofte aksepterer vold i
omsorgssituasjoner.
Metode.
Et spørreskjema rundt temaet vold ble sendt ut til
helsepersonell som arbeider nattevakt i sykehjem i Norge.
Deltakerne var sykepleiere, vernepleiere, hjelpepleiere,
omsorgsarbeidere og assistenter. Undersøkelsen ble gjennomført i
første halvår av 2013, og 16 av 19 fylker var representert i
undersøkelsen. Et av spørsmålene i undersøkelsen oppfordret
deltakerne til å gi sine egne betraktninger rundt følgende: Hva er
grunnen til at helsepersonell ofte aksepterer vold utøvd av eldre
pasienter med demenssykdom som en del av arbeidshverdagen? Av 186
deltakere i undersøkelsen, valgte 127 å svare på dette
spørsmålet.Betraktningene deltakerne skrev ned ble analysert og
kategorisert ut fra innhold. Det dannet seg et mønster hvor tre
kategorier beskrev hva aksept av vold i omsorgssituasjoner handlet
om: rolleforventning til helsepersonell, relasjonell og
kontekstuell kunnskap og sykdomskunnskap.
Rolleforventning.
Deltakerne la forventningene til det å være helsepersonell til
grunn for å forklare aksept av vold fra pasienter med demens. De
beskrev at forventningene til rollen skapte en normalisering av
volden. En kvinnelig hjelpepleier forklarte: «Grunnen er nok at det
blir en vane. Det skjer så ofte at personalet til slutt ikke
reagerer på det«, og en mannlig assistent sa:»… Det skjer så ofte
at det blir en del av hverdagen. Volden oppleves som ubehagelig men
ufarlig, og blir dermed ikke gjort noe med.» En kvinnelig
sykepleier uttrykte frustrasjon over å si ifra om vold på sykehjem:
«Forbannelsen ved omsorgsyrkene er at vi skal tie og tåle. De
fysiske angrepene er gjerne preget av liten kraft på grunn av
fysisk svekkelse, og det blir forventet at man tåler såpass.»
Rolle er definert som «Det system eller sett av normer og
forventninger som er rettet mot personer i bestemte posisjoner,
grupper, kategorier innenfor en bestemt sosial sammenheng»(1).
Sykepleier er en yrkesrolle som har spesifikke forventninger
knyttet til seg, både fra omgivelsene (pårørende, ledere, annet
helsepersonell) og fra sykepleieren selv. Helsepersonell har også
en rolle som gruppe, og forventningene til denne er diktert både av
omgivelsene og deres egen forforståelse og forvaltning av rollen.
Rolleforventningen til helsepersonell vises gjennom at aksepten av
volden forklares med en egenskap som ligger i yrkesrollen. En
kvinnelig sykepleier skriver «Føler at det er en del av jobben at
vi er utsatt for slike situasjoner.»
Ikke alle virker like fornøyd med at volden aksepteres, men
forklarer likevel aksepten gjennom kommentarer som «det er
forventet», «det er ganske vanlig», «får beskjed om at slik skal
det være» eller «dette er en naturlig del av arbeidet.» En
kvinnelig omsorgsarbeider uttrykker: «Vi er vant med at må vi så må
vi. Pasienten trenger hjelp.»
Vant til vold.
Helsepersonell beskriver at de er så vant til volden som utøves
at både de selv og lederne bagatelliserer hendelsene. Det kan også
virke som det er en mangel på kommunikasjon om volden. En mannlig
hjelpepleier uttrykte det slik: «Man bagatelliserer og
bortforklarer handlingene fra demente. Dette (vold) er et nærmest
ikke-tema de fleste steder.»
Hvis problemstillingen bagatelliseres, mister helsepersonell
muligheten til å lære av hendelsene, og samtidig mister de
muligheten til å forbedre kommunikasjonen med pasienten for å
forhindre volden. Når man blir så vant til hendelsene, kan det være
at man glemmer å lete etter det bakenforliggende motivet for
volden? Hva kommuniserer pasienten? Kan normalisering og
bagatellisering være med på å skjule eller skape en
problemstilling, både for pasienten og for den ansatte? Pasienten
uttrykker noe med volden, og når det ikke blir tatt alvorlig kan
det kanskje føre til økt frustrasjon og mer vold?
Kunnskap.
Deltakerne tilla aksepten av vold relasjonell og kontekstuell
kunnskap. De beskriver at forståelsen av hvorfor pasienten føler
det nødvendig å utøve vold, gjør det lettere å akseptere
volden.
En kvinnelig hjelpepleier setter ord på det relasjonelle
aspektet ved volden; «I flesteparten av tilfellene hvor pasientene
utøver vold, mener jeg det skyldes misforståelser mellom
helsepersonell og pasient. Som oftest er ikke pasienten klar over
hva han eller hun gjør. De prøver bare å forsvare seg mot en
situasjon hvor de ikke forstår hva som skjer.» Kanskje er det slik
at pasienten faktisk forstår hva som skjer, og at avmakten gjør at
pasienten velger å kommunisere med vold, fordi ord ikke strekker
til? Det kan virke som vold utøvd av eldre pasienter i
sykehjemsavdelinger, ofte skjer som en konsekvens av en handling.
Zeller et al. (2) gjorde en litteraturstudie på aggresjon mot
pleiere utøvd av eldre pasienter i sykehjem. De fant at volden som
utøves, ofte varierer fra fysisk aggresjon til verbal aggresjon, og
at invasjon av pasientenes private sfære var en vesentlig grunn til
at voldelige situasjoner oppsto.
Reflekterte.
I en artikkel av Lillevik et al. (3) framkom det at mange
helsearbeidere har et reflektert forhold til hvordan deres
tilstedeværelse medvirker til volden som utøves. Dette kommer også
frem i kommentarene fra deltakerne i denne studien. Mange av
deltakerne har vurdert den bakenforliggende intensjonen til
pasienten, og legger noe mer i volden enn bare et angrep mot dem
selv som person. En kvinnelig hjelpepleier beskriver denne
kontekstuelle kunnskapen med:«Volden som utøves er ikke av ondskap,
men ofte på grunn av angst og frustrasjon over egen situasjon …»
Halvorsen (4) sier at pasienten er det grunnleggende for en
terapeutisk relasjon, hvor anerkjennelse bygger tillit, som gjør at
relasjonen blir bedre. For å kunne hjelpe en aggressiv eller
voldelig pasient, er det nødvendig å gå dypere inn i hvorfor hun
eller han utøver vold. Hvis relasjonen til pasienten er god, øker
det kanskje sjansen for å kunne forstå volden, eventuelt forutse at
den kommer og etter hvert forhindre at den oppstår.
Sykdomskunnskap.
Deltakerne mente mye av grunnen til at de aksepterte volden var
den forforståelsen og kunnskapen helsepersonell har om sykdommen
demens. En kvinnelig sykepleier sier: «Man forstår at det ikke er
overlagt eller tilsiktet vold, men tap av helse og kognitive
ressurser som er årsaken.» En mannlig sykepleier legger til grunn
«en forståelse av at atferden til den demente skyldes kognitiv
svikt, at demente ikke er i stand til å forstå konsekvensene av
sine handlinger».
Demens skyldes en sykdomsprosess i nervesystemet, som gir en
permanent reduksjon av kognitive evner. Den vanligste årsaken til
demens er Alzheimers sykdom, som karakteriseres ved et veldig stort
nevrontap i storhjernen. Pasienten utvikler et betydelig
hukommelsestap, en påvirkning av andre kognitive ferdigheter, og
det kan forekomme emosjonelle funksjonsforstyrrelser som utagering
og depresjon (5). Frontallapp demens gjør at pasienten i noen
tilfeller utviser atferdsproblemer, da frontallappens funksjon er å
kontrollere handling. Personer med annen type demens kan også
utvise aggresjon som en del av sykdomsbildet (6).
Krenket?
Erfaringene tilsier at de fleste ville føle seg krenket på en
eller annen måte hvis de ble utsatt for vold. Åström et al. (7)
viser i sin forskning til følelser som antipati, aggresjon og
forbauselse ved erfaring med vold. Etter å ha lest responsen fra
spørreundersøkelsen, er jeg ikke så sikker på at helsepersonell
opplever volden fra eldre pasienter med demenssykdom som en
krenkelse. Fire prosent svarer at de ikke aksepterer vold, men hele
96 prosent begrunner aksept av volden fra eldre pasienter. Noen ser
på egenskaper hos pasienten og forklarer at de aksepterer at
sykdommen endrer pasienten slik at vold noen ganger oppstår. Andre
ser på egenskaper hos seg selv og den rollen de har i
voldssituasjoner, og aksepterer volden på bakgrunn av dette. Andre
igjen forklarer volden ut ifra en relasjonell og kontekstuell
kunnskap.
Resultatene i denne studien kan sees i forhold til en studie av
Lillevik et al. (3). De påpekte at tidligere forskning fokuserer
ensidig på egenskaper hos pasienten som grunn til voldsutøvelse. I
denne studien har helsepersonell også vurdert variabler hos
pasienten, men vist til kunnskap om sykdommen som grunn til den
aksept helsepersonell utviser i møtet med den eldre som utøver
vold. Videre påpekte Lillevik et al. at gjennom å fokusere ensidig
på egenskaper hos pasienten kunne man overse relasjonelle årsaker
til volden (3). Dette belyses av deltakerne, som legger
relasjonelle og kontekstuelle variabler til grunn for aksept av
vold fra eldre pasienter med demenssykdom. Lillevik et al.
framhever også den store betydningen hjelperen har i relasjonen
(3). Dette ser man gjennom rolleforvaltning og kunnskap om
egenskaper hos hjelperen sett i forhold til volden som utøves. Alle
de tre variablene står i forhold til hverandre (figur 1), og
påvirker situasjoner hvor vold utøves av den eldre pasienten med
demens. Kunnskap om disse elementene er betydningsfulle og kan
bevisstgjøre helsepersonell. Pasientens mulige redsel, avmakt,
fortvilelse og forsøk på kommunikasjon kan anerkjennes.
Anerkjennelsen medfører en forståelse fra helsepersonell som
medvirker til aksept for vold.
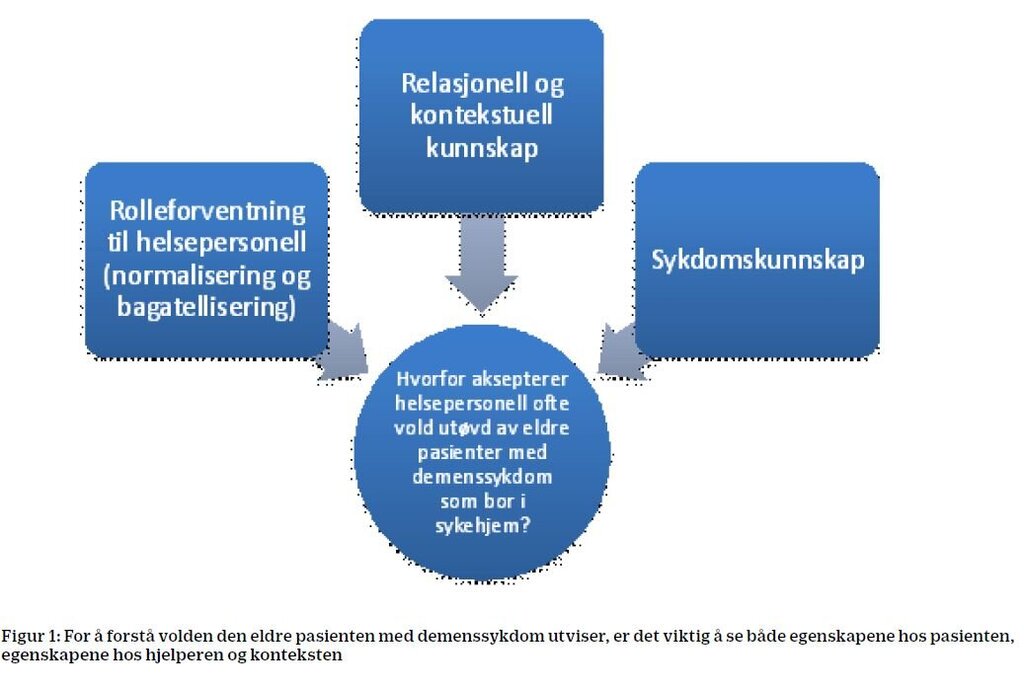
Konsekvenser for praksis.
Kunnskap rundt egenskaper hos pasienten og sykdommen, egenskaper hos hjelperen og rolleforvaltningen, samt relasjonelle og kontekstuelle faktorer som spiller inn, utvikler forståelse hos helsepersonell. Forståelsen gjør at voldshendelser kan møtes og roes hurtigere ned. Alle faktorene kan bli vurdert og mulige triggere til volden kan bli fjernet.
Referanser:
1. Bø ILH. Pedagogisk ordbok. 3, editor.
Oslo: Universitetsforlaget, 2002.
2. Zeller A, Hahn S, Needham I, Kok G,
Dassen T, Halfens RJ. Aggressive behavior of nursing home residents
toward caregivers: a systematic literature review. Geriatric
Nursing 2009;30: 174-87.
3. Lillevik OG, Øien L. Kvaliteter hos
hjelperen som bidrar til å forebygge trusler og vold fra klienter.
Nordisk Tidsskrift for Helseforskning 2010;2(6).
4. Halvorsen GS. Relasjonen mellom hjelper
og hjelpesøkende. Hva gjør den virksom? Nordisk Tidsskrift for
Helseforskning 2008;4:3-8.
5. Wyller VB. Det friske og det syke
mennesket VI. Oslo: Akribe, 2006.
6. Hummelvoll JK. Helt – ikke stykkevis og
delt. Psykiatrisk sykepleie og psykisk helse. Oslo: Gyldendal
Akademisk, 2010.
7. Astrom S, Karlsson S, Sandvide A, Bucht
G, Eisemann M, Norberg A, et al. Staff›s experience of and the
management of violent incidents in elderly care. Scandinavian
journal of caring sciences 2004;18:
410–6.
Mange sykepleierere aksepterer vold fra
eldre personer med demenssykdom som en del av jobben.
Pleie og omsorg i grenselandet mellom frivillighet og tvang
Det ikke alltid er like lett å definere hva som er frivillighet og hva som er tvang ved pleie av personer med demens.